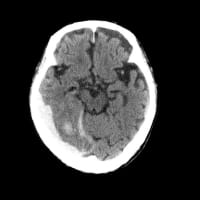
7月23日(火)に、脳血管疾患の専門病院から68歳男性が転院してきた。計3回の脳出血とくも膜下出血の既往があり、今回は右被殻出血で、リハビリ目的の転院だった。
当市内在住だが、ずいぶん昔に職場の健診を当院で行っているが、病気での受診歴はない。ずっと紹介先の病院の扱いになっているが、最初は市内の開業医の先生が紹介したのかもしれない。
最初に右側頭葉皮質下出血が起きて、その後に右小脳出血が起きている。
2021年にはくも膜下出血でコイル塞栓の治療を受けた。その後はコイル塞栓の追加、さらに2023年12月にFDステント留置と記載されている。
FDステントは知らなかった。フローダイバーターステントは脳動脈瘤のある血管に網目の細かい特殊構造のステントを留置して、脳動脈瘤内が血栓化・治癒を目指す治療だった。
脳動脈瘤の治療は開頭クリッピング術だったが、血管内治療(コイル塞栓術)の方が治療成績が優れていることがわかった。しかし、口の広い動脈瘤(広頸瘤)や大型瘤では十分なコイルの充填が困難で、治療後の再発が発生する。そこで登場したのが、塞栓術フロダイバーターステントということだ。
この治療をすると、留置後に抗血小板薬の内服が必要になる。今回は右被殻出血を来したため、抗血小板薬2剤を内服していたのを一時的に中止して、急性期を過ぎたところで抗血小板薬1剤を再開となっていた。
この方はステント留置のための抗血小板薬だが、脳血管障害では脳出血と脳梗塞の両者を来す患者さんだと、抗血栓薬(抗血小板薬、抗凝固薬)の処方をどうするかという問題がある。
大抵は出血の急性期だけ中止して、その後は使用継続となるが、また出血が起きた時は当然裏目に出る。


















※コメント投稿者のブログIDはブログ作成者のみに通知されます