発作性夜間ヘモグロビン尿症(指定難病62)のページを更新
- 発作性夜間ヘモグロビン尿症(paroxysmal nocturnal hemoglobinuria, PNH)は、PIGA遺伝子に後天的変異を持った造血幹細胞がクローン性に拡大した結果、補体による血管内溶血を主徴とする造血幹細胞疾患である。再生不良性貧血を代表とする造血不全疾患としばしば合併・相互移行する。血栓症は本邦例ではまれではあるが、PNHに特徴的な合併症である。PNHは、昭和49(1974)年に溶血性貧血が特定疾患に指定されたことに伴い、研究対象疾患として取り上げられ、「溶血性貧血調査研究班」(班長 三輪史朗)によって組織的な研究が開始された。それから今日に至る40年にわたって歴代班長により疫学、病因、病態、診断、治療、予後など幅広い領域に関する調査研究が重ねられてきた。 診断時(初診時)年齢は、特発性造血障害に関する研究班の共同研究「PNH患者における臨床病歴と自然歴の日米比較調査」のデータによると、45.1歳(range:10~86)であった。診断時年齢分布は、20~60歳代に多くまんべんなく発症する。欧米例ではヘモグロビン尿、血栓症といったPNHの古典的症状が前面に出やすいのに対し、アジア例ではむしろ造血不全症状が主体である。
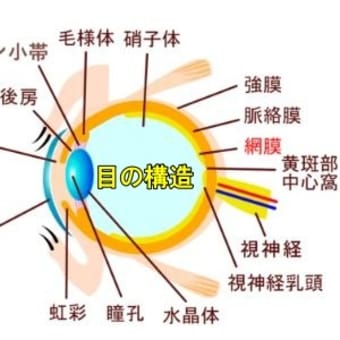
【原因】 - PNH赤血球では、グリコシルホスファチジルイノシトール(glycosyl phosphatidylinositol:GPI)を介して膜上に結合する数種の蛋白が欠損している。補体制御蛋白もそのような蛋白の1つでありPNH赤血球で欠如しており、感染などにより補体が活性化されると、補体の攻撃を受けて溶血が起おきる。この異常は、GPIの生合成を支配する遺伝子であるPIGA遺伝子の変異の結果もたらされることが明らかにされた。すなわち、PNHは、造血幹細胞の遣伝子に後天性に生じた変異に起因するクローン性疾患である。
【症状】 - 診断には、フローサイトメトリーを用いたPNH型血球の検出が必須である。年に1回程度のフォローアップ検査が推奨される。非常に稀な疾患であり、新規治療薬(エクリズマブ)の適応、妊娠時の管理にあたっては、高度な専門性のもとに医学管理を行う必要がある。
【治療法】 - 骨髄移植により異常クローンを排除し、正常クローンによって置き換えることが、現在のところ唯一の根治療法であるが、明確な適応基準はない。これまでは、血栓症、反復する溶血発作、重篤な汎血球減少症を呈する重症例などに施行されてきた。したがって、血管内溶血、骨髄不全及び血栓症に対する対症療法が主体となる。溶血発作に対しては、感染症等の発作の誘因を除去するとともに、必要に応じ副腎皮質ステロイドにより溶血をコントロールする。遊離血色素による腎障害を防止するため積極的に輸液による利尿をはかりつつ、ハプトグロビンを投与する。慢性溶血に対しては、補体第5成分に対する抗体薬(エクリズマブ)が開発され、溶血に対する劇的な抑制効果が示されている。骨髄不全に対しては、再生不良性貧血に準じた治療を行うが、軽度の骨髄不全を伴うことが多く、蛋白同化ホルモンが汎用される。溶血であれ骨髄不全であれ貧血に対しては、必要があれば輸血を行うが、従来推奨されてきた洗浄赤血球輸血は必ずしも必要ではない。血栓症の予防と治療にヘパリンやワーファリン製剤による抗血栓療法を行う。エクリズマブによる血栓予防効果も示されており、今後PNHの治療戦略は大きく変わっていくものと思われる。
<出典:難病情報センター>
⇒ 指定難病一覧