2018年1月13日(土)に開催されました体外受精・ステップアップセミナーに多数のご参加ありがとうございました。大変多くのご質問をいただき、セミナー中にお答えすることができなかったため、このインフォメーションライブラリの場所にてお答えさせていただきます。
今回の記事はの体外受精ステップアップセミナーでのご質問について:2018/1/13開催分①の続きになります。本当にたくさんのご質問、ありがとうございました

Q10. 診断でも毎月排卵しており、検査でも特別な異常がないと言われておりますが、その場合に体外受精を望む場合も、卵巣への内服および注射が必要になるのでしょうか?
A10. 体外受精・顕微授精(以下、ART)では、1)卵子を育てて採卵する、2)精子と受精させる、3)着床・妊娠できる質の受精卵を育てる、ことが重要です。しかしながら、1つの卵子に対して1)〜3)の各段階が必ず起こるとは限りません。より確実に受精卵を子宮に移植できるように、最初に複数の卵子を得る方が良いと考えられています。
そのために体外受精では、毎月自然に排卵されている女性へも、内服や注射による排卵促進剤を用いて、複数の卵子が育つようにすることが一般的です(一部、自然な1つの卵胞発育で体外受精をすることを勧める医療施設もあります)。
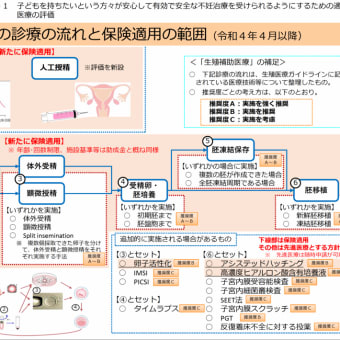
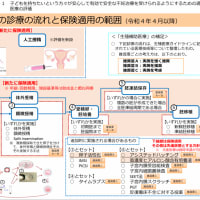
下図は、扇町ARTレディースクリニックで使い分けているARTにおける卵巣刺激の種類と長所と短所を示します。ほとんどの場合、マイルド刺激法を用い、状況の応じて他の方法を選択しています。
その理由は、当院でのマイルド刺激法は、標準的刺激法とされるロング法・注射アンタゴニスト法と同等の治療効果がある一方で、より副作用と費用を少なくできるからです。
場合によっては、より投薬量の少ない調節自然周期法を選ぶ場合がありますが、移植できる受精卵が得られない場合がより多くあります。卵巣刺激法を選ぶには、その長所と短所をよく理解いただきますよう、お願いします。
扇町ARTレディースクリニックでのART卵巣刺激法

調節自然周期法による治療結果

Q11. “着床の窓”のズレは周期ごとに変化することはないのでしょうか?
A11. 黄体期の子宮内膜において、受精卵が着床できる時期は限られると考えられていました。ERA(Endometrial Receptive Assay)は、この「着床の窓」を調べる新しい検査方法です。この方法で、数回受精卵が宿らない着床不全の女性では、約30%でこの「着床の窓」の時期がずれていることが判りました。
この検査によって、一部の患者へは、より望ましい時期に受精卵を移植すること(個別化した胚移植)が行われ始めています。少数の症例ですが、検査を行ってから数ヶ月後、異なる周期で個別化胚移植した場合の着床率と妊娠率は安定していることから、現状では「着床の窓」が治療周期によって、大きく変わることはないのではないかとされています。
この検査は、研究検査として当院でも実施が可能となりました。今後の新しい見解を、診療に積極的に取り入れ、皆様に情報提供する所存です。
・ERA検査についてはこちら
Q12. こちらの医院での胚を2個戻す決定をする基準は何ですか?
A12. 体外受精で複数個の受精卵を移植して、多胎妊娠(双胎かそれ以上の数の胎児が妊娠すること)が多く発生した時代が日本でもありました。多胎妊娠は母児に大きな負担となり、出生後の児の生涯にわたる健康に影響を及ぼす場合が多かったのです。
2008年より日本では、移植する胚は原則1つにすることになりました。但し、患者女性が高齢である場合や、複数回1個移植が不成功である場合、2個移植が可能とされています。
当院でもこの学会ガイドラインに基づいて移植個数を、患者夫婦の個別の状況(年齢、治療回数、胚の状態等)を考慮してお勧めしています。2個以上の胚を移植することは、慎重に検討いたしますが、最終的にはご夫婦の判断をできるだけ尊重いたしております。

Q13. 初期胚・胚盤胞、どの時点で戻すかを決める基準は何ですか?
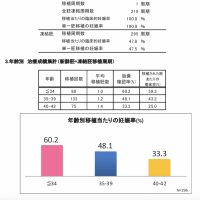
A13. 当院において、受精卵を1個移植しての妊娠率は、初期胚では14〜32%, 胚盤胞では25〜63%となります(ともに女性年齢の影響を受けます)。良好な胚盤胞が最も高い着床能力を有していますが、受精卵の約半分に異常が隠れており、胚盤胞まで育つことができるのは、受精卵の約3-4個に1つでしかありません。

受精卵が胚盤胞にならなければ移植を勧めない施設もあるようですが、当院は、ART治療が予定したとおりになるべく進むように、次の方針で胚移植をお勧めしています。
初めて新鮮胚移植をする場合には、より確実に移植できるように、まず初期胚の段階でグレードが良好な1個を移植および1-2個凍結することをお勧めしています。残った受精卵をさらに2-3日培養して、良好な胚盤胞になった胚を選んで凍結保存しています。
凍結保存した受精卵を使用する場合、なるべく質の高い胚盤胞を優先して移植することをお勧めしています。その他、ご年齢や治療経過によっては、2個移植や二段階胚移植などをお勧めする場合があります。
これらはあくまで、一般方針であり、実際の移植は当院医師と患者夫婦の相談にて決定いたします。ご遠慮なく、担当医師とご相談ください。
移植する胚の段階と個数の方針

Q14. 体外受精(顕微授精)は、自閉症になるリスクが高いと聞いたのですが、実際どうなんですか?
A14. 自閉症スペクトラム障害(ASD)は、社会的コミュニケーションの困難と限定された反復的な行動や興味、活動が表れる障害で、さらに知的障害や言語障害を伴う場合と伴わない場合があります。また、これらの症状は発達段階、年齢や環境などによって大きく変化するといわれています。
ASDと一言で言っても、生活に支障をきたすほど症状が強い方から、症状が軽度で日常生活にほとんど支障なく暮らせる方まで様々です。ASDが起こるのは人口の100人あたり約1人(約1%)、言語発達に遅れがある(古典的)自閉症は、1000人あたり約1-2人(約0.1-0.2%)とされています。

自閉症スペクトラム障害の原因はいまだ特定されていません。しかし、何らかの生まれつきの脳機能障害であると考えられており、しつけや愛情不足といった親の育て方が直接の原因ではないとわかっています。
脳機能障害を引き起こすメカニズムとして、遺伝的な要因が原因の一部であると推測されています。何らかの先天的な遺伝要因に様々な環境的な要因(未熟児出産など)が重なり、相互に影響しあって脳機能の障害が発現するのではないかという説が現在有力とされています。
2000年代に入り、ASDとARTの関連を調査した研究論文が発表されるようになりました。これまでの論文では、ARTがASDや知的障害と関連しているという明らかな医学的結論は導くことはできませんでした。
最近、この話題が再び注目されたのは、2015年に米国カリフォルニア州における10年間の比較的大規模なデータを用いた研究が発表されたからでした。
その論文では、1)0.8%のART児でASDが発症したこと、2)通常媒精胚よりも顕微授精(ICSI)胚での妊娠でASDがより多かったこと(約1.7倍)、3)ARTで単胎出産では0.8%, 多胎出産では1.2%だったこと、4)ASDは早産や合併症が起こりやすい多胎妊娠や低体重出生児でより多く見つかったこと、を報告しました。
同論文は、今後さらに一部のART児とASDの関連を研究する必要を述べる一論文でしかなく、ARTとASDの因果関係を決定づけたわけではありません。
現時点では、大部分の論文が一致してARTとASDの関連を認めてはおらず、革命的な不妊症の治療手段である顕微授精のみならず、遺伝的背景や妊娠・出産経過も関連する可能性を示唆するに留まっています。
元々、ARTはその安全性が確認されてから普及した治療ではないことをご理解いただき、これらの情報がよりご夫婦の価値観と安心を得られる判断をいただく一助になれば、幸いです。
参考資料
・発達ナビ:自閉症スペクトラム障害ASLとは?
・Are children born after assisted reproductive technology at increased risk of autism spectrum disorders? A systematic review.
・The safety of intracytoplasmic sperm injection and long-term outcomes.
・The association between assisted reproductive technology and autism spectrum disorder
Q15. かかる費用がどの位になるか(平均額)
A15. 採卵数や受精方法によっても異なりますが、平均31万~42万円くらいになります。詳しくはこちら(一番下)をご覧ください。
扇町ARTレディースクリニックのホームページはこちらからどうぞ