高濃度バリウムでの撮影は微細な病変を映し出してくれます。ここでは以前紹介した症例の、基準撮影ではなく追加撮影の写真を提示します。
病変は前壁に存在しました。
内視鏡結果には 0-Ⅱc 印鑑細胞がん 粘膜内に留まる胃がんと掲載されていました。外科的手術を行う予定のようですが、その後の詳細はつかめていません。申し訳ないです。

ちなみに基準撮影も合わせて載せておきますね。
前壁の基準撮影です。
基準撮影の背臥位の第2斜位像です。
追加撮影の写真です。
この2分割した背臥位の第2斜位像では、基準撮影後、ローリングをさらにもう一回加えたあとの写真です。

はじめは後壁側に存在する病変なのかなと思いながら、追加撮影しました。背臥位の段階で、異常所見に気づいてはいました。しかし実際には、前壁に存在する病変でした。
誠にお恥ずかしいです。

この症例のように高濃度バリウムは、前壁病変を後壁の撮影時で、存在を知らせてくれることもあります。スタンプ像として描出されることもあります。

話は変わりますが HPや書籍をみると、内視鏡写真のほうが、バリウム検査に比べてがん発見率が優ると書かれています。私もそれに関して否定はしません。

しかし、この症例のように高濃度バリウム製剤を生かし、新・撮影法をきちんと行い、かつ透視観察を併用すれば、バリウムを用いる胃がん検診でも、相当数の早期胃がんを発見できると思います。
個人成績の早期胃がんの比率は、90%に届く勢いですし、知人ではあわや100%に届く方もいます。

胃がん検診で行われる胃透視も、捨てたものではありません。撮影者や読影者間の技術格差が課題です・・・。

病変は前壁に存在しました。

内視鏡結果には 0-Ⅱc 印鑑細胞がん 粘膜内に留まる胃がんと掲載されていました。外科的手術を行う予定のようですが、その後の詳細はつかめていません。申し訳ないです。

ちなみに基準撮影も合わせて載せておきますね。
前壁の基準撮影です。

基準撮影の背臥位の第2斜位像です。

追加撮影の写真です。

この2分割した背臥位の第2斜位像では、基準撮影後、ローリングをさらにもう一回加えたあとの写真です。

はじめは後壁側に存在する病変なのかなと思いながら、追加撮影しました。背臥位の段階で、異常所見に気づいてはいました。しかし実際には、前壁に存在する病変でした。
誠にお恥ずかしいです。

この症例のように高濃度バリウムは、前壁病変を後壁の撮影時で、存在を知らせてくれることもあります。スタンプ像として描出されることもあります。

話は変わりますが HPや書籍をみると、内視鏡写真のほうが、バリウム検査に比べてがん発見率が優ると書かれています。私もそれに関して否定はしません。

しかし、この症例のように高濃度バリウム製剤を生かし、新・撮影法をきちんと行い、かつ透視観察を併用すれば、バリウムを用いる胃がん検診でも、相当数の早期胃がんを発見できると思います。
個人成績の早期胃がんの比率は、90%に届く勢いですし、知人ではあわや100%に届く方もいます。

胃がん検診で行われる胃透視も、捨てたものではありません。撮影者や読影者間の技術格差が課題です・・・。

・側面ニッシェ (profile niche)
潰瘍が小彎や大彎にある場合、充盈像などで辺縁寄りの半円形や三角形の突出として側面像で描出され、単にニッシェと呼ばれることもある。
・正面ニッシェ (en face niche)
潰瘍が胃体部、前庭部の前後壁にある場合、粘膜像、二重造影、あるいは圧迫法で、円形、卵円形の陰影斑として正面像が描出されるもの。
とあります。
参考文献
http://minds.jcqhc.or.jp/stc/0009/1/0009_G0000138_0016.html
潰瘍が小彎や大彎にある場合、充盈像などで辺縁寄りの半円形や三角形の突出として側面像で描出され、単にニッシェと呼ばれることもある。
・正面ニッシェ (en face niche)
潰瘍が胃体部、前庭部の前後壁にある場合、粘膜像、二重造影、あるいは圧迫法で、円形、卵円形の陰影斑として正面像が描出されるもの。
とあります。
参考文献
http://minds.jcqhc.or.jp/stc/0009/1/0009_G0000138_0016.html

残りの追加撮影をUPしました。
分化型の早期胃がん、陥凹型の特徴は周囲に反応性隆起を伴うことが多い!!
これが透視観察上で、大きな発見の糸口になると思います。
バリウムで粘膜面を洗い流す際、バリウムの流れを見ると、でっぱっているところはバリウムがはじきます。へこんでいるところは、余分にバリウムが溜まるわけですが、はじき像のほうが確認しやすいのではないかと思います。
今回のような境界が不明瞭な早期胃がんの場合であっても、周囲の透亮像を見ていくことがポイントではないでしょうか。私は振り分け時、一瞬のバリウムのはじきで気づきました。
みなさんは普段、高齢者に多いとされる分化型の0-Ⅱcをどのように捕まえていますか?検査中、どの要素で最初に気付きますか?
周囲の透亮像でしょうか?それとも二重造影を生かして胃粘膜パターンですか??もしくは淡いバリウム斑ですか??

たけさん、見てるかなぁ

もしよかったらコメントください



追加撮影写真の分析です。
およそ病変の範囲は赤い部分になると思われます。
赤い部分の内面はバリウムがうっすらと溜まっています。その内面を見ると小さな透亮像が少し見られる程度です。
バリウムのたまりの辺縁、つまり陥凹辺縁は、鋸歯状でギザギザした様子です。
実際に撮影中では厚くバリウムを溜めてようやく陥凹内面があらわれるという印象でした。
陥凹周囲はバリウムがはじいている箇所がところどころあります。周りは不規則に盛り上がっている様子です。
発生部位は胃角部後壁小彎寄りですが、粘膜面は委縮しています。
ここで分化型がん(Type0-Ⅱc)の特徴のおさらいなのですが・・・。
①陥凹内面・・・透亮像はあっても1~2個。微細顆粒
②陥凹境界・・・不明瞭(遠浅、鋸歯状)
③辺縁隆起・・・陥凹辺縁に不規則な盛り上がりが目立つ
④背景粘膜・・・幽門線領域に委縮性変化
いかがでしょう。この特徴によくあてはまると考えられます。

組織型が分化型で、粘膜内に留まる初期の段階ならリンパ節転移などがないため、リンパ節を幾分か切り取る手術(リンパ節郭清)を行う必要はありません。
したがって、胃を切る必要もなくがんの存在する胃粘膜のみ切り取れば、根治は可能です。
今日はそんな初期のがんに対して行う内視鏡的治療を説明していきます。

①まず病変の周囲に目印をつけます(マーキング)
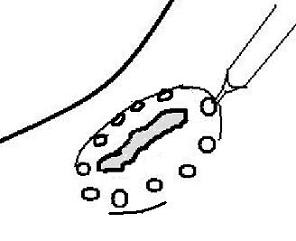
②切除する範囲が広いため, 粘膜下層に薬剤(粘稠度の高い薬剤;ヒアルロン酸ナトリウム)を注入し, 膨隆させていきます。

③内視鏡の鉗子口から専用のナイフを挿入し、高周波電流を使用してマーキングの外側を切開します。
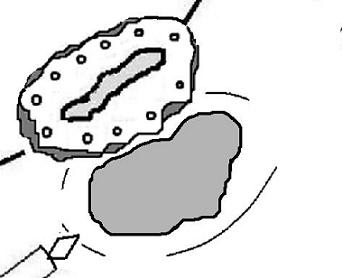
④粘膜下層を剥離し切除終了となります。切除終了後は切除面に出血がないかどうか確認します。血管を認めたら止血鉗子で処置し,術後の出血予防をします。終了後は止血剤を散布します。治療時間は病変の大きさや発生部位によって異なりますが, 30分~3時間が目安のようですよ。
追記・・・。
分化型のがんは内視鏡の治療対象になりえますが、ごく初期の段階に限られます。
初期のがんを見つけるためには、年に一回の定期的な健診が必須です。
胃がんの中には、転移リスクの高い未分化型がんも(スキルスもそのひとつ)あります。この場合には基本的に胃切除を余儀なくされますが、どちらにしても早期発見は大切です。
したがって、胃を切る必要もなくがんの存在する胃粘膜のみ切り取れば、根治は可能です。
今日はそんな初期のがんに対して行う内視鏡的治療を説明していきます。

①まず病変の周囲に目印をつけます(マーキング)

②切除する範囲が広いため, 粘膜下層に薬剤(粘稠度の高い薬剤;ヒアルロン酸ナトリウム)を注入し, 膨隆させていきます。

③内視鏡の鉗子口から専用のナイフを挿入し、高周波電流を使用してマーキングの外側を切開します。

④粘膜下層を剥離し切除終了となります。切除終了後は切除面に出血がないかどうか確認します。血管を認めたら止血鉗子で処置し,術後の出血予防をします。終了後は止血剤を散布します。治療時間は病変の大きさや発生部位によって異なりますが, 30分~3時間が目安のようですよ。

追記・・・。
分化型のがんは内視鏡の治療対象になりえますが、ごく初期の段階に限られます。
初期のがんを見つけるためには、年に一回の定期的な健診が必須です。

胃がんの中には、転移リスクの高い未分化型がんも(スキルスもそのひとつ)あります。この場合には基本的に胃切除を余儀なくされますが、どちらにしても早期発見は大切です。




















