どうも(^_^)
皆さんにも習慣ってありますよね???
この間町内の文化祭で野菜を売っていた時、私の習慣が出てしまいました。。。
お客さん「(人''▽`)ありがとう☆」
私「お大事にしてください(*^_^*)」
。。。。Σ(゜Д゜)
少し赤面したかわいいオジサン、いや、お兄さんを自称する男です(^^♪
さて、またまた膝OAシリーズです。
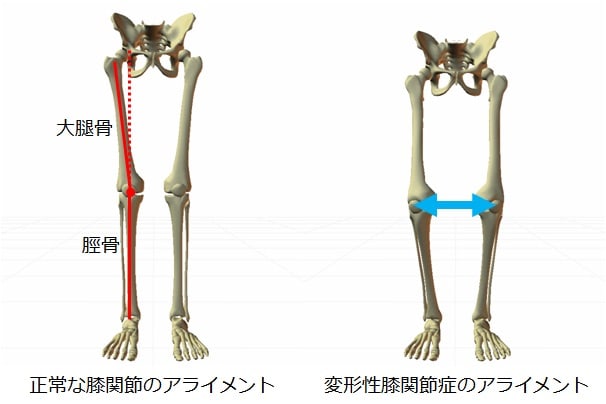
今回は一般的な膝OAの仕組みについて勉強して行きたいと思います。
以前の記事で、殿筋の短縮が膝OAのアライメントを形成する原因になっていると言う事を書いたと思いますが、
その殿筋のSPASMから起こる膝OAのアライメントを考えてみます(=゜ω゜)ノ
殿筋の短縮=大腿骨が外転、外旋位 になります。
しかし、これだけではよく見る膝OAのアライメントは形成されません。
ここで、その大腿に対して下腿が内旋位になる事で良く言うO脚のアライメントを形成して行きます。
下腿は、股関節が外旋位になるので、全体的には外旋位ですが、大腿に対して内旋位というのがポイントかと思います!
と、言う事は、、、
SHM(スクリューホームムーブメント)は起こりません。
つまり、膝は屈曲位を呈します。
この屈曲位がやっかいなんですよね(;´Д`)
SHMに関しては以前の記事をご覧ください。
後ほど書こうと思いますが、この屈曲位が膝の外側への変異を助けてしまいます。

そうなると、下腿が全体的に外旋位となり、カップリングモーションで後足部が内反します。
しかし、下腿は大腿に対しては内旋位です。ここポイントです。
後足部は内反しますが、立位では、見かけ上の外反が起こります。
ここまでくると、一般的な膝OAのアライメントが出来上がります。
ここで、少し考えてみます。
大殿筋が短縮して、大腿が外転、外旋するとして、
ここで下腿がそれ以上の外旋を呈した場合はどうなるでしょう???
SHMが成立し、膝は伸展する事が出来ます。
しかし、えらい外旋位の下肢が出来上がります。
たまに中年のおじさんにいるかと思いますが、、、
腹臥位で寝てもらうと下肢を足関節まで外旋させて寝る人。
まさにその人が今言ったアライメントを呈している人だと考えます!
今回はここまでにします。
読んで頂いている勉強熱心な先生。有難うございます(^^)
また次回。
おわり
皆さんにも習慣ってありますよね???
この間町内の文化祭で野菜を売っていた時、私の習慣が出てしまいました。。。
お客さん「(人''▽`)ありがとう☆」
私「お大事にしてください(*^_^*)」
。。。。Σ(゜Д゜)
少し赤面したかわいい
さて、またまた膝OAシリーズです。

今回は一般的な膝OAの仕組みについて勉強して行きたいと思います。
以前の記事で、殿筋の短縮が膝OAのアライメントを形成する原因になっていると言う事を書いたと思いますが、
その殿筋のSPASMから起こる膝OAのアライメントを考えてみます(=゜ω゜)ノ
殿筋の短縮=大腿骨が外転、外旋位 になります。
しかし、これだけではよく見る膝OAのアライメントは形成されません。
ここで、その大腿に対して下腿が内旋位になる事で良く言うO脚のアライメントを形成して行きます。
下腿は、股関節が外旋位になるので、全体的には外旋位ですが、大腿に対して内旋位というのがポイントかと思います!
と、言う事は、、、
SHM(スクリューホームムーブメント)は起こりません。
つまり、膝は屈曲位を呈します。
この屈曲位がやっかいなんですよね(;´Д`)
SHMに関しては以前の記事をご覧ください。
後ほど書こうと思いますが、この屈曲位が膝の外側への変異を助けてしまいます。

そうなると、下腿が全体的に外旋位となり、カップリングモーションで後足部が内反します。
しかし、下腿は大腿に対しては内旋位です。ここポイントです。
後足部は内反しますが、立位では、見かけ上の外反が起こります。
ここまでくると、一般的な膝OAのアライメントが出来上がります。
ここで、少し考えてみます。
大殿筋が短縮して、大腿が外転、外旋するとして、
ここで下腿がそれ以上の外旋を呈した場合はどうなるでしょう???
SHMが成立し、膝は伸展する事が出来ます。
しかし、えらい外旋位の下肢が出来上がります。
たまに中年のおじさんにいるかと思いますが、、、
腹臥位で寝てもらうと下肢を足関節まで外旋させて寝る人。
まさにその人が今言ったアライメントを呈している人だと考えます!
今回はここまでにします。
読んで頂いている勉強熱心な先生。有難うございます(^^)
また次回。
おわり