昔、自殺目的で使われたバルビツール系睡眠薬より副作用は少なくなりましたが、その後に登場したベンゾジアゼピン系睡眠薬も薬物依存という面から安全とはいえません。
■ ベンゾジアゼピンの処方制限、俎上に
(2017年10月18日:朝日新聞)
中医協、「精神医療」で集中議論
中医協総会(会長=田辺国昭・東京大学大学院教授)が10月18日、厚生労働省内で開かれ、2018年度診療報酬改定に向けた精神医療の方向性について集中的に意見交換を行いました。厚生労働省は向精神薬の処方実態を説明した上で、睡眠薬や抗不安薬などに含まれるベンゾジアゼピンの依存性を考慮し、向精神薬の薬剤数や処方期間の制限について意見を求めました。
英仏は処方期間を制限
向精神薬に含まれるベンゾジアゼピンは、承認用量の範囲での処方であっても連用によって薬物依存が生じることがあると指摘されています。投与期間を制限している国もあり、厚労省の説明によると、英国では「処方期間は漸減期間を含めて最長4週まで」と注意喚起しています。フランスはベンゾジアゼピンの誤用を減らすためのアクションプランを発表しており、「不眠治療には4週まで」「不安治療には12週まで」と継続処方期間に制限を設けています。
向精神薬には抗精神病薬、抗不安薬、睡眠薬などが含まれます。ベンゾジアゼピン受容体作動薬は抗不安薬や睡眠薬として数多くの薬剤が承認され、臨床現場で幅広く使用されており、このことがベンゾジアゼピンの重複問題を複雑化しています。日本国内での副作用報告の分析結果によると、依存・離脱症状関連事象の上位5品目は、エチゾラム(720件)、アルプラゾラム(179件)、トリアゾラム(163件)、ゾルピデム酒石酸塩(129件)、クロチアゼパム(121件)となっています(販売開始から16年6月までの報告件数)。いずれもベンゾジアゼピン受容体作動薬です。厚労省では3月21日、ベンゾジアゼピン系薬剤の製造販売業者に「使用上の注意」を改訂するよう指示しています。
3種類以上の処方、なお3割
近年は改定の度に診療報酬上の見直しが行われています。12年度以降は同一薬効の向精神薬が3種類以上処方される場合には、処方せん料などが減算になっています。精神科では原則として精神科継続外来支援・指導料が算定できない仕組みとなっています。
それでも向精神薬の処方されている患者さんの29%に、処方せん料などが減算対象となる処方が行われていました(16年6月現在)。向精神薬の多くが1処方当たりの投薬期間の上限が「30日以内」となっていることに加え、処方の継続に制限がないことが問題の根底にあります。厚労省は、向精神薬を1剤以上含む処方の80%以上が、投薬期間が22日以上だったとのデータも示しました(16年12月現在)。
こうした状況から厚労省では次期改定で向精神薬の薬剤数や処方期間の取り扱いを見直したい考えです。英国やフランスのように投与期間に制限を設けることや、薬局での分割調剤を評価することも視野に入れ、今後さらに議論を深めていくことになります。
「65%が精神科以外」 健保連調査
健康保険組合連合会(健保連)理事の幸野庄司委員は、向精神薬は精神科だけでなく一般の診療所で制限なく処方されている実態があるとし、「この状況を放置すると大きな社会問題になりかねない」とベンゾジアゼピンの連用に歯止めをかけるよう強く主張しました。
幸野氏は間もなく公表するという健保連の調査結果に触れ、14年10月から16年9月までの2年間の医科外来・調剤レセプト1億6000万件のデータを調査した結果を示し、抗不安薬・睡眠薬のみが1種類以上処方されたレセプトが全体の3%に当たる530万件あったと紹介しました。また、処方した医療機関をみると精神科を標榜している医療機関は約35%で、残りの約65%は精神科以外の一般の診療所や病院だったと説明しました。
抗不安薬や睡眠薬が3種類処方されている場合、処方薬の上位15位までがすべてベンゾジアゼピンの組み合わせで、1種類の処方の場合でも上位20位のうち17種類がベンゾジアゼピンだったとも説明しました。
診療側委員はこうした指摘に対し、精神科以外の医師が向精神薬を漫然と処方しているわけではないなどの意見を示しました。
クロザピン使用促進で厚労省案
総会では、治療抵抗性統合失調症への治療薬であるクロザピンについて、海外では処方率が25~30%となっているのに対し、国内では0.6%にとどまっている状況が示されました。クロザピンは治療抵抗性統合失調症に対し、30~70%で症状の大幅な改善や一部改善が期待される薬剤です。その一方で重大な副作用として無顆粒球症が知られており(国内での頻度は約1%)、国内ではクロザピン患者モニタリングサービス(CPMS)の体制整備が製造販売承認の条件として課せられました。
厚労省は、普及を遅らせている原因として患者モニタリング体制とともに、クロザピンの1日当たり薬価が他の非定型抗精神病薬に比べて2~10倍高いにもかかわらず、精神療養病棟入院料の中に薬剤費が包括化されていることを挙げました。そこで次期改定で同入院料の包括範囲からクロザピンの薬剤費を外すこと含めて見直すことを提案しました。
措置入院や精神保健指定医も
精神医療について集中的に意見交換を行ったこの日の総会では、神奈川県相模原市での障害者殺傷事件を踏まえ、措置入院患者が退院した後の継続的な連携体制や精神保健指定医にかかわる診療報酬の見直し、長期入院患者の地域移行(アウトリーチ)先の対象拡大、精神科救急入院料の評価見直し―などが議題となりました。
もう一つ、ベンゾジアゼピン系睡眠薬の記事を。
アルプラゾラム(商品名ソラナックス、コンスタン)についての論文に対する専門家からの提言。
■ ベンゾ系薬の安全神話がいまだに残っているのか?
北里大学精神科学主任教授・北里大学東病院院長 宮岡等
(2017年10月19日:メディカル・トリビューン)
論文の背景:不適切な使用に関する検討は不十分
ベンゾジアゼピン系薬剤(以下、ベンゾ系薬)のアルプラゾラム(商品名ソラナックス、コンスタン)は、パニック障害をはじめとする不安障害の患者に広く用いられている。適切に用いれば、安全で効果は大きいが、危険性や効果が十分考慮されていない処方が少なくない。このたび、こうした背景を踏まえた総論がJ Addict Medに掲載された(2017年8月2日オンライン版)。アルプラゾラムの適応、妊婦への影響、乱用、退薬症状などを振り返り、適切な処方を考えたい。〔関連記事:宮岡等氏のDoctor's Eye〕
論文のポイント:半減期が短く作用が強い薬剤特性を知ろう
全てのベンゾ系薬で乱用、快楽を得るための使用、身体依存が認められる。これらが他の薬剤に比べてアルプラゾラムで多いのは、血中の半減期が短く作用が強いため、中止時や漸減時に症状が再燃しやすいことが考えられる。
アルプラゾラムは他のベンゾ系薬に比べて大量服薬時の中毒性が強いため、希死念慮、アルコールや薬物依存などがある場合は避けるべきである。短期間、徐放薬(日本では未承認)を用いるという方法は乱用を減らすかもしれない。
アルプラゾラムを妊婦に用いた場合は、新生児に鎮静や退薬症状が起こりやすいことから、妊娠中や授乳中は投与を避ける。また、グレープフルーツのようにCYP3A4を阻害する物質との併用は避ける。
減量時は1週間に0.125mgを超えないことが推奨されている。退薬症状を減じるために、作用時間が長いクロナゼパムやガバペンチンへの置換も考える。
アルプラゾラムを処方する場合、医師は治療計画を立て、副作用や効果について書面で患者に説明し同意を得ること、患者が希望しても規定の用量を超えて増量しないことが求められる。今後、アルプラゾラム徐放薬が乱用に及ぼす影響や退薬症状に有効な薬剤などの検討が求められる。
私の考察:ベンゾ系薬は少量から開始し漸増を
本レビューは、日本でも広く用いられているベンゾ系抗不安薬であるアルプラゾラムの問題点や用い方を取り上げている。アルプラゾラムは作用が強いことで知られるが、ここでの記載はベンゾ系薬の全てに当てはまると考えてよい。
表に代表的なベンゾ系抗不安薬の特徴を示した。力価については議論があるが、おおむねこの程度の差があると考えてよい。
表. ベンゾジアゼピン系抗不安薬の薬物動態
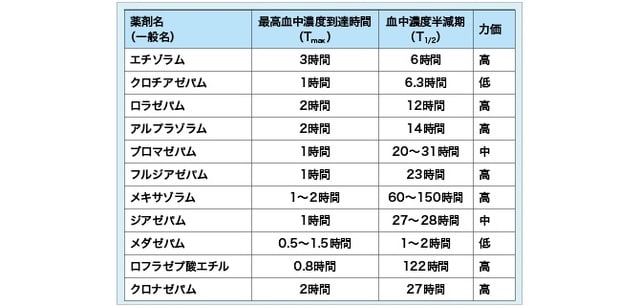
(上村恵一、他編. 『がん患者の精神症状はこう診る 向精神薬はこう使う』 東京、じほう、2015年より一部改変引用)
問題点1:薬物依存につながる不適切使用
近年、日本で抗不安薬、睡眠薬、抗うつ薬などの多剤大量処方が問題となっている。大別すると2つの問題があり、1点目は本レビューでも強調されている「不適切使用」である。患者が希望するままの処方や複数の医療機関からの同系統の薬剤処方は、薬物依存につながりやすい。
かつては、薬物依存の治療を求めて来院する患者で最も多い原因薬物が覚醒剤で、次に多いのはシンナーなどの有機溶剤であった。しかし最近は、ベンゾ系薬を中心とする鎮静薬が第2位となったとの報告もある。医師は乱用薬物の供給元にならないよう、慎重な処方が求められる。
問題点2:副作用を考慮しない安易な処方
多剤大量処方の問題の2点目は、処方量自体は不適切とは言い切れないが「副作用を考慮しない安易な処方」である。
臨床でよく遭遇するのは、不安感、憂うつ感、不眠などに対して処方されたベンゾ系薬によって
①日中の眠気が増悪している
②足下のふらつきが強まっている
③中止や減量によって、不安感や憂うつ感が増悪している
④副作用として精神症状が現れている
―などである。
①は特に高齢者で多く見られ、実は薬剤のせいでぼーっとしている状態が、うつ状態や認知症と誤診されることが少なくない。
②では筋力低下もあるが、臨床では副作用としての運動失調が目立つ。特にベンゾ系薬による運動失調は、患者が失調症状を自覚していないことが多いため、転倒につながりやすい。
③では、精神疾患における原病の症状と治療薬の退薬症状が似ていることを念頭に置く必要がある。不安障害の治療にベンゾ系薬を用いて軽快し、減量を図ったときに見られる不安は薬剤の減量による不安障害の増悪、または薬剤の退薬症状のいずれの可能性もある。患者は「癖になった(薬物依存になった)」と考えやすく、処方開始時に薬剤の効果や副作用の慎重な説明が不可欠である。
④では「全ての精神疾患治療薬には精神症状の副作用がある」という当然の事実が軽視されやすい。特にベンゾ系睡眠薬を開始したら夜中の興奮が強まったなど、鎮静目的の薬剤には興奮させるという副作用がある。最近は抗認知症薬の副作用として見られる患者にもよく遭遇する。
これらはあたかも副作用が弱いかのように宣伝されるスポレキサント(商品名ベルソムラ)やゾルピデム(同マイスリー)、肩凝りなどの身体症状治療薬と理解されやすいエチゾラム(同デパス)でも同様の注意が必要である。
30年くらい前の精神科の教育では、BZD系薬を「これまでのバルビツール酸系薬などに比べて有効性も安全性も高い薬剤」と教えていたように思う。日本の現状を見ると、一般診療、精神科診療のいずれにおいても、この安全神話を払拭できていないのかもしれない。
筆者自身は適切な面接や中止しやすい抗うつ薬などを適切に用いることで、ベンゾ系薬を用いる場面が極端に減っている。過度に処方を控える必要はないかもしれないが、副作用が強く、中止するのも難しい薬剤であることを医師が理解し、少量から開始し漸増すべきである。筆者は、特に高齢者では最小錠剤の3分の1程度の量から開始することが多い。また減量時は漸減する。本レビューにあるように、処方時に文書で説明するくらいの慎重さがあってよい。
■ ベンゾジアゼピンの処方制限、俎上に
(2017年10月18日:朝日新聞)
中医協、「精神医療」で集中議論
中医協総会(会長=田辺国昭・東京大学大学院教授)が10月18日、厚生労働省内で開かれ、2018年度診療報酬改定に向けた精神医療の方向性について集中的に意見交換を行いました。厚生労働省は向精神薬の処方実態を説明した上で、睡眠薬や抗不安薬などに含まれるベンゾジアゼピンの依存性を考慮し、向精神薬の薬剤数や処方期間の制限について意見を求めました。
英仏は処方期間を制限
向精神薬に含まれるベンゾジアゼピンは、承認用量の範囲での処方であっても連用によって薬物依存が生じることがあると指摘されています。投与期間を制限している国もあり、厚労省の説明によると、英国では「処方期間は漸減期間を含めて最長4週まで」と注意喚起しています。フランスはベンゾジアゼピンの誤用を減らすためのアクションプランを発表しており、「不眠治療には4週まで」「不安治療には12週まで」と継続処方期間に制限を設けています。
向精神薬には抗精神病薬、抗不安薬、睡眠薬などが含まれます。ベンゾジアゼピン受容体作動薬は抗不安薬や睡眠薬として数多くの薬剤が承認され、臨床現場で幅広く使用されており、このことがベンゾジアゼピンの重複問題を複雑化しています。日本国内での副作用報告の分析結果によると、依存・離脱症状関連事象の上位5品目は、エチゾラム(720件)、アルプラゾラム(179件)、トリアゾラム(163件)、ゾルピデム酒石酸塩(129件)、クロチアゼパム(121件)となっています(販売開始から16年6月までの報告件数)。いずれもベンゾジアゼピン受容体作動薬です。厚労省では3月21日、ベンゾジアゼピン系薬剤の製造販売業者に「使用上の注意」を改訂するよう指示しています。
3種類以上の処方、なお3割
近年は改定の度に診療報酬上の見直しが行われています。12年度以降は同一薬効の向精神薬が3種類以上処方される場合には、処方せん料などが減算になっています。精神科では原則として精神科継続外来支援・指導料が算定できない仕組みとなっています。
それでも向精神薬の処方されている患者さんの29%に、処方せん料などが減算対象となる処方が行われていました(16年6月現在)。向精神薬の多くが1処方当たりの投薬期間の上限が「30日以内」となっていることに加え、処方の継続に制限がないことが問題の根底にあります。厚労省は、向精神薬を1剤以上含む処方の80%以上が、投薬期間が22日以上だったとのデータも示しました(16年12月現在)。
こうした状況から厚労省では次期改定で向精神薬の薬剤数や処方期間の取り扱いを見直したい考えです。英国やフランスのように投与期間に制限を設けることや、薬局での分割調剤を評価することも視野に入れ、今後さらに議論を深めていくことになります。
「65%が精神科以外」 健保連調査
健康保険組合連合会(健保連)理事の幸野庄司委員は、向精神薬は精神科だけでなく一般の診療所で制限なく処方されている実態があるとし、「この状況を放置すると大きな社会問題になりかねない」とベンゾジアゼピンの連用に歯止めをかけるよう強く主張しました。
幸野氏は間もなく公表するという健保連の調査結果に触れ、14年10月から16年9月までの2年間の医科外来・調剤レセプト1億6000万件のデータを調査した結果を示し、抗不安薬・睡眠薬のみが1種類以上処方されたレセプトが全体の3%に当たる530万件あったと紹介しました。また、処方した医療機関をみると精神科を標榜している医療機関は約35%で、残りの約65%は精神科以外の一般の診療所や病院だったと説明しました。
抗不安薬や睡眠薬が3種類処方されている場合、処方薬の上位15位までがすべてベンゾジアゼピンの組み合わせで、1種類の処方の場合でも上位20位のうち17種類がベンゾジアゼピンだったとも説明しました。
診療側委員はこうした指摘に対し、精神科以外の医師が向精神薬を漫然と処方しているわけではないなどの意見を示しました。
クロザピン使用促進で厚労省案
総会では、治療抵抗性統合失調症への治療薬であるクロザピンについて、海外では処方率が25~30%となっているのに対し、国内では0.6%にとどまっている状況が示されました。クロザピンは治療抵抗性統合失調症に対し、30~70%で症状の大幅な改善や一部改善が期待される薬剤です。その一方で重大な副作用として無顆粒球症が知られており(国内での頻度は約1%)、国内ではクロザピン患者モニタリングサービス(CPMS)の体制整備が製造販売承認の条件として課せられました。
厚労省は、普及を遅らせている原因として患者モニタリング体制とともに、クロザピンの1日当たり薬価が他の非定型抗精神病薬に比べて2~10倍高いにもかかわらず、精神療養病棟入院料の中に薬剤費が包括化されていることを挙げました。そこで次期改定で同入院料の包括範囲からクロザピンの薬剤費を外すこと含めて見直すことを提案しました。
措置入院や精神保健指定医も
精神医療について集中的に意見交換を行ったこの日の総会では、神奈川県相模原市での障害者殺傷事件を踏まえ、措置入院患者が退院した後の継続的な連携体制や精神保健指定医にかかわる診療報酬の見直し、長期入院患者の地域移行(アウトリーチ)先の対象拡大、精神科救急入院料の評価見直し―などが議題となりました。
もう一つ、ベンゾジアゼピン系睡眠薬の記事を。
アルプラゾラム(商品名ソラナックス、コンスタン)についての論文に対する専門家からの提言。
■ ベンゾ系薬の安全神話がいまだに残っているのか?
北里大学精神科学主任教授・北里大学東病院院長 宮岡等
(2017年10月19日:メディカル・トリビューン)
論文の背景:不適切な使用に関する検討は不十分
ベンゾジアゼピン系薬剤(以下、ベンゾ系薬)のアルプラゾラム(商品名ソラナックス、コンスタン)は、パニック障害をはじめとする不安障害の患者に広く用いられている。適切に用いれば、安全で効果は大きいが、危険性や効果が十分考慮されていない処方が少なくない。このたび、こうした背景を踏まえた総論がJ Addict Medに掲載された(2017年8月2日オンライン版)。アルプラゾラムの適応、妊婦への影響、乱用、退薬症状などを振り返り、適切な処方を考えたい。〔関連記事:宮岡等氏のDoctor's Eye〕
論文のポイント:半減期が短く作用が強い薬剤特性を知ろう
全てのベンゾ系薬で乱用、快楽を得るための使用、身体依存が認められる。これらが他の薬剤に比べてアルプラゾラムで多いのは、血中の半減期が短く作用が強いため、中止時や漸減時に症状が再燃しやすいことが考えられる。
アルプラゾラムは他のベンゾ系薬に比べて大量服薬時の中毒性が強いため、希死念慮、アルコールや薬物依存などがある場合は避けるべきである。短期間、徐放薬(日本では未承認)を用いるという方法は乱用を減らすかもしれない。
アルプラゾラムを妊婦に用いた場合は、新生児に鎮静や退薬症状が起こりやすいことから、妊娠中や授乳中は投与を避ける。また、グレープフルーツのようにCYP3A4を阻害する物質との併用は避ける。
減量時は1週間に0.125mgを超えないことが推奨されている。退薬症状を減じるために、作用時間が長いクロナゼパムやガバペンチンへの置換も考える。
アルプラゾラムを処方する場合、医師は治療計画を立て、副作用や効果について書面で患者に説明し同意を得ること、患者が希望しても規定の用量を超えて増量しないことが求められる。今後、アルプラゾラム徐放薬が乱用に及ぼす影響や退薬症状に有効な薬剤などの検討が求められる。
私の考察:ベンゾ系薬は少量から開始し漸増を
本レビューは、日本でも広く用いられているベンゾ系抗不安薬であるアルプラゾラムの問題点や用い方を取り上げている。アルプラゾラムは作用が強いことで知られるが、ここでの記載はベンゾ系薬の全てに当てはまると考えてよい。
表に代表的なベンゾ系抗不安薬の特徴を示した。力価については議論があるが、おおむねこの程度の差があると考えてよい。
表. ベンゾジアゼピン系抗不安薬の薬物動態

(上村恵一、他編. 『がん患者の精神症状はこう診る 向精神薬はこう使う』 東京、じほう、2015年より一部改変引用)
問題点1:薬物依存につながる不適切使用
近年、日本で抗不安薬、睡眠薬、抗うつ薬などの多剤大量処方が問題となっている。大別すると2つの問題があり、1点目は本レビューでも強調されている「不適切使用」である。患者が希望するままの処方や複数の医療機関からの同系統の薬剤処方は、薬物依存につながりやすい。
かつては、薬物依存の治療を求めて来院する患者で最も多い原因薬物が覚醒剤で、次に多いのはシンナーなどの有機溶剤であった。しかし最近は、ベンゾ系薬を中心とする鎮静薬が第2位となったとの報告もある。医師は乱用薬物の供給元にならないよう、慎重な処方が求められる。
問題点2:副作用を考慮しない安易な処方
多剤大量処方の問題の2点目は、処方量自体は不適切とは言い切れないが「副作用を考慮しない安易な処方」である。
臨床でよく遭遇するのは、不安感、憂うつ感、不眠などに対して処方されたベンゾ系薬によって
①日中の眠気が増悪している
②足下のふらつきが強まっている
③中止や減量によって、不安感や憂うつ感が増悪している
④副作用として精神症状が現れている
―などである。
①は特に高齢者で多く見られ、実は薬剤のせいでぼーっとしている状態が、うつ状態や認知症と誤診されることが少なくない。
②では筋力低下もあるが、臨床では副作用としての運動失調が目立つ。特にベンゾ系薬による運動失調は、患者が失調症状を自覚していないことが多いため、転倒につながりやすい。
③では、精神疾患における原病の症状と治療薬の退薬症状が似ていることを念頭に置く必要がある。不安障害の治療にベンゾ系薬を用いて軽快し、減量を図ったときに見られる不安は薬剤の減量による不安障害の増悪、または薬剤の退薬症状のいずれの可能性もある。患者は「癖になった(薬物依存になった)」と考えやすく、処方開始時に薬剤の効果や副作用の慎重な説明が不可欠である。
④では「全ての精神疾患治療薬には精神症状の副作用がある」という当然の事実が軽視されやすい。特にベンゾ系睡眠薬を開始したら夜中の興奮が強まったなど、鎮静目的の薬剤には興奮させるという副作用がある。最近は抗認知症薬の副作用として見られる患者にもよく遭遇する。
これらはあたかも副作用が弱いかのように宣伝されるスポレキサント(商品名ベルソムラ)やゾルピデム(同マイスリー)、肩凝りなどの身体症状治療薬と理解されやすいエチゾラム(同デパス)でも同様の注意が必要である。
30年くらい前の精神科の教育では、BZD系薬を「これまでのバルビツール酸系薬などに比べて有効性も安全性も高い薬剤」と教えていたように思う。日本の現状を見ると、一般診療、精神科診療のいずれにおいても、この安全神話を払拭できていないのかもしれない。
筆者自身は適切な面接や中止しやすい抗うつ薬などを適切に用いることで、ベンゾ系薬を用いる場面が極端に減っている。過度に処方を控える必要はないかもしれないが、副作用が強く、中止するのも難しい薬剤であることを医師が理解し、少量から開始し漸増すべきである。筆者は、特に高齢者では最小錠剤の3分の1程度の量から開始することが多い。また減量時は漸減する。本レビューにあるように、処方時に文書で説明するくらいの慎重さがあってよい。














