「集中治療において意識すべき5つのこと」のつづきです。5つとは
1.三つの軸を意識する
2.数値、見た目を正常にすることがゴールではない
3.最終的なゴールは何かを意識する
4.疑問を大切にする
5.よく観察する人の意見は常に正しい
でした。本日は、「1.三つの軸を意識する」につづく2番目の
2. 数値、見た目を正常にすることがゴールではない
です。いくつか例を考えてみましょう。
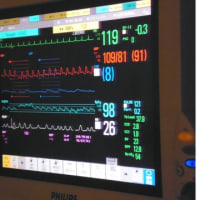
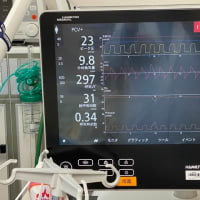
症例1 自発呼吸トライアル中でTピースの患者さん。「先生、PaCO2が45 mmHgから55 mmHgに上昇しました。どうしましょう。人工呼吸器に戻しますか」という質問を受けることがあります。しかし、pHは7.45、BE+8で、患者さんの意識レベルは変わらず、呼吸数18 回/分、楽そうに呼吸しています。FiO235%でSpO2は97%、脈拍数、血圧にも変化はありません。
症例2 ICUに14日間滞在中の脳梗塞、遷延性意識障害の患者さん。手足の浮腫がひどい。「手足の浮腫がひどいので、利尿薬ですっきりしてもらいますか」と指示するドクターがいました。ちなみに、ついさきほど体位変換で血圧低下が見られました。
症例1ではPaCO2という数値が異常になり、どうすべきか判断しなければならない場面です。考え方は
(1) なぜその異常が起こったか
(2) その異常は患者さんにどのような影響を与えているか
(3) 治療することによって患者さんが得をするか(良いことはあるか)
(4) 治療することによって患者さんが損をしないか(悪いことはないか)
を考える必要があります。
症例1に関してこの4つを考えてみましょう。
(1) なぜ起こったか:pHは7.45、BE+8という代謝性アルカローシスを代償してPaCO2が上昇しつつあるようです。CO2が溜まるべくして溜まる状態ですね。
(2) どのような影響を与えるか:PaCO2の上昇はどのような生理学的な変化を起こすでしょうか。呼吸回数、頻脈、高血圧、肺動脈圧上昇などの交感神経刺激症状が出現するかもしれません。このような負荷に心臓が耐えられない場合には問題となります。さらに、ICUスタッフとしてPaCO2上昇による脳血管の拡張作用も知っておかなければなりません。頭蓋内圧亢進患者さんでPaCO2の上昇を避ける理由です。
(3) 治療によって得をするか:換気量を増やして上昇したPaCO2を正常化させると何か良いことはあるでしょうか。この患者さんは頭蓋内圧も正常ですし、頻脈、高血圧で心臓がへばってしまうこともないようです。明らかな得はなさそうですね。
(4) 治療によって損をしないか:逆にこの患者さんの換気量を増やすとさらにアルカローシスが進んで、ヘモグロビンの酸素親和性が増加し(ヘモグロビン酸素解離曲線の左方移動)、抹消で酸素を離しにくくなり、酸素運搬上不利になるかもしれません。
まとめると、ある数値が異常だからといっていつでもその正常化を目指すのではなく、数値を正常化することに意味があるのか、弊害はないのか考えて介入を行う必要があるということです。
手足の浮腫の患者さんでも同様です。手足の浮腫によって患者さんが直接死ぬことはありませんが、逆に不適切な利尿薬の使用で患者さんの腎機能が悪化するかもしれませんね。見た目をよくすること自体を目標にすべき場面は多くありません(例外はすでに回復の見込みがなくなった終末期。このときは見た目を意識する必要があると個人的に思います)。