以下の文は、新型コロナウイルス感染症対策専門家会議の『「新型コロナウイルス感染症対策の状況分析・提言」(2020年3月19日)』の転載であります。
新型コロナウイルス感染症対策専門家会議
「新型コロナウイルス感染症対策の状況分析・提言」(2020年3月19日)
本専門家会議は、政府の新型コロナウイルス感染症対策本部の下、新型コロナウイルス感染症の対策について医学的な見地から助言等を行うために設置されました(令和2年2月14 日 新型コロナウイルス感染症対策本部決定)。
この見解は、新型コロナウイルス厚生労働省対策本部クラスター対策班が分析した内容等に基づき、専門家会議において検討した結果をまとめています。
現在までに明らかになってきた情報をもとに、現状の状況分析を行い、その正確な情報提供に努めるとともに、政府及び自治体に対し提言を、国民の皆様及び事業者の方々に対しお願いをすることとしています。
分析結果等はあくまでも現時点のものであり、随時、変更される可能性があります。
Ⅰ.はじめに
新型コロナウイルス感染症の流行が始まり、わずか数か月ほどの間にパンデミックと言われる世界的な流行となりました。
この感染症については、まだ不明の点も多い一方、多くのことが明らかになってきました。
例えば、この感染症に罹患しても約80%の人は軽症で済むこと、5%程の方は重篤化し、亡くなる方もいること、高齢者や基礎疾患を持つ方は特に重症化しやすいことなどです。
これまで世界で19 万人以上の感染者と、8,000 人近い死亡者が報告されています。
本専門家会議は、新型コロナウイルス感染症について十分な注意と対策が必要な感染症であると考えています。
特に、気付かないうちに感染が市中に拡がり、あるときに突然爆発的に患者が急増(オーバーシュート(爆発的患者急増))すると、医療提供体制に過剰な負荷がかかり、それまで行われていた適切な医療が提供できなくなることが懸念されます。
こうした事態が発生すると、既にいくつもの先進国・地域で見られているように、一定期間の不要不急の外出自粛や移動の制限(いわゆるロックダウンに類する措置)に追い込まれることになります。
私達は、我が国がこのような事態を回避し、できるだけ被害を小さくするための提案として、本提言を取りまとめました。
政府や国民の皆様などには内容をご理解いただき、我が国の被害を少しでも減らすための政策や行動につなげていただきたいと考えています。
Ⅱ.状況分析等
1.WHOによるパンデミックとの認識(3月11 日)と日本の対策について
世界保健機関(WHO)のテドロス事務局長は、2020 年3月11 日の会見において、世界で感染が拡がりつつある新型コロナウイルスについて、「パンデミック(世界的な大流行)とみなせる」と表明しました。
中国、韓国以外での感染状況が加速する現状に強い懸念が示されましたが、「事態をパンデミックと描写することそれ自体が、ウイルスの脅威に対するWHOの評価や、WHOの対応、各国の対応を変えることにはならない」とも述べています。
以上のことから、専門家会議としては、現時点では、社会・経済機能への影響を最小限としながら、感染拡大防止の効果を最大限にするという、これまでの方針を続けていく必要があると考えています。
そのため、「①クラスター(患者集団)の早期発見・早期対応」、「②患者の早期診断・重症者への集中治療の充実と医療提供体制の確保」、「③市民の行動変容」という3本柱の基本戦略は、さらに維持、必要に応じて強化し、速やかに行わなければならないと考えています。
さらに、これまで報告の少なかった欧州や米国などの諸外国で新規感染者数が急増しており、中東、東南アジア、アフリカなどでも大規模感染が拡がっていることが推定されることなどから、感染者ゼロを目指す国内での封じ込めは困難な状況です。
このため、こうした国々から、我が国に持ち込まれる新型コロナウイルスへの対応や、国内においても、後述する、クラスター(患者集団)の感染源(リンク)が追えない事例が散発的に発生していることなどへの対策は依然として必須であり、クラスターの早期把握とともに、地域ごとの状況に応じた「市民の行動変容」や「強い行動自粛の呼びかけ」をお願いすることなどにより、いかにして小規模な感染の連鎖に留め、それぞれの地域において適切な制御を行った上で収束を図っていけるかが重要になってきています。
2.クラスター対策の現状について
世界保健機関(WHO)のテドロス事務局長は、2020 年3月13日の事務局長のステートメントにおいて、日本が「クラスター(患者集団)の早期発見・早期対応」という戦略をとって様々な取組を進めてきたことを高く評価しています。
諸外国では数百~数千人規模の感染者数になるまで介入されなかったことが死亡者数の急増を引き起こしたものと考えられますが、日本では少人数のクラスター(患者集団)から把握し、この感染症を一定の制御下に置くことができていることが、諸外国との患者発生状況と死亡者数の差につながっていると判断しています。
これまで、厚生労働省のクラスター対策班では、感染者、濃厚接触者、保健所、地方公共団体のご協力を得て、クラスター(患者集団)を早期に発見し、その方々に対して人と人との接触をできるだけ絶つよう要請しながら、継続的に健康状態を確認する、という活動をしてきました。
その結果、急速な感染拡大を抑制することに成功している地域も出てきています。
しかしながら、現在の国及び地方公共団体におけるクラスター対策の実施体制には、そもそもクラスター(患者集団)対策を指揮できる専門家が少ないことや、帰国者接触者相談センターへの対応を含めて保健所における労務負担が過重になっており、クラスター対策に人員を割けないことなど様々な課題が存在しています。
3.北海道の感染状況と対策の効果について
【注意】※:新型コロナウイルス感染症の感染から発病に要する潜伏期間の平均値は約5日間であり、発病から診断され報告までに要している平均日数は約8日間となっています。そのため、我々が今日見ているデータは、その約2週間前の新規感染の状況を捉えたものである、すなわち3月上旬頃の状況であるというタイムラグがあることをご理解下さい。
急激な感染拡大の兆候があった北海道においては、2020年2月28日に知事より緊急事態宣言が発出され、週末の外出自粛要請のほか、大規模イベントの開催自粛、学校の休校などが行われました。
その他にも、道民や事業者、若者が主体となった啓発の取組みが、いち早く進展しています。
北海道の感染状況をみると、緊急事態宣言が出される前の2月27日、28日には10 名を超える新規感染者の報告が続きましたが、その後急激な感染拡大を示す状況は認められておらず、直近の数日では0~5名以内の報告に留まっています(図1 左)。
流行規模の拡大には至っていませんが、他方、感染源(リンク)が追えない新規感染者数は横ばいに留まっており、コミュニティにおける伝播は確実には止まっていません。
また、図1に示すように、実効再生産数(感染症の流行が進行中の集団のある時刻における、1人の感染者が生み出した二次感染者数の平均値)は、日によって変動はあるものの概ね1程度で推移していましたが、緊急事態宣言の発出後は1を下回る日も増えています。(図1の青い線を参照)。
緊急事態の発生前と発生後の同一期間(2月16日~28日と29日~3月12日)で実効再生産数を推定すると0.9(95%信頼区間:0.7、1.1)から0.7(95%信頼区間:0.4、0.9)へと減少しました。
さらに、北海道においては、感染者、濃厚接触者、地方公共団体、保健所の皆様のご協力とご努力により、クラスター(患者集団)を十分に把握できたことで、この感染症の爆発的な増加を避けることができたと考えています。
以上の状況から、専門家会議としては、北海道では一定程度、新規感染者の増加を抑えられていることを示していると判断していますが、依然として流行は明確に収束に向かっておらず憂慮すべき状態が続いていると考えています。
また、北海道知事による緊急事態宣言を契機として、道民の皆様が日常生活の行動を変容させ、事業者の方々が迅速に対策を講じられたことについては、急速な感染拡大の防止という観点からみて一定の効果があったものと判断しています。
ただし、緊急事態宣言、大規模イベントの自粛要請等のうち、どのような対策やどのような行動変容が最も効果を上げたかについては定かではありません。
また、決してこの先について楽観視できる状況になったわけではなく、最近、患者数が増加傾向にある札幌などを含め、引き続き、これまで集団感染が確認された場に共通する3つの条件を避けるための取組を行っていく必要があります。
4.現在の国内の感染状況と対策の効果について 【注意】※
(1)国内の感染状況について
北海道以外の新規感染者数は、日ごとの差はあるものの、都市部を中心に漸増しており、3月10日以降、新規感染者数の報告が50例を超える日も続いています。
また、高齢者福祉施設で集団感染が発生する事例があります。
このことは、既に一定の地域では感染が広がりつつあり、高齢者など感染に弱い立場の方々に症状が現れてしまったことを意味しています。
図2に示したように、日本全国の実効再生産数は、日によって変動はあるものの、1をはさんで変動している状況が続いたものの、3月上旬以降をみると、連続して1を下回り続けています。
今後とも、この動向がどのように変化するのか、注意深く観察を続けながら、状況に応じた必要な対応をその都度、機敏に講じることが求められます。
また、図3に示したように、感染源(リンク)が分からない感染者の増加が生じている地域が散発的に発生しています。
今後、クラスター(患者集団)の感染源(リンク)が分からない感染者が増えていく場合は、その背景に、どのような規模の感染者が存在しているかがわからなくなることを意味しています。
現時点では、こうした感染経路が明らかではない患者が増加している地域は局地的かつ小規模に留まっているものの、今後、こうした地域が全国に拡大し、さらに、クラスター(患者集団)の感染源(リンク)が分からない感染者が増加していくと、いつか、どこかで爆発的な感染拡大(オーバーシュート(爆発的患者急増))が生じ、ひいては重症者の増加を起こしかねません。
以上の状況から、日本国内の感染の状況については、3月9日付の専門家会議の見解でも示したように、引き続き、持ちこたえていますが、一部の地域で感染拡大がみられます。
諸外国の例をみていても、今後、地域において、感染源(リンク)が分からない患者数が継続的に増加し、こうした地域が全国に拡大すれば、どこかの地域を発端として、爆発的な感染拡大を伴う大規模流行につながりかねないと考えています。
(2) 国内での様々な対策の効果について
北海道以外の地域においても、政府によって要請された大規模イベント開催自粛や、全国一斉休校が実施されたほか、急速な感染拡大が危惧される地域における的確な積極的疫学調査の実施などが行われました。
この結果、たとえば、時差出勤への協力により、首都圏ではピーク時の乗車率が減少するなど、事業の特徴に応じた事業継続方法の変更や働きやすい環境整備に工夫が凝らされています。
それらがなかったこととの比較はできないものの、現時点では、「メガクラスター(巨大な患者集団)」の形成はなされていないと推測されます。
また、図3で示したように、都市部を有する地域を中心に発症者の漸増が認められています。
一方、日本全国で見れば、大規模イベント等の自粛や学校の休校等の直接の影響なのか、それに付随して国民の行動変容が生じたのか、その内訳までは分からないものの、一連の国民の適切な行動変容により、国内での新規感染者数が若干減少するとともに、効果があったことを意味しています。
しかしながら、海外からの流入は続いており、また、一般に感染症の増減には一定の小幅なサイクルが存在していることなどから、引き続き、その動向を注視していくとともに、市民や事業者の皆様に、最も感染拡大のリスクを高める環境(①換気の悪い密閉空間、②人が密集している、③近距離での会話や発声が行われる、という3つの条件が同時に重なった場)での行動を十分抑制していただくことが重要です。
(3)重症化する患者さんについて
日本国内では、2020年3月18日までに、感染が確認された症状のある人758 例のうち、入院治療中の人は579例おり、そのうち、軽症から中等度の人が337(58.2%)、人工呼吸器を使用または集中治療を受けている人が46名(7.9%)となっています。
また、150 例(25.9%)は既に軽快し退院しています。
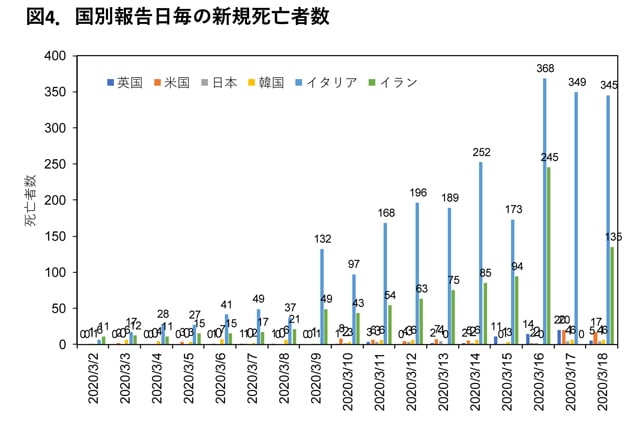
図4に示すように、日本国内では、2020年3月18日までに確認された死亡者数は29名であり、イタリアなどの国と比べて、入院者に占める死亡者数の割合も低く抑えられています。
このことは、限られた医療資源のなかであっても、日本の医師が重症化しそうな患者さんの大半を検出し、適切な治療ができているという、我が国の医療の質の高さを示唆していると考えられます。
しかしながら、既に地域によっては軽症者や回復後の観察期間にある患者等によって指定感染症病床が圧迫されてきていること、死亡者数が増加傾向にある状況も鑑みると、専門家会議としては、欧州で起きているような爆発的な感染拡大の可能性や、それに伴う地域の医療提供体制が受けるであろう影響の深刻さについても、十分考慮しておかなければならないと考えています。
5.今後の見通しについて
今日我々が見ているこの感染症の感染者数のデータは、感染から発病に要する潜伏期間と発病から診断され報告までに要する期間も含めて、その約2週間前の新規感染の状況を捉えたものにすぎません。
すなわち、どこかで感染に気付かない人たちによるクラスター(患者集団)が断続的に発生し、その大規模化や連鎖が生じ、オーバーシュート(爆発的患者急増)が始まっていたとしても、事前にはその兆候を察知できず、気付いたときには制御できなくなってしまうというのが、この感染症対策の難しさです。
もしオーバーシュートが起きると、欧州でも見られるように、その地域では医療提供体制が崩壊状態に陥り、この感染症のみならず、通常であれば救済できる生命を救済できなくなるという事態に至りかねません。
このため、爆発的患者急増が起きたイタリアやスペイン、フランスといった国々(図5)では、数週間の間、都市を封鎖したり、強制的な外出禁止の措置や生活必需品以外の店舗閉鎖などを行う、いわゆる「ロックダウン」と呼ばれる強硬な措置を採らざるを得なくなる事態となっています。
注:報告日付(横軸)別の国別感染者数の推移。イタリア、スペイン、ドイツ、フランスなどで同様の増殖率で指数関数的増殖が見られる(オーバーシュート)。
図5.国別の累積感染者数の推移
日本のある特定地域(人口10 万人)に、現在、欧州で起こっているような大規模流行が生じ、さらにロックダウンに類する措置などが講じられなかったと仮定した場合にどのような事態が生じるのでしょうか。
北海道大学西浦教授の推計によれば、図6 のとおり、基本再生産数(R0:すべての者が感受性を有する集団において1人の感染者が生み出した二次感染者数の平均値)が欧州(ドイツ並み)のR0=2.5 程度であるとすると、症状の出ない人や軽症の人を含めて、流行50 日目には1 日の新規感染者数が5,414 人にのぼり、最終的に人口の79.9%が感染すると考えられます。
また、呼吸管理・全身管理を要する重篤患者数が流行62 日目には1,096 人に上り、この結果、地域における現有の人工呼吸器の数を超えてしまうことが想定されるため、広域な連携や受入体制の充実を図るべきです。
ただし、もちろん今回の推計に基づき各地域ごとに人工呼吸器等を整備するべきという趣旨ではなく、今回示した基本再生算数がもたらす大幅な感染の拡大が生じないよう、クラスター対策等強力な公衆衛生学的対策を講じることで、これから各都道府県が整備しようとしている医療提供体制を上回らないようにするべきです。(各地域で整備すべき医療提供体制についての考え方は6で示すとおり)
なお、オーバーシュートが生じる可能性は、人が密集し、都市としての人の出入りが多い大都市圏の方がより高いと考えられます。
このため、有事に備え、十分な医療提供体制が必要になることは当然のこととして、こうした状況を可能な限り回避するための取組がより重要になります。
それには、多くの人々の十分な行動変容を通じた協力が不可欠であり、地域クラスター対策の抜本的拡充だけでは全く不十分です。
すなわち、もし大多数の国民や事業者の皆様が、人と人との接触をできる限り絶つ努力、「3 つの条件が同時に重なる場」を避けていただく努力を続けていただけない場合には、既に複数の国で報告されているように、感染に気づかない人たちによるクラスター(患者集団)が断続的に発生し、その大規模化や連鎖が生じえます。
そして、ある日、オーバーシュート(爆発的患者急増)が起こりかねないと考えます。
そして、そうした事態が生じた場合には、その時点で取り得る政策的な選択肢は、我が国でも、幾つかの国で実施されているロックダウンに類する措置を講じる以外にほとんどない、ということも、国民の皆様にあらかじめ、ご理解いただいておく必要があります。
したがって、我々としては、「3つの条件が同時に重なる場」を避けるための取組を、地域特性なども踏まえながら、これまで以上に、より国民の皆様に徹底していただくことにより、多くの犠牲の上に成り立つロックダウンのような事後的な劇薬ではない「日本型の感染症対策」を模索していく必要があると考えています。
このため、地域別の予兆を少しでも早く把握しながら、もし、特定地域にオーバーシュートの兆しが見られた場合には、まずは、地域別の対応を徹底していただくとともに、全国的にも、より一層の行動変容が必要であると考えています。
特に、これまでの事例を見ると、症状が軽い方が、感染に気がつかないまま、街を出歩いて感染を拡大させている可能性があり、こうした方々を含め、地域の皆さん全員が「3つの条件が同時に重なる場」を避けるなどの行動変容を徹底していただくことが極めて重要です。
また、これまでにわかってきたこととしては、オーバーシュートのリスクを高めるのが、「3つの条件が同時に重なる場」を避けにくい状況が生じやすい、「全国から不特定多数の人々が集まるイベント」であるといえます。
イベントそのものがリスクの低い場で行われたとしても、イベントの前後で人々が交流する機会を制限できない場合には、急速な感染拡大のリスクを高めます。
また、規模の大きなイベントの場合は、会場に感染者がいた場合に、クラスター(患者集団)の連鎖が発生し、爆発的な感染拡大のリスクを高めます。
現時点では、安全な規模や地域による基準を設けられるような科学的な根拠はなく、これまでの事例から判断するしかない状況です。
「3つの条件が同時に重なる場」を避けるなど適切な対応をとられれば、オーバーシュートを未然に防ぐこともあり得ますが、国内外の現在の感染状況を考えれば、短期的収束は考えにくく長期戦を覚悟する必要があります。
6.地域ごとに準備が必要な医療提供体制について
上記患者数の見通しに基づき、各地域で完全な医療提供体制を構築することは到底不可能です。
また、現時点で有効な治療薬、ワクチンは存在せず、人工呼吸器やエクモといった重症患者に有効な医療機器も使用するためには高度に訓練された医師、臨床工学技士、看護師等が多数必要であり、既存の医療従事者で対応可能な数しか増加させることはできません。
そのため、最もこの感染症による死者を減らすために、まずは各地域で初期に考えられる(すでに各地域に示した患者推計モデルに基づいた)感染者数、外来患者数、入院患者数、重篤患者数に応じた医療提供体制が整えられるよう、この感染症を重点的に受け入れる医療機関の設定や、重点医療機関等への医療従事者の派遣、予定手術、予定入院の延期等できうるかぎりの医療提供体制の整備を各都道府県が実施することが早急に必要と考えます。
また、毎日の陽性患者数のデータ等を通じて、必要に応じ特に重篤患者に係る広域調整を行うため、都道府県を越えた広域調整本部の設置準備等があらかじめ必要と考えられます。
7.地域ごとの対応に関する基本的な考え方
今後、日本のどこかでオーバーシュートが生じた場合には、地域ごとに断続的に発生していくことが想定されます。
こうした状況下では、社会・経済機能への影響を最小限としながら、感染拡大防止とクラスター連鎖防止の効果を最大限にしていく観点から、地域の感染状況別にバランスをとって必要な対応を行っていく必要があります。
感染状況が拡大傾向にある地域では、まん延のおそれが高い段階にならないように、まずは、地域における独自のメッセージやアラートの発出や一律自粛の必要性について適切に検討する必要があります。
その場合、社会・経済活動への影響も考慮し、導入する具体的な自粛内容、タイミング、導入後の実施期間などを十分に見極め、特に「感染拡大が急速に広まりそうな局面」や「地域」において、その危機を乗り越えられるまでの期間に限って導入することを基本とすべきだと考えます。
感染状況が収束に向かい始めている地域並びに一定程度に収まってきている地域では、後述するように、人の集まるイベントや「3つの条件が同時に重なる場」を徹底的に回避する対策をしたうえで、感染拡大のリスクの低い活動から、徐々に解除することを検討することになると考えます。
ただし、一度、収束の傾向が認められたとしても、クラスター(患者集団)発生の早期発見を通じて、感染拡大の兆しが見られた場合には、再び、感染拡大のリスクの低い活動も含めて停止する必要が生じえます。
感染状況が確認されていない地域では、学校における様々な活動や、屋外でのスポーツやスポーツ観戦、文化・芸術施設の利用などを、適切にそれらのリスクを判断した上で、感染拡大のリスクの低い活動から実施してください。
ただし、急激な感染拡大への備えと、「3 つの条件が同時に重なる場」を徹底的に回避する対策は不可欠です。
8.学校等について
政府は、2月27 日に、全国の小中高・特別支援学校の一斉臨時休校を要請しました。
学校の一斉休校については、3.で触れたように、北海道においては他の取組と相まって全体として一定の効果が現れていると考えますが、学校の一斉休校だけを取り出し「まん延防止」に向けた定量的な効果を測定することは困難です。
また、この感染症は、子どもは重症化する可能性が低いと考えられています。
一方では、中国等では重症化した事例も少数例ながら報告されており、更に、一般には重症化しにくい特性から、無症状又は症状の軽い子どもたちが、高齢者等を含む家族内感染を引き起こし、クラスター連鎖のきっかけとなる可能性などを指摘する海外論文なども見られており、現時点では、確たることは言えない状況であると考えています。
ただし、上記7.の「感染状況が拡大傾向にある地域」では、一定期間、学校を休校にすることも一つの選択肢と考えられます。
Ⅲ.提言等
1.政府及び地方公共団体への提言
(1)クラスター対策の抜本的な強化
現在の実施体制では、クラスターの早期発見・早期対応という戦略を更に継続するのは厳しく、爆発的な感染拡大を伴う大規模流行を回避できなくなる可能性があります。
このため、専門家会議としては、抜本的なクラスター対策の拡充を迅速に実施すべきであると考え、その一刻も早い実現を政府に強く要望します。
具体的には、①地域でクラスター(患者集団)対策を指揮する専門家を支援する人材の確保、②地方公共団体間の強力な広域連携の推進を図った上で、③地方公共団体間で保持する感染者情報をそれぞれの地域のリスクアセスメントに活用できるシステムを作ること、④保健所が大規模なクラスター対策に専念できる人員と予算の投入等が挙げられます。
(2)北海道及び各地方公共団体へのお願い
この先、新たな感染者やクラスターの発生もあり得ますので、引き続き注意深く警戒を続けながら、今後は、適宜、必要に応じて、今回と同様の対応を講じることも視野に入れておく必要があります。
一方で、この北海道の経験は、他の地域においても、政府との緊密な情報連携により、地方公共団体の首長による独自のメッセージやアラートの発出等が、地域住民の行動変容につながり、一定の効果を上げる可能性を示唆していると考えます。
感染状況が拡大傾向にある地方公共団体におかれましては、まん延のおそれが高くならないように、厚生労働省からもたらされた情報等を基に、まずは、地域住民の行動変容につなげるための自発的な取組の実施も考慮していただきたいと考えます。
(3)「3つの条件が同時に重なった場」を避ける取組の必要性に関する周知啓発の徹底まん延の防止に当たっては、国民の行動変容を一層徹底していく必要があります。
このため、専門家会議としては、国に対しては、3つの条件が同時に重なった場を避けることの必要性についての周知広報の充実を求めます。
(4)重症者を優先する医療体制の構築
重症患者に対する診療には、特別な知識や環境、医療機器を要するため、診療できる人員と資源を継続的に確保することが重要な課題です。
そのため、一般医療機関のうちどの機関が感染者の受入れをするか、あらかじめ決めておく必要があります。
その上で、関係医療機関の連携・協力の下、受入病床数を増やすだけでなく、一般医療機関の医療従事者にも新型コロナウイルス感染症の診療に参加していただく支援が不可欠です。
そこで、専門家会議としては、重症者を優先する医療体制へ迅速に移行するため、地域の感染拡大の状況に応じて、受診、入院、退院の方針を以下のように変更する検討を進めるべきだと判断します。
重症化リスクの高い人(強いだるさ、息苦しさなどを訴える人)又は高齢者、基礎疾患のある人については、早めに受診していただく。
入院治療が必要ない軽症者や無症状の陽性者は、自宅療養とする※。ただし、電話による健康状態の把握は継続する。
入院の対象を、新型コロナウイルス感染症に関連して持続的に酸素投与が必要な肺炎を有する患者、入院治療が必要な合併症を有する患者その他継続的な入院治療を必要とする患者とする。
症状が回復してきたら退院及び自宅待機にて安静とし、電話による健康状態の把握は継続する。
また、症状が軽い陽性者等が、高齢者や基礎疾患がある人と同居していて家族内感染のおそれが高い場合は、接触の機会を減らすための方策を検討する。
具体的には、症状が軽い陽性者等が宿泊施設等での療養を行うことや、同居家族が受診した上で一時的に別の場所に滞在することなど、家族内感染リスクを下げる取組みを行う。
このような基本的考えに立って、地域の実情に応じた、重症度などによる医療機関の役割分担をあらかじめ決めておくことが重要です。
※ 現在は、まん延防止の観点から、入院治療の必要のない軽症者も含めて、観戦症法の規定に基づく措置入院の対象としています。
(5)学校等について
春休み明け以降の学校に当たっては、多くの子どもたちや教職員が、日常的に長時間集まることによる感染リスク等に備えていくことが重要です。
この観点から、まずは、地域ごとのまん延の状況を踏まえていくことが重要です。
さらに、今後、どこかの地域でオーバーシュートが生じた場合には、Ⅱ.7の地域ごとの対応に関する基本的な考え方を十分踏まえていただくことが必要です。
また、日々の学校現場における「3つの条件が同時に重なる場」を避けるため、①換気の悪い密閉空間にしないための換気の徹底、②多くの人が手の届く距離に集まらないための配慮、③近距離での会話や大声での発声をできるだけ控えるなど、保健管理や環境衛生を良好に保つような取組を進めていくことが重要です。
併せて、咳エチケットや手洗いなどの基本的な感染症対策の徹底にもご留意ください。
児童生徒や学校の教職員については、学校現場で感染リスクに備えるとともに、学校外での生活で感染症の予防に努めていくことが重要です。
日頃から、集団感染しやすい場所や場面を避けるという行動によって急速な感染拡大を防げる可能性が高まります。
例えば、できるだけ換気を行って密閉空間を作らないようにしたり、咳エチケットや手洗いなどの基本的な感染症対策を徹底したり、バランスのとれた食事、適度な運動、休養、睡眠などで抵抗力を高めていくことにも心がけてくださるようお願いします。
教職員本人やその家族等が罹患した場合並びに本人に発熱等の風邪症状が見られる場合には、学校へ出勤させないよう徹底してください。
また、児童生徒にも、同様の取組の徹底を図るようにしてください。
また、大学等におかれては学生等に対して、本提言に記載した感染リスクを高める行動を慎むよう、正確な情報提供や周知をお願いいたします。
特に春休み期間に、感染症危険情報が高い国・地域に海外旅行や海外留学等で渡航した学生等が帰国する際などには、新たな渡航の慎重な検討や一時帰国を含めた安全確保の対応方策の検討に加え、帰国して2週間は体調管理を行い、体調に変化があった場合には、受診の目安を参考に適切な対応を取るよう、学生等への情報提供や周知をお願いいたします。
2.市民と事業者の皆様へ
(1)3つの条件が同時に重なった場における活動の自粛のお願い
これまでに明らかになったデータから、集団感染が確認された場に共通するのは、①換気の悪い密閉空間であった、②多くの人が密集していた、③近距離(互いに手を伸ばしたら届く距離)での会話や発声が行われたという3つの条件が同時に重なった場ということが分かっています。
例えば、屋形船、スポーツジム、ライブハウス、展示商談会、懇親会等での発生が疑われるクラスターの発生が報告されています。
皆さんが、「3つの条件が同時に重なった場所」を避けるだけで、多くの人々の重症化を食い止め、命を救えます。
(2)感染者、濃厚接触者等に対する偏見や差別について
感染者、濃厚接触者とその家族、この感染症の対策や治療にあたる医療従事者とその家族に対する偏見や差別につながるような行為は、断じて許されません。
誰もが感染者、濃厚接触者になりうる状況であることを受け止めてください。
報道関係者におかれましては、個人情報保護と公衆衛生対策の観点から特段の配慮をお願いします。
感染症対策に取り組む医療従事者が、差別等されることのないよう、市民等は高い意識を持つことが求められます。
(3)積極的疫学調査へのご協力のお願い
この感染症との闘いは、今後一定期間は続き、国内で急速な感染の拡大を抑制できたとしても、流行地から帰国する邦人や来日する外国人からの感染も増える見込みのため、さらに警戒を強める必要があります。
感染者、濃厚接触者の方々は、保健所による積極的疫学調査にご協力ください。
詳しい行動歴を調査することで感染源を突き止め、他の感染者を早期に発見することが感染拡大の防止のために不可欠となります。
また、事業者におかれましては、集団感染が発生した場合には、その情報を公開することにご協力ください。
速やかな情報の公開が、感染者の早期発見につながります。
(4)高齢者や持病のある方など重症化リスクの高い皆様へのお願い
新型コロナウイルスの国内ならびに海外での分析によっても高齢であれば比較的健康であっても感染し、重症化する可能性が高いことがわかっています。
また、持病にも様々なものがありますが、できるだけ良好なコントロールをしていただくようにし、また感染リスクを下げるような行動をお願いします。
また通常の予防接種も、感染症の複合にならないために重要です。
これまでは外出機会の多かった方におかれましても、今後は感染リスクを下げるよう注意をお願いします。
特に、共有の物品がある場所、不特定多数の人がいる場所などへの訪問は避けてください。
なお、外出機会を確保することは日々の健康を維持するためにも重要になります。
お一人や限られた人数での散歩などは感染リスクが低い行動です。
(5)高齢者や持病のある方に接する機会のある職業ならびに家庭の方へのお願い
高齢者や持病のある方に接する機会のある、医療、介護、福祉ならびに一般の事業者で働く人は一層の感染対策を行うことが求められます。
発熱や感冒症状の確認ならびに、感染リスクの高い場所に行く機会を減らすなどの対応が当分の間求められます。
これまでの国内外の感染例でも、家庭内での感染の拡大はよくみられています。
同居の家族、特に、そのご家庭の高齢者を訪問される際には、十分な体調確認を行った上で、高齢者の方と接していただくようにしてください。
(6)若者世代の皆様へのお願い
若者世代は、新型コロナウイルス感染による重症化リスクは高くありません。
しかし、無症状又は症状が軽い方が、本人は気づかずに感染を広めてしまう事例が多く見られます。
このため、感染の広がりをできるだけ少なくするためには、 改めて、3つの条件が同時に重なった場に近づくことを避けていただきますようにお願いします。
特に、オーバーシュート(爆発的患者急増)のリスクを高めるのが、「3つの条件が同時に重なる場」を避けにくい状況が生じやすい、「全国から不特定多数の人々が集まるイベント」であることもわかってきました。
イベントそのものがリスクの低い場で行われたとしても、イベントの前後で人々が交流する機会を制限できない場合には、急速な感染拡大のリスクを高めますので、十分に注意して行動してください。
また、ご自身が新型コロナウイルスに罹患した場合やその家族等が罹患した場合並びに発熱等の風邪症状が見られる場合には、ご自身の経過観察をご自宅で継続するとともに外出を避けるように徹底してください。
(7)医療従事者の皆様へのお願い
今後、患者数の漸増やオーバーシュート(爆発的患者急増)が起こると、感染症指定医療機関等だけでは対応が困難となりますので、多くの医療機関(診療を原則行わない医療機関を除く)が新型コロナウイルス感染症の診療を行うことになります。
その際、地域における医療機関ごとの役割分担(軽症者は在宅療養、重症者は高次医療機関、その他は診療所や一般医療機関で診療するなど)を踏まえ、医療ニーズの低減努力(一般患者の外来受診間隔を開ける、ファクス処方の利用、待機的入院・手術の延期等)をお願いいたします。
また、各医療機関におかれましては、それぞれの診療継続計画に基づき、医療従事者の適切な配置等をご検討ください。
医療につきましては、新型インフルエンザ等及び鳥インフルエンザ等に関する関係省庁対策会議「平成25年6月26日(平成30年6月21日一部改訂)新型インフルエンザ等対策ガイドライン」のⅥ 医療体制に関するガイドラインが準用可能ですのでご参照ください。
(8)PCR検査について
新型コロナウイルス感染症においては、医師が感染を疑う患者には、PCR検査が実施されることになっています。
また、積極的疫学調査において検査の必要性がある濃厚接触者にもPCR検査が実施されます。
このように適切な対象者を検査することで、新型コロナウイルスに感染した疑いのある肺炎患者への診断・治療を行っているほか、濃厚接触者の検査により、感染のクラスター連鎖をとめ、感染拡大を防止しています。
すでに、検査受け入れ能力は増強されており、今後も現状で必要なPCR検査が速やかに実施されるべきと考えています。
今後は、わが国全体の感染状況を把握するための調査も必要です。
なお、PCR検査法は優れた検査ではありますが、万能ではなく感染していても陽性と出ない例もあります。
したがって、PCR検査のみならず、臨床症状もあわせて判断する必要があります。
また、迅速診断法や血清抗体検査法などの導入により、より迅速で正確な診断が期待されています。
(9)大規模イベント等の取扱いについて
2月26日に政府が要請した、全国的な大規模イベント等の自粛の成果については、その効果だけを取り出した「まん延防止」に対する定量的な効果測定をできる状況にはないと考えていますが、専門家会議としては、以下のような観点から、引き続き、全国的な大規模イベント等については、主催者がリスクを判断して慎重な対応が求められると思います。
全国規模の大規模イベント等については、①多くの人が一堂に会するという集団感染リスクが想定され、この結果、地域の医療提供体制に大きな影響を及ぼしかねないこと(例:海外の宗教行事等)。②イベント会場のみならず、その前後などに付随して人の密集が生じること(例:札幌雪まつりのような屋外イベントでも、近辺で3つの条件が重なったことに伴う集団感染が生じていること)、③全国から人が集まることに伴う各地での拡散リスク、及び、それにより感染者が生じた場合のクラスター対策の困難性(例:大阪のライブハウス事案(16 都道府県に伝播))、④上記のリスクは屋内・屋外の別、あるいは、人数の規模には必ずしもよらないこと、などの観点から、大規模イベント等を通して集団感染が起こると全国的な感染拡大に繋がると懸念されます。
このため、地域における感染者の実情やその必要性等にかんがみて、主催者がどうしても、開催する必要があると判断する際には以下①~③などを十分注意して行っていただきたい。
しかし、そうしたリスクへの対応が整わない場合は、中止又は延期をしていただく必要があると考えています。
また仮にこうした対策を行えていた場合でも、その時点での流行状況に合わせて、急な中止又は延期をしていただく備えも必要です。
①人が集まる場の前後も含めた適切な感染予防対策の実施、②密閉空間・密集場所・密接場面などクラスター(集団)感染発生リスクが高い状況の回避、③感染が発生した場合の参加者への確実な連絡と行政機関による調査への協力、などへの対応を講ずることが求められます。
(別添「多くの人が参加する場での感染対策のあり方の例」参照)
(9)事業者の皆様へのお願い
以下の事項に留意して、多様な働き方で働く方も含めて、従業員の感染予防に努めてください。
・労働者が発熱などの風邪症状が見られる際に、休みやすい環境の整備
・テレワークや時差通勤の活用推進
・お子さんの学校が学級閉鎖になった際に、保護者である労働者が休みやすいように配慮
・感染拡大防止の観点から、イベント開催の必要性を改めて検討
・別添「多くの人が参加する場での感染対策のあり方の例」の2)クラスター(集団)感染発生リスクの高い状況の回避のための取組に準じて、従業員の集団感染の予防にも十分留意してください。
・海外出張で帰国した場合には、2週間は職員の健康状態を確認し、体調に変化があった場合には、受診の目安を参考に適切な対応を取るよう職員への周知徹底をしてください。
Ⅳ.終わりに
この状況分析・提言については、今後、国際的な状況、新規感染者数の動向、国民や行政に知らせるべき新たな重要な知見等が生じた場合に、政府が、「緊急事態宣言」の発動も含めた必要な対応が迅速かつ果断にとれるよう、適宜、必要に応じて検討を行い、見直しを行うものとします。
別添 【多くの人が参加する場での感染対策のあり方の例】
1)人が集まる場の前後も含めた適切な感染予防対策の実施
○参加時に体温の測定ならびに症状の有無を確認し、具合の悪い方は参加を認めない。
○過去2週間以内に発熱や感冒症状で受診や服薬等をした方は参加しない。
○感染拡大している地域や国への訪問歴が14 日以内にある方は参加しない。
○体調不良の方が参加しないように、キャンセル代などについて配慮をする。
○発熱者や具合の悪い方が特定された場合には、接触感染のおそれのある場所や接触した可能性のある者等に対して、適切な感染予防対策を行う。
○会場に入る際の手洗いの実施ならびに、イベントの途中においても適宜手洗いができるような場の確保。
○主に参加者の手が触れる場所をアルコールや次亜塩素酸ナトリウムを含有したもので拭き取りを定期的に行う。
〇飛沫感染等を防ぐための徹底した対策を行う(例えば、「手が届く範囲以上の距離を保つ」、「声を出す機会を最小限にする」、「咳エチケットに準じて声を出す機会が多い場面はマスクを着用させる」など)
2)クラスター(集団)感染発生リスクの高い状況の回避
○換気の悪い密閉空間にしないよう、換気設備の適切な運転・点検を実施する。定期的に外気を取り入れる換気を実施する。
○人を密集させない環境を整備。会場に入る定員をいつもより少なく定め、入退場に時間差を設けるなど動線を工夫する。
○大きな発声をさせない環境づくり(声援などは控える)
〇共有物の適正な管理又は消毒の徹底等
3)感染が発生した場合の参加者への確実な連絡と行政機関による調査への協力
○人が集まる場に参加した者の中に感染者がでた場合には、その他の参加者に対して連絡をとり、症状の確認、場合によっては保健所などの公的機関に連絡がとれる体制を確保する。
○参加した個人は、保健所などの聞き取りに協力する、また濃厚接触者となった場合には、接触してから2週間を目安に自宅待機の要請が行われる可能性がある。
4)その他
○食事の提供は、大皿などでの取り分けは避け、パッケージされた軽食を個別に提供する等の工夫をする。
○終了後の懇親会は、開催しない・させないようにする。
※ 上記は例であり、様々な工夫が考えられる。
転載終わり。