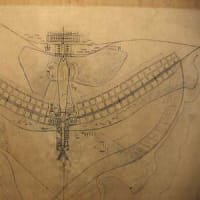
日本記念日協会に登録の今日10月8日の記念日に「運動器の10年・骨と関節の日」というものがある。
骨と関節を中心とした体の運動器官が身体の健康維持にいかに大切かを、より多くの人に認識してもらうために公益社団法人日本整形外科学会(※1)が1994(平成6)年に制定したもの。
日付は骨(ホネ)のホの字が十と八を組み合わせたように見えることと、体育の日(10月第2月曜日)に近いことから・・・だそうである。
ところで、運動器とはなにか?
運動器とは、自分の意志で動かせる組織、つまり、筋肉・関節・骨・腱(けん)・靭帯(じんたい)・神経等の組織のことであり、立つ、歩く、投げるといった身体活動を担っている組織である。
からだを動かすためには、骨や関節の状態が良好に保たれて、さらに神経が正しく働いて筋肉を動かすことが必要であるが、これらの「運動器」に何らかの障害がおきるのが運動器疾患である。
「運動器」の病気は、からだの動きを直接左右するものなのでとても重要である。だからこそ、子供の頃からはもちろんのこと中高年になっても、運動器を鍛えておくことが、膝の痛みの原因となる変形性膝関節症、骨が弱くなる骨粗鬆症、脚のしびれの原因となる腰部脊柱管狭窄症や、骨折など身近な直接的な症状のみならず、寝たきりや生活習慣病(糖尿病・高血圧等)、循環器病(心臓病と脳卒中をあわせて、循環器病と呼ぶ※2参照)等さまざまな病気を予防することにも役立つのである。
人の組織・臓器はいずれも重要な意義と役割があり,内臓器は人の生存に必須であるが、自分の意志で制御できない。脳は重要な中枢であり、脳が働いていることが人間の生きている証明ともいえるが、脳が直接に行動することはない。
人は身体活動によって、自己の存在を証明し、尊厳を保持している。言い換えれば、運動器を介する身体的な動作や行動によって、自分の活力・能力や精神性をも表現している。つまり、自己の『自立と尊厳を支えている』のが運動器ということにもなるのである。
この運動器こそが動く生物(動物)の原動力であり、人は、その運動器を活用して、立って、歩いて行動することから、次第にその能力を開発し、文明を発展させ、今のような便利な世の中を築いてきたといえる。
しかし、この間、人々の主な関心は生命を長らえることであったといえる。
したがって、医学・医療は命を長らえる臓器の保全に力を注ぐことが主流であった。
しかし、今の時代のように人の命(生命)が長くなってみると、どのように生きるかが大きな関心事になった。そして、日々の生活の過ごし方に意義を求め始めるようにもなった。
生活・人生の質(クオリティ・オブ・ライフ)の向上を目指し、個人の尊厳を尊重するようになってきたのである。
クオリティ・オブ・ライフ(英:Quality of Life。:略してQOL。)とは一般に、ひとりひとりの人生の内容の質や社会的にみた生活の質のことを指しており、「生活・人生の質」と訳されている。
つまり、ある人がどれだけ人間らしい生活や自分らしい生活を送り、人生に幸福を見出しているか、・・・ということを尺度としてとらえられているもので、これは、物理的な豊かさやサービスの量、個々の身辺自立だけでなく、精神面を含めた生活全体の豊かさと自己実現を含めた概念をいっている。つまり、QOLの「幸福」とは、身心の健康、良好な人間関係、やりがいのある仕事、快適な住環境、十分な教育、レクリエーション活動、レジャーなど様々な観点から計られる。
QOL に対する取り組みは医療の歴史とともに発展してきた。
医療は人を見るものであり医学は病気を見るものだとする考え方があったが、医療も科学的側面が強くなり、「病気は治ったが患者は死んだ」という状態が問題となった。その典型が、抗がん剤治療である。
現状、長期療養を要する疾患、ならびに消耗の激しい疾患や進行性の疾患では、いたずらな延命治療、患者への侵襲(しんしゅう、英:invasion)が激しい治療を継続することによって、患者が自らの理想とする生き方、もしくは社会的にみて「人間らしい生活」と考える生活が実現できないことが自覚された。このような状況を「QOL (生活の質)が低下する」と呼んでいるようだ。
これに対して、患者が自身の尊厳をより保ち得る生活の実現を目的とした援助が重要であるという考え方が生じた。これを「QOL(生活の質)を維持する、向上させる」などというそうだ(Wikipedia)。
1960年代までの医学的リハビリテーションや福祉では、AD L(日常生活動作)が意味する、歩行、摂食、衣服の着脱、洗面、入浴、排便といった日常生活における身辺動作の回復や介助という点のみが目指されてきた。
しかし、1970年代のターミナルケア(終末期医療および看護)や障害者の自立生活運動(※3も参照)などの領域で、ADLのみに注目するのではなく、身辺自立ができなくても他者の介助を利用して当事者の望む生活の質を確保することに目が向けられるようになった。
高齢者福祉においても、生きがいや幸福感といったQOL向上の援助が求められている ( 中谷茂一 聖学院大学助教授.。コトバンク参照)。
ところで、「運動器の10年」とはどんな運動か・・・を調べてみると以下の様である。
「運動器の10年」という運動は、スウェーデンに始まった『Bone and Joint Decade 2000-2010』(略称:BJD世界運動)が、またたくまに世界的な運動として広がっていったもので、1999年11月、国連の承認を得て、2000年1月に、WHO(世界保健機構)本部において正式に発足が宣言され、これまで社会から注目が少なかった関節疾患や骨粗鬆症など運動器に関わる病気(筋骨格系障害)の制圧(予防法の開発・本質的な治療)を目指し、「骨と関節の10年」として世界に向けて発信され活動をしていた。
我が国においても2000(平成12)年から「骨と関節の10年」日本委員会が発足。2002(平成14)年からは「運動器の10年」日本委員会と改称され、これまでに73団体が参加し、さまざまな活動を通して、その成果を挙げてきた。
しかし、そのミッション(mission。使命、任務。)は道半ばであり、2009(平成21)年に開かれたBJD世界カンファレンス((英:conference。会議)において、全ての参加国の同意を得て、BJD世界運動は、2020年まで継続されることが決定された。
我が国も2010(平成22)年に開かれた「運動器の10年」日本委員会・総会で、「運動器の10年(2010-2020)」活動が継続することが決定し、翌・2011(平成23)年4月より「一般財団法人 運動器の10年・日本協会」が設立され活動しているようだ(※2参照)。
今日の記念日を登録している、日本整形外科学会は、骨と関節を中心とする運動器官が、身体の健康およびQOLの維持にいかに大切であるかを認識してもらおうと、記念日の今日・10月8日を「運動器の10年・骨と関節の日」そして、10月を「運動器の10年・骨と関節の月間」と定め、10 月に毎年、全国各地で講演会、 座談会、医療相談などの催しを行っており、また、そのひとつに「骨と関節-電話相談室」があり、市民からの整形外科分野の質問に、日本整形外科学会 の専門医が直接電話で応えてくれるものだという(電話番号は03-3816-8768)。
今日の記念日が何のことかは、ネットで検索していて、凡そわかった。
私の家の近辺でもひざの痛みを訴えている中高年女性の方が多くみられるが、この中高年女性に多くみられる病気として、骨粗鬆症が挙げられている。
この病気は、カルシウム不足によって骨がすかすかの状態になり脆くなることで、腰痛の原因になったり、転倒したこと等の軽い衝撃で骨折してしまう状態を引き起こしてしまう。高齢者では、これが原因でその後寝たきりになってしまう方も珍しくないようだ。
残念ながら、私の妻も、70近くなってから、ひざ痛の治療で、整形外科のお世話になっている。しかし、妻の場合は骨粗鬆症ではなくその寸前にあり、変形性ひざ関節症だそうだ。
加齢、筋力低下、肥満などのきっかけにより膝関節のクッションの役目を果たす膝軟骨や半月板が長期間に少しずつすり減り変形していることによるらしい。膝の痛みは治る見込みはないので、その痛み止めと、骨粗鬆症がこれ以上悪化しないように通院し、治療とリハビリを受けている。

上掲の画象は膝の内部構造(右内側)、Wikipediaより。
日本における寝たきり老人は、欧州先進諸国に比べて多いと聞く。そのため、寝たきりを予防して寝たきり老人を減らすことが我が国にとっては重要な課題でもある。
寝たきり”の原因について、厚生労働省の国民生活基礎調査(平成22年度版)によると、65歳以上の人の要介護の直接原因(ほぼ寝たきり”の直接原因)とされるものは、
1位 脳卒中(24.1%)、2位 認知症(20.5%)、3位 高齢による衰弱・老衰(13.1%)、4位 骨折・転倒(9.3%)、5位 関節疾患(7.4%)6位以下、パーキンソン病、心臓病、糖尿病、呼吸器疾患、ガン、と続いている。
そして、この統計データで注目すべきなのは、このうち認知症と老衰は別にすると、血管の老化による脳卒中(24.1%)を筆頭に、4位と5位を一緒にした骨折・転倒・関節疾患(16.7%)の大きくは2つの原因にまとめることができる。
又、要介護(要介護認定参照)の一歩手前の“要支援”での原因別データで見てみると、
1位 関節疾患(19.4%)、2位 高齢による衰弱・老衰(15.2%)、3位 脳卒中(15.1%)、4位 骨折・転倒(12.7%)、5位 心臓病(6.1%)、6位 認知症(3.7%) ※7位以下省略・・・ という結果で、1位と4位を合わせた骨折・転倒・関節疾患(32.1%)は他を圧倒する原因になっている。
詳しくは、以下参考の※4:「平成22年国民生活基礎調査の概況|厚生労働省」の“Ⅳ介護の状況”の表24 “要介護度別にみた介護が必要となった主な原因の構成割合を参照されるとよい。
このような、死亡原因の第1位が脳卒中(脳血管障害参照)であった1980年代まで、その後遺症として寝たきりが多発していた。
高齢化の急速な進展等を背景として、寝たきりの更なる増加が予想され、厚生省(現: 厚生労働省)が1989(平成元)年に策定し、翌・1990(平成2)年度から始まった「高齢者保健福祉推進十か年戦略」(ゴールドプラン)の中で、寝たきり予防対策である「寝たきりゼロ作戦」が国の健康政策の重要な1つとして掲げられ、このプランに基づき、高齢者保健福祉サービスの基盤整備が進められることとなった。
このゴールドプランは、1989(昭和63)年導入の消費税(税率3)をめぐる議論とも関連があったもので、本格的な高齢社会に対応するための新たな税としての消費税の趣旨にかんがみ、消費税導入による増税財源を、高齢者保健福祉サービスの拡充にあてることとしたものであった。
同プランは、具体的なサービス整備目標値を設定して、1990(平成 2)年度から1999(平成11)年度までの10年間に目標値の達成に向けて、サービス基盤の整備を推進していくこととなった。
この時は、全市町村・都道府県が策定する老人保健福祉計画が、各自治体のゴールドプランと呼ぶべき性格のものとなった。ところが、高齢化が当初の予想を超えて急速に進んだため、1994(平成6)年に全面的に改定された新ゴールドプラン(高齢者保健福祉5ヵ年計画)が策定された(※5 参照)。旧プランは進行に対応し切れず崩壊したとも言える。
「寝たきりゼロ作戦」開始以降に、寝たきりの発生率・有病率が低下したかどうかは、明確な変化は認められなかったようだが、それは、脳卒中の発症率の減少以上に、高齢化の進行の影響が大きく、寝たきりを含めた要介護高齢者の急増があったからのようだ。
ゴールドプラン21の基本方向の”II 高齢者の尊厳の確保と自立支援”では、以下のように明言している。
“健康づくりや介護予防に努めても、高齢化の進行に伴い要援護の高齢者は毎年10万人ずつ増え続けることが予想されており、介護の問題は、老後生活の最大の不安要因となっている。高齢者や家族が安心して生活を送れるようにするためには、こうした不安を解消し、家族が長期にわたる介護のために疲れ果てて崩壊することがないようにしていく必要がある。
このため、在宅福祉を基本理念として、必要な介護サービス基盤の整備を進めるとともに、介護サービスの質の確保には特に配慮する。これにより、高齢者が自らの意思に基づき、自立した生活を尊厳を持って送ることができ、家族介護者への支援が図られるような環境づくりを推進する。また、特に重要性が増している痴呆性高齢者(認知症高齢者のこと)への取組みを重点的に進める。“・・・・と。非常にいいことが書かれている。、
国では、家庭や施設でできる寝たきり防止として「寝たきりゼロへの 10 か条」(※6参照)を 1990年に作成しており、特に注目すべき点は、すでにこの時点で第9条に「家庭(うち)でも社会(そと)でも よろこび見つけ みんなで防ごう 閉じこもり」と閉じこもりを採り上げている点である。
しかし、残念ながら、国民への浸透はもちろん、行政関係者、専門家にも認知されずに、10 年以上が経過したということである。
寝たきりの原因としては、「寝たきりゼロへの 10 か条」の第1条にあるように、原因疾病としては脳卒中が大半を占めており、次に多い骨折が欧米と同様に増加すると予測されていた。しかし、適切なリハビリテーション(第3条、第4条)を実施することで、これら疾病になった人が必ずしも、寝たきりになるわけではなく、むしろ、大半は自立にまで回復することが知られていた。
年齢階級別に介護が必要になった原因を見ると、60 代から 70 代までは脳卒中が圧倒的に多いが、より高齢になるほどその割合は低下する。また、転倒・骨折も年齢と共に増加し、90歳以上で脳卒中よりも多くなるが、脳卒中、転倒・骨折をあわせた身体的疾患の割合は加齢と共に低下している。
一方、衰弱という、明らかな疾患が原因ではないと考えられる場合は高齢になるほど急増しているのがわかる。
このことは何を意味するのであろうか。
高齢になるほど要介護になりやすいことは言うまでもないが、脳卒中や転倒・骨折という疾病が直接の原因で要介護状態になるのではなく、要介護状態の原因・背景要因として衰弱(心身の廃用状態。廃用=使わないこと、 生活の不活発=安静で起る全身の「心身機能」の低下)がある。
従って、脳卒中予防対策や転倒・骨折予防教室のみでは、生活障害としての要介護状態に対して十分な効果は挙げられないことは予想されたことだ。
有効な対策が見出せない中で、要介護高齢者の増加に対応するために 、2000(平成 12)年に介護保険制度が導入されることになった。
また、要介護状態にならないことを目的とした「介護予防・生活支援事業(※7参照。後に介護予防・地域支え合い事業に改称)も同時に開始された。
この事業では、補助事業として市町村が独自にさまざまな取り組みをしてきたが、残念ながら効果が実証できた事業はほとんどなかったという。
寝たきりの原因としての閉じこもり症候群(※8参照)の考え方は 1980 年代より提起されていた。
閉じこもり症候群とは、生活の活動空間がほぼ家の中のみへと狭小化することで活動性が低下し、その結果、廃用症候群を発生させ、さらに心身両面の活動力を失っていく結果、寝たきりに進行するというプロセスを指したものである。
介護予防の重要性が認識されるに至り、閉じこもりが改めて注目されるところとなり、2006(平成 18)年の介護保険法の改正に伴い、地域支援事業における介護予防のプログラムとして、閉じこもり予防・支援(※9参照)が取り上げられることになり、全国的に取り組みが行われることとなった(以上※10参照)。
しかし、介護保険制度が導入されても、施設介護サービスのうち、特別養護老人ホーム(特養)の供給が需要に対して著しく不足していて、入所までに年単位の待機が発生している状況である。
厚生労働省は介護療養型医療施設を2012年3月31日までに、医療療養病床、介護療養型老人保健施設、介護老人保健施設、介護老人福祉施設のいずれかの業態に転換する計画を進めていたが、介護療養病床の一部しか業態転換できず、業態転換完了の目標期限は2018年3月31日に延期されたという。
そして、閉じこもり症候群が、寝たきりの原因が身体の障害にあるのではなく、身体の障害をきっかけとして起こる、生活の中での障害や、人間関係の喪失などによる・・という考えから作られた言葉であるが、この閉じこもり予防・支援といっても、齢と共に生きる希望を失いかけている年寄に、活動しろとやいやい言ってもそう簡単には活動しないだろうが、今の支援体制で、どれだけのケアができているのだろうか。
日本は諸外国に比べ高齢化のスピードが速く、高齢化社会の定義である高齢化率7%からその倍の14%になるまでわずか24年(1970年~1994年)であったため、高齢者の介護問題が老後最大の不安要因として認識された。また、1989(平成元)年の合計特殊出生率がひのえうまの年を下回り、戦後最低となったことは「1.57ショック」と呼ばれた。
少子高齢化への対応作として、先にも述べた1989(平成元)年のゴールドプラン、1994(平成6)年の新ゴールドプラン及びエンゼルプラン、1995(平成7)年の障害者プラン、2000(平成12)年の新エンゼルプランにより保健福祉サービスの基盤が図られた。また2000(平成12)年に介護保険制度(※11参照)が創設され、老人福祉と老人医療に分かれていた高齢者の介護制度を社会保険の仕組みで再編成した。また、厚生年金の支給開始年齢の引き上げや医療費の患者負担の引き上げが行われた。
しかし、平成23年版高齢社会白書(※12参照)によれば、平成 21 年度(2009年)の社会保障給付費は 99 兆 8,507 億円であり、対前年度増加額は 5 兆 7,659億円、伸び率は 6.1%である。
社会保障給付費の対国民所得比は 29.44%となり、前年度に比べて 2.70%ポイント増加している。国民 1 人当たりの社会保障給付費は 78 万 3,100 円で、対前年度伸び率は 6.3%である。
また、年金保険給付費、高齢者医療給付費、老人福祉サービス給付費及び高年齢雇用継続給付費を合わせた高齢者関係給付費は、平成 21 年度には 68 兆 6,422億円となり、社会保障給付費に対する割合は 68.7%にもなっている。
この様に、現在の社会保障給付は7割が高齢者に充てられており、人口の高齢化による給付の増加が現役世代の負担を年々増やしているため、給付と負担のバランスの確保や世代間の不公平の是正が求められている。
2011(平成23)年105兆円であった社会保障給付費は、2025年度には141兆円(国民所得比26.1%)に達するとの見通し(※13参照)である。
今の日本では高齢者介護や老齢年金の財源をいかに確保するかが最大の課題となっていると言える。
しかし、現状の日本は、東日本大震災からの復興、また、福島第一原発事故の解決、そして、今年の異常気象による各地での大災害発生の復旧。
また、2020年東京オリンピック開催決定による投資。それに、バブル期に建設した高速道路、橋その他老朽化した設備の保全。それに、近く予想されている東南海地震への備え、・・・と、早急にやらなくてはならないことが山ほどある。
そのような中で、今回も年金・医療その他の社会保障費に充当するという大義名分のもと、阿部政権では来年度から消費税率を現行の5% から8%に増税することになっている。
しかし、デフレからの脱却を目的に、アベノミクスの円安誘導によるインフレ政策は、輸入物価の上昇が引き金となり公共料金他、色々な製品の値上げにまで影響を与えている。
しかも、まだ、気分的なものと、この夏の異常気象の景気への影響や災害特需などによるものはあっても、景気が完全に上昇しているともいえない現状において、低所得者に負担が重い消費税アップは庶民にとっては大きな負担となり、消費が落ち込む可能性がある。
そのため、また、公共投資などに金をばらまき、景気刺激をしようとしている。
これらを一気にやって、多少の経済成長をしても日本政府の抱える国および地方の100兆円を超える債務残高を償還してゆけるのだろうか(※14参照)。
初めて、消費税を導入した時も、名目は社会保障にあてるというものであったが、それが、5%になり、そして8%、そして、いずれ10%以上になろうとしている消費税は一体今まで何に使われてきたのか・・・。
今、日本では、老後の介護は在宅ケア・・を基本い進めているが、これは、公共の施設が間に合わないから、家で家族によってケアをしてもらおう。・・・ということだろう。
しかし、今、核家族化し、若者は夫婦共稼ぎでやっと生活ができている状況の中で、誰が、年老いた老人をケアするのか。
高齢化している日本では、例え、子供達が介護するとしても、老老介護>となり、その負担は重すぎる。いわんや、夫や妻がケアすることなどできるわけがない。したがって、施設に入らざるを得ないのだが、その施設には、何年待ちの状況で入れない「医療難民」が多くいると聞く。結局、金を使ってヘルパーなどに介護を依存しようすると、相当な費用がかかるだろう。
インフレで諸物価が上がり、年金は減額される中で、なけなしの蓄えが目減りし、消費税が上がる。高齢者は自分の老い先をどうすればよいか不安いっぱいである。どうすれば、QOL(「人間らしい生活」)をできるのか。高齢者の尊厳は保たれるのか。私の知っている限り、老後の「ねたきり」を心配していないお年寄りはいない。
先月・9月15日の朝日新聞朝刊によると、厚生労働省は、特別養護老人ホームの入居要件を必要とする度合い厳格化し、「要介護3」以上に限定することにすることにしたという。理由は、都市部を中心に特養が不足しているためとか。現在入居している要介護1~2の人は引き続き入居を認めるらしいが、その人たちの入居理由を調査すると「住居問題、介護者が居ない」が6割を占めるという。受け皿として、厚労省は低所得者向け施設の整備や都市部の空き家を活用するというのだが・・・。特養が不足していることなど、前から分かっていることだが何も改善されていない・・・。このようなニュースを聞くたびに将来が心配になる。
ところで、日本人がこれだけ「ねたきり」を不安に思って過ごしている人が多いのだが、欧米には寝たきり老人がいないと聞く・・・なぜだろうか?。
その理由は、高齢あるいは、がんなどで終末期を迎えたら、口から食べられなくなるのは当たり前で、胃ろうや点滴などの人工栄養で延命を図ることは非倫理的であると、国民みんなが認識しているから、つまり、多くの患者は、寝たきりになる前に亡くなっているからだという(※15)。
宗教その他倫理上の問題もあり、欧米が良いのか、日本が良いのかは簡単には言えないことであるが、延命治療を行った場合、患者はその間余計に苦しむ場合がある。また、患者本人に意識がない状態でもただ延命されている状況を見て家族や友人などが苦痛を感じることもある。当然ながら延命治療であっても医療費や年金などは必要であるため、延命すればするほど社会保障費がかさんでくるという問題もある。
私などは、そんなことが嫌なので、夫婦で話し合って、「いかなることがあっても延命のための治療はしてほしくありません」と、書面に書き、遺言書などと一緒に保管している。そのことは、息子や兄弟などには告げてあるし、その保管場所は、息子たちにも知らせてある。
兎に角、私も、もし末期のがんなどにでもなったら抗がん剤などを打ちながら「病気は治った、でも患者は死んだ」・・・という状態で、人生の最後を過ごしたくはない。
(冒頭の画像は「運動器のしくみ」日本整形外科学会HP「運動器のしくみ」より。ここ参照)
参考:
※1:公益社団法人 日本整形外科学会
http://www.joa.or.jp/jp/index.html
※2運動器の10年」-日本協会
http://www.bjd-jp.org/index.html
※3:エンパワーメント と 自立生活運動
http://home.p02.itscom.net/kibunnet/empower.htm
※4:平成22年国民生活基礎調査の概況|厚生労働省
http://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa10/
※5:厚生労働省・報道発表資料・今後5か年間の高齢者保健福祉施策の方向~ゴールドプラン21~
http://www1.mhlw.go.jp/houdou/1112/h1221-2_17.html
※6:寝たきりゼロへの 10 か条(Adobe PDF)
http://www.ookawa-ishikai.jp/pdf/hitokuchi/netakiri.pdf#search='%E5%AF%9D%E3%81%9F%E3%81%8D%E3%82%8A%E3%82%BC%E3%83%AD%E3%81%B8%E3%81%AE+10+%E3%81%8B%E6%9D%A1'
※7:介護予防・生活支援事業の実施について - 国立社会保障・人口問題研究所
http://www.ipss.go.jp/publication/j/shiryou/no.13/data/shiryou/syakaifukushi/863.pdf#search='%E4%BB%8B%E8%AD%B7%E4%BA%88%E9%98%B2%E3%83%BB%E7%94%9F%E6%B4%BB%E6%94%AF%E6%8F%B4%E4%BA%8B%E6%A5%AD'
※8:誰でもわかる介護保険・閉じこもり症候群とは
http://www.seo-f.net/2007/02/post_80.html
※9:第6章 閉じこもり予防・支援マニュアル 6-1 事業の趣旨 - 厚生労働省
http://www.mhlw.go.jp/topics/2009/05/dl/tp0501-1_07.pdf#search='%E9%96%89%E3%81%98%E3%81%93%E3%82%82%E3%82%8A'
※10:寝たきりゼロへの10か条(Adobe PDF)
http://www.mhlw.go.jp/topics/2009/05/dl/tp0501-1g_0001.pdf#search='%E5%8E%9A%E7%94%9F%E5%8A%B4%E5%83%8D%E7%9C%81+%E9%AB%98%E9%BD%A2%E8%80%85+%E5%AF%9D%E3%81%9F%E3%81%8D%E3%82%8A+%E4%BB%8B%E8%AD%B7++%E5%8E%9F%E5%9B%A0+%E9%81%8B%E5%8B%95%E5%99%A8%E7%96%BE%E6%82%A3'
※11:介護保険制度の概要|厚生労働省
http://www.mhlw.go.jp/seisakunitsuite/bunya/hukushi_kaigo/kaigo_koureisha/gaiyo/index.html
※12:平成23年版高齢社会白書 第1章 高齢化の状況 - 内閣府
http://www8.cao.go.jp/kourei/whitepaper/w-2011/zenbun/html/s1-2-3-02.html
※13:厚生労働省:社会保障の給付と負担の見通し-平成18年5月推計
http://www.mhlw.go.jp/houdou/2006/05/h0526-3a.html
※12:リアルタイム財政赤字カウンター 13
http://www.kh-web.org/fin/
※13:欧米にはなぜ、寝たきり老人がいないのか - ヨミドクター - 読売新聞(2012年6月20日)
http://www.yomidr.yomiuri.co.jp/page.jsp?id=60441
医療制度改革の課題と視点 - 厚生労働省
http://www.mhlw.go.jp/houdou/0103/h0306-1/h0306-1.html
孤立する高齢者 医療支援の課題 - NHK 特集まるごと - NHKオンライン
http://www.nhk.or.jp/ohayou/marugoto/2012/10/1025.html
e-ヘルスネット(厚生労働省)
http://www.e-healthnet.mhlw.go.jp/information/others/index.html
医原病 ~前篇~
http://ameblo.jp/aiai7wakuwaku/entry-11513565822.html
整形外科シリーズ「運動器不安定症とは」(日本整形外科学会発行)ーEisai
http://qa.eisai.jp/diseases-and-symptoms/detail.asp?baID=3&nodeid=295&faqid=276
骨と関節を中心とした体の運動器官が身体の健康維持にいかに大切かを、より多くの人に認識してもらうために公益社団法人日本整形外科学会(※1)が1994(平成6)年に制定したもの。
日付は骨(ホネ)のホの字が十と八を組み合わせたように見えることと、体育の日(10月第2月曜日)に近いことから・・・だそうである。
ところで、運動器とはなにか?
運動器とは、自分の意志で動かせる組織、つまり、筋肉・関節・骨・腱(けん)・靭帯(じんたい)・神経等の組織のことであり、立つ、歩く、投げるといった身体活動を担っている組織である。
からだを動かすためには、骨や関節の状態が良好に保たれて、さらに神経が正しく働いて筋肉を動かすことが必要であるが、これらの「運動器」に何らかの障害がおきるのが運動器疾患である。
「運動器」の病気は、からだの動きを直接左右するものなのでとても重要である。だからこそ、子供の頃からはもちろんのこと中高年になっても、運動器を鍛えておくことが、膝の痛みの原因となる変形性膝関節症、骨が弱くなる骨粗鬆症、脚のしびれの原因となる腰部脊柱管狭窄症や、骨折など身近な直接的な症状のみならず、寝たきりや生活習慣病(糖尿病・高血圧等)、循環器病(心臓病と脳卒中をあわせて、循環器病と呼ぶ※2参照)等さまざまな病気を予防することにも役立つのである。
人の組織・臓器はいずれも重要な意義と役割があり,内臓器は人の生存に必須であるが、自分の意志で制御できない。脳は重要な中枢であり、脳が働いていることが人間の生きている証明ともいえるが、脳が直接に行動することはない。
人は身体活動によって、自己の存在を証明し、尊厳を保持している。言い換えれば、運動器を介する身体的な動作や行動によって、自分の活力・能力や精神性をも表現している。つまり、自己の『自立と尊厳を支えている』のが運動器ということにもなるのである。
この運動器こそが動く生物(動物)の原動力であり、人は、その運動器を活用して、立って、歩いて行動することから、次第にその能力を開発し、文明を発展させ、今のような便利な世の中を築いてきたといえる。
しかし、この間、人々の主な関心は生命を長らえることであったといえる。
したがって、医学・医療は命を長らえる臓器の保全に力を注ぐことが主流であった。
しかし、今の時代のように人の命(生命)が長くなってみると、どのように生きるかが大きな関心事になった。そして、日々の生活の過ごし方に意義を求め始めるようにもなった。
生活・人生の質(クオリティ・オブ・ライフ)の向上を目指し、個人の尊厳を尊重するようになってきたのである。
クオリティ・オブ・ライフ(英:Quality of Life。:略してQOL。)とは一般に、ひとりひとりの人生の内容の質や社会的にみた生活の質のことを指しており、「生活・人生の質」と訳されている。
つまり、ある人がどれだけ人間らしい生活や自分らしい生活を送り、人生に幸福を見出しているか、・・・ということを尺度としてとらえられているもので、これは、物理的な豊かさやサービスの量、個々の身辺自立だけでなく、精神面を含めた生活全体の豊かさと自己実現を含めた概念をいっている。つまり、QOLの「幸福」とは、身心の健康、良好な人間関係、やりがいのある仕事、快適な住環境、十分な教育、レクリエーション活動、レジャーなど様々な観点から計られる。
QOL に対する取り組みは医療の歴史とともに発展してきた。
医療は人を見るものであり医学は病気を見るものだとする考え方があったが、医療も科学的側面が強くなり、「病気は治ったが患者は死んだ」という状態が問題となった。その典型が、抗がん剤治療である。
現状、長期療養を要する疾患、ならびに消耗の激しい疾患や進行性の疾患では、いたずらな延命治療、患者への侵襲(しんしゅう、英:invasion)が激しい治療を継続することによって、患者が自らの理想とする生き方、もしくは社会的にみて「人間らしい生活」と考える生活が実現できないことが自覚された。このような状況を「QOL (生活の質)が低下する」と呼んでいるようだ。
これに対して、患者が自身の尊厳をより保ち得る生活の実現を目的とした援助が重要であるという考え方が生じた。これを「QOL(生活の質)を維持する、向上させる」などというそうだ(Wikipedia)。
1960年代までの医学的リハビリテーションや福祉では、AD L(日常生活動作)が意味する、歩行、摂食、衣服の着脱、洗面、入浴、排便といった日常生活における身辺動作の回復や介助という点のみが目指されてきた。
しかし、1970年代のターミナルケア(終末期医療および看護)や障害者の自立生活運動(※3も参照)などの領域で、ADLのみに注目するのではなく、身辺自立ができなくても他者の介助を利用して当事者の望む生活の質を確保することに目が向けられるようになった。
高齢者福祉においても、生きがいや幸福感といったQOL向上の援助が求められている ( 中谷茂一 聖学院大学助教授.。コトバンク参照)。
ところで、「運動器の10年」とはどんな運動か・・・を調べてみると以下の様である。
「運動器の10年」という運動は、スウェーデンに始まった『Bone and Joint Decade 2000-2010』(略称:BJD世界運動)が、またたくまに世界的な運動として広がっていったもので、1999年11月、国連の承認を得て、2000年1月に、WHO(世界保健機構)本部において正式に発足が宣言され、これまで社会から注目が少なかった関節疾患や骨粗鬆症など運動器に関わる病気(筋骨格系障害)の制圧(予防法の開発・本質的な治療)を目指し、「骨と関節の10年」として世界に向けて発信され活動をしていた。
我が国においても2000(平成12)年から「骨と関節の10年」日本委員会が発足。2002(平成14)年からは「運動器の10年」日本委員会と改称され、これまでに73団体が参加し、さまざまな活動を通して、その成果を挙げてきた。
しかし、そのミッション(mission。使命、任務。)は道半ばであり、2009(平成21)年に開かれたBJD世界カンファレンス((英:conference。会議)において、全ての参加国の同意を得て、BJD世界運動は、2020年まで継続されることが決定された。
我が国も2010(平成22)年に開かれた「運動器の10年」日本委員会・総会で、「運動器の10年(2010-2020)」活動が継続することが決定し、翌・2011(平成23)年4月より「一般財団法人 運動器の10年・日本協会」が設立され活動しているようだ(※2参照)。
今日の記念日を登録している、日本整形外科学会は、骨と関節を中心とする運動器官が、身体の健康およびQOLの維持にいかに大切であるかを認識してもらおうと、記念日の今日・10月8日を「運動器の10年・骨と関節の日」そして、10月を「運動器の10年・骨と関節の月間」と定め、10 月に毎年、全国各地で講演会、 座談会、医療相談などの催しを行っており、また、そのひとつに「骨と関節-電話相談室」があり、市民からの整形外科分野の質問に、日本整形外科学会 の専門医が直接電話で応えてくれるものだという(電話番号は03-3816-8768)。
今日の記念日が何のことかは、ネットで検索していて、凡そわかった。
私の家の近辺でもひざの痛みを訴えている中高年女性の方が多くみられるが、この中高年女性に多くみられる病気として、骨粗鬆症が挙げられている。
この病気は、カルシウム不足によって骨がすかすかの状態になり脆くなることで、腰痛の原因になったり、転倒したこと等の軽い衝撃で骨折してしまう状態を引き起こしてしまう。高齢者では、これが原因でその後寝たきりになってしまう方も珍しくないようだ。
残念ながら、私の妻も、70近くなってから、ひざ痛の治療で、整形外科のお世話になっている。しかし、妻の場合は骨粗鬆症ではなくその寸前にあり、変形性ひざ関節症だそうだ。
加齢、筋力低下、肥満などのきっかけにより膝関節のクッションの役目を果たす膝軟骨や半月板が長期間に少しずつすり減り変形していることによるらしい。膝の痛みは治る見込みはないので、その痛み止めと、骨粗鬆症がこれ以上悪化しないように通院し、治療とリハビリを受けている。

上掲の画象は膝の内部構造(右内側)、Wikipediaより。
日本における寝たきり老人は、欧州先進諸国に比べて多いと聞く。そのため、寝たきりを予防して寝たきり老人を減らすことが我が国にとっては重要な課題でもある。
寝たきり”の原因について、厚生労働省の国民生活基礎調査(平成22年度版)によると、65歳以上の人の要介護の直接原因(ほぼ寝たきり”の直接原因)とされるものは、
1位 脳卒中(24.1%)、2位 認知症(20.5%)、3位 高齢による衰弱・老衰(13.1%)、4位 骨折・転倒(9.3%)、5位 関節疾患(7.4%)6位以下、パーキンソン病、心臓病、糖尿病、呼吸器疾患、ガン、と続いている。
そして、この統計データで注目すべきなのは、このうち認知症と老衰は別にすると、血管の老化による脳卒中(24.1%)を筆頭に、4位と5位を一緒にした骨折・転倒・関節疾患(16.7%)の大きくは2つの原因にまとめることができる。
又、要介護(要介護認定参照)の一歩手前の“要支援”での原因別データで見てみると、
1位 関節疾患(19.4%)、2位 高齢による衰弱・老衰(15.2%)、3位 脳卒中(15.1%)、4位 骨折・転倒(12.7%)、5位 心臓病(6.1%)、6位 認知症(3.7%) ※7位以下省略・・・ という結果で、1位と4位を合わせた骨折・転倒・関節疾患(32.1%)は他を圧倒する原因になっている。
詳しくは、以下参考の※4:「平成22年国民生活基礎調査の概況|厚生労働省」の“Ⅳ介護の状況”の表24 “要介護度別にみた介護が必要となった主な原因の構成割合を参照されるとよい。
このような、死亡原因の第1位が脳卒中(脳血管障害参照)であった1980年代まで、その後遺症として寝たきりが多発していた。
高齢化の急速な進展等を背景として、寝たきりの更なる増加が予想され、厚生省(現: 厚生労働省)が1989(平成元)年に策定し、翌・1990(平成2)年度から始まった「高齢者保健福祉推進十か年戦略」(ゴールドプラン)の中で、寝たきり予防対策である「寝たきりゼロ作戦」が国の健康政策の重要な1つとして掲げられ、このプランに基づき、高齢者保健福祉サービスの基盤整備が進められることとなった。
このゴールドプランは、1989(昭和63)年導入の消費税(税率3)をめぐる議論とも関連があったもので、本格的な高齢社会に対応するための新たな税としての消費税の趣旨にかんがみ、消費税導入による増税財源を、高齢者保健福祉サービスの拡充にあてることとしたものであった。
同プランは、具体的なサービス整備目標値を設定して、1990(平成 2)年度から1999(平成11)年度までの10年間に目標値の達成に向けて、サービス基盤の整備を推進していくこととなった。
この時は、全市町村・都道府県が策定する老人保健福祉計画が、各自治体のゴールドプランと呼ぶべき性格のものとなった。ところが、高齢化が当初の予想を超えて急速に進んだため、1994(平成6)年に全面的に改定された新ゴールドプラン(高齢者保健福祉5ヵ年計画)が策定された(※5 参照)。旧プランは進行に対応し切れず崩壊したとも言える。
「寝たきりゼロ作戦」開始以降に、寝たきりの発生率・有病率が低下したかどうかは、明確な変化は認められなかったようだが、それは、脳卒中の発症率の減少以上に、高齢化の進行の影響が大きく、寝たきりを含めた要介護高齢者の急増があったからのようだ。
ゴールドプラン21の基本方向の”II 高齢者の尊厳の確保と自立支援”では、以下のように明言している。
“健康づくりや介護予防に努めても、高齢化の進行に伴い要援護の高齢者は毎年10万人ずつ増え続けることが予想されており、介護の問題は、老後生活の最大の不安要因となっている。高齢者や家族が安心して生活を送れるようにするためには、こうした不安を解消し、家族が長期にわたる介護のために疲れ果てて崩壊することがないようにしていく必要がある。
このため、在宅福祉を基本理念として、必要な介護サービス基盤の整備を進めるとともに、介護サービスの質の確保には特に配慮する。これにより、高齢者が自らの意思に基づき、自立した生活を尊厳を持って送ることができ、家族介護者への支援が図られるような環境づくりを推進する。また、特に重要性が増している痴呆性高齢者(認知症高齢者のこと)への取組みを重点的に進める。“・・・・と。非常にいいことが書かれている。、
国では、家庭や施設でできる寝たきり防止として「寝たきりゼロへの 10 か条」(※6参照)を 1990年に作成しており、特に注目すべき点は、すでにこの時点で第9条に「家庭(うち)でも社会(そと)でも よろこび見つけ みんなで防ごう 閉じこもり」と閉じこもりを採り上げている点である。
しかし、残念ながら、国民への浸透はもちろん、行政関係者、専門家にも認知されずに、10 年以上が経過したということである。
寝たきりの原因としては、「寝たきりゼロへの 10 か条」の第1条にあるように、原因疾病としては脳卒中が大半を占めており、次に多い骨折が欧米と同様に増加すると予測されていた。しかし、適切なリハビリテーション(第3条、第4条)を実施することで、これら疾病になった人が必ずしも、寝たきりになるわけではなく、むしろ、大半は自立にまで回復することが知られていた。
年齢階級別に介護が必要になった原因を見ると、60 代から 70 代までは脳卒中が圧倒的に多いが、より高齢になるほどその割合は低下する。また、転倒・骨折も年齢と共に増加し、90歳以上で脳卒中よりも多くなるが、脳卒中、転倒・骨折をあわせた身体的疾患の割合は加齢と共に低下している。
一方、衰弱という、明らかな疾患が原因ではないと考えられる場合は高齢になるほど急増しているのがわかる。
このことは何を意味するのであろうか。
高齢になるほど要介護になりやすいことは言うまでもないが、脳卒中や転倒・骨折という疾病が直接の原因で要介護状態になるのではなく、要介護状態の原因・背景要因として衰弱(心身の廃用状態。廃用=使わないこと、 生活の不活発=安静で起る全身の「心身機能」の低下)がある。
従って、脳卒中予防対策や転倒・骨折予防教室のみでは、生活障害としての要介護状態に対して十分な効果は挙げられないことは予想されたことだ。
有効な対策が見出せない中で、要介護高齢者の増加に対応するために 、2000(平成 12)年に介護保険制度が導入されることになった。
また、要介護状態にならないことを目的とした「介護予防・生活支援事業(※7参照。後に介護予防・地域支え合い事業に改称)も同時に開始された。
この事業では、補助事業として市町村が独自にさまざまな取り組みをしてきたが、残念ながら効果が実証できた事業はほとんどなかったという。
寝たきりの原因としての閉じこもり症候群(※8参照)の考え方は 1980 年代より提起されていた。
閉じこもり症候群とは、生活の活動空間がほぼ家の中のみへと狭小化することで活動性が低下し、その結果、廃用症候群を発生させ、さらに心身両面の活動力を失っていく結果、寝たきりに進行するというプロセスを指したものである。
介護予防の重要性が認識されるに至り、閉じこもりが改めて注目されるところとなり、2006(平成 18)年の介護保険法の改正に伴い、地域支援事業における介護予防のプログラムとして、閉じこもり予防・支援(※9参照)が取り上げられることになり、全国的に取り組みが行われることとなった(以上※10参照)。
しかし、介護保険制度が導入されても、施設介護サービスのうち、特別養護老人ホーム(特養)の供給が需要に対して著しく不足していて、入所までに年単位の待機が発生している状況である。
厚生労働省は介護療養型医療施設を2012年3月31日までに、医療療養病床、介護療養型老人保健施設、介護老人保健施設、介護老人福祉施設のいずれかの業態に転換する計画を進めていたが、介護療養病床の一部しか業態転換できず、業態転換完了の目標期限は2018年3月31日に延期されたという。
そして、閉じこもり症候群が、寝たきりの原因が身体の障害にあるのではなく、身体の障害をきっかけとして起こる、生活の中での障害や、人間関係の喪失などによる・・という考えから作られた言葉であるが、この閉じこもり予防・支援といっても、齢と共に生きる希望を失いかけている年寄に、活動しろとやいやい言ってもそう簡単には活動しないだろうが、今の支援体制で、どれだけのケアができているのだろうか。
日本は諸外国に比べ高齢化のスピードが速く、高齢化社会の定義である高齢化率7%からその倍の14%になるまでわずか24年(1970年~1994年)であったため、高齢者の介護問題が老後最大の不安要因として認識された。また、1989(平成元)年の合計特殊出生率がひのえうまの年を下回り、戦後最低となったことは「1.57ショック」と呼ばれた。
少子高齢化への対応作として、先にも述べた1989(平成元)年のゴールドプラン、1994(平成6)年の新ゴールドプラン及びエンゼルプラン、1995(平成7)年の障害者プラン、2000(平成12)年の新エンゼルプランにより保健福祉サービスの基盤が図られた。また2000(平成12)年に介護保険制度(※11参照)が創設され、老人福祉と老人医療に分かれていた高齢者の介護制度を社会保険の仕組みで再編成した。また、厚生年金の支給開始年齢の引き上げや医療費の患者負担の引き上げが行われた。
しかし、平成23年版高齢社会白書(※12参照)によれば、平成 21 年度(2009年)の社会保障給付費は 99 兆 8,507 億円であり、対前年度増加額は 5 兆 7,659億円、伸び率は 6.1%である。
社会保障給付費の対国民所得比は 29.44%となり、前年度に比べて 2.70%ポイント増加している。国民 1 人当たりの社会保障給付費は 78 万 3,100 円で、対前年度伸び率は 6.3%である。
また、年金保険給付費、高齢者医療給付費、老人福祉サービス給付費及び高年齢雇用継続給付費を合わせた高齢者関係給付費は、平成 21 年度には 68 兆 6,422億円となり、社会保障給付費に対する割合は 68.7%にもなっている。
この様に、現在の社会保障給付は7割が高齢者に充てられており、人口の高齢化による給付の増加が現役世代の負担を年々増やしているため、給付と負担のバランスの確保や世代間の不公平の是正が求められている。
2011(平成23)年105兆円であった社会保障給付費は、2025年度には141兆円(国民所得比26.1%)に達するとの見通し(※13参照)である。
今の日本では高齢者介護や老齢年金の財源をいかに確保するかが最大の課題となっていると言える。
しかし、現状の日本は、東日本大震災からの復興、また、福島第一原発事故の解決、そして、今年の異常気象による各地での大災害発生の復旧。
また、2020年東京オリンピック開催決定による投資。それに、バブル期に建設した高速道路、橋その他老朽化した設備の保全。それに、近く予想されている東南海地震への備え、・・・と、早急にやらなくてはならないことが山ほどある。
そのような中で、今回も年金・医療その他の社会保障費に充当するという大義名分のもと、阿部政権では来年度から消費税率を現行の5% から8%に増税することになっている。
しかし、デフレからの脱却を目的に、アベノミクスの円安誘導によるインフレ政策は、輸入物価の上昇が引き金となり公共料金他、色々な製品の値上げにまで影響を与えている。
しかも、まだ、気分的なものと、この夏の異常気象の景気への影響や災害特需などによるものはあっても、景気が完全に上昇しているともいえない現状において、低所得者に負担が重い消費税アップは庶民にとっては大きな負担となり、消費が落ち込む可能性がある。
そのため、また、公共投資などに金をばらまき、景気刺激をしようとしている。
これらを一気にやって、多少の経済成長をしても日本政府の抱える国および地方の100兆円を超える債務残高を償還してゆけるのだろうか(※14参照)。
初めて、消費税を導入した時も、名目は社会保障にあてるというものであったが、それが、5%になり、そして8%、そして、いずれ10%以上になろうとしている消費税は一体今まで何に使われてきたのか・・・。
今、日本では、老後の介護は在宅ケア・・を基本い進めているが、これは、公共の施設が間に合わないから、家で家族によってケアをしてもらおう。・・・ということだろう。
しかし、今、核家族化し、若者は夫婦共稼ぎでやっと生活ができている状況の中で、誰が、年老いた老人をケアするのか。
高齢化している日本では、例え、子供達が介護するとしても、老老介護>となり、その負担は重すぎる。いわんや、夫や妻がケアすることなどできるわけがない。したがって、施設に入らざるを得ないのだが、その施設には、何年待ちの状況で入れない「医療難民」が多くいると聞く。結局、金を使ってヘルパーなどに介護を依存しようすると、相当な費用がかかるだろう。
インフレで諸物価が上がり、年金は減額される中で、なけなしの蓄えが目減りし、消費税が上がる。高齢者は自分の老い先をどうすればよいか不安いっぱいである。どうすれば、QOL(「人間らしい生活」)をできるのか。高齢者の尊厳は保たれるのか。私の知っている限り、老後の「ねたきり」を心配していないお年寄りはいない。
先月・9月15日の朝日新聞朝刊によると、厚生労働省は、特別養護老人ホームの入居要件を必要とする度合い厳格化し、「要介護3」以上に限定することにすることにしたという。理由は、都市部を中心に特養が不足しているためとか。現在入居している要介護1~2の人は引き続き入居を認めるらしいが、その人たちの入居理由を調査すると「住居問題、介護者が居ない」が6割を占めるという。受け皿として、厚労省は低所得者向け施設の整備や都市部の空き家を活用するというのだが・・・。特養が不足していることなど、前から分かっていることだが何も改善されていない・・・。このようなニュースを聞くたびに将来が心配になる。
ところで、日本人がこれだけ「ねたきり」を不安に思って過ごしている人が多いのだが、欧米には寝たきり老人がいないと聞く・・・なぜだろうか?。
その理由は、高齢あるいは、がんなどで終末期を迎えたら、口から食べられなくなるのは当たり前で、胃ろうや点滴などの人工栄養で延命を図ることは非倫理的であると、国民みんなが認識しているから、つまり、多くの患者は、寝たきりになる前に亡くなっているからだという(※15)。
宗教その他倫理上の問題もあり、欧米が良いのか、日本が良いのかは簡単には言えないことであるが、延命治療を行った場合、患者はその間余計に苦しむ場合がある。また、患者本人に意識がない状態でもただ延命されている状況を見て家族や友人などが苦痛を感じることもある。当然ながら延命治療であっても医療費や年金などは必要であるため、延命すればするほど社会保障費がかさんでくるという問題もある。
私などは、そんなことが嫌なので、夫婦で話し合って、「いかなることがあっても延命のための治療はしてほしくありません」と、書面に書き、遺言書などと一緒に保管している。そのことは、息子や兄弟などには告げてあるし、その保管場所は、息子たちにも知らせてある。
兎に角、私も、もし末期のがんなどにでもなったら抗がん剤などを打ちながら「病気は治った、でも患者は死んだ」・・・という状態で、人生の最後を過ごしたくはない。
(冒頭の画像は「運動器のしくみ」日本整形外科学会HP「運動器のしくみ」より。ここ参照)
参考:
※1:公益社団法人 日本整形外科学会
http://www.joa.or.jp/jp/index.html
※2運動器の10年」-日本協会
http://www.bjd-jp.org/index.html
※3:エンパワーメント と 自立生活運動
http://home.p02.itscom.net/kibunnet/empower.htm
※4:平成22年国民生活基礎調査の概況|厚生労働省
http://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa10/
※5:厚生労働省・報道発表資料・今後5か年間の高齢者保健福祉施策の方向~ゴールドプラン21~
http://www1.mhlw.go.jp/houdou/1112/h1221-2_17.html
※6:寝たきりゼロへの 10 か条(Adobe PDF)
http://www.ookawa-ishikai.jp/pdf/hitokuchi/netakiri.pdf#search='%E5%AF%9D%E3%81%9F%E3%81%8D%E3%82%8A%E3%82%BC%E3%83%AD%E3%81%B8%E3%81%AE+10+%E3%81%8B%E6%9D%A1'
※7:介護予防・生活支援事業の実施について - 国立社会保障・人口問題研究所
http://www.ipss.go.jp/publication/j/shiryou/no.13/data/shiryou/syakaifukushi/863.pdf#search='%E4%BB%8B%E8%AD%B7%E4%BA%88%E9%98%B2%E3%83%BB%E7%94%9F%E6%B4%BB%E6%94%AF%E6%8F%B4%E4%BA%8B%E6%A5%AD'
※8:誰でもわかる介護保険・閉じこもり症候群とは
http://www.seo-f.net/2007/02/post_80.html
※9:第6章 閉じこもり予防・支援マニュアル 6-1 事業の趣旨 - 厚生労働省
http://www.mhlw.go.jp/topics/2009/05/dl/tp0501-1_07.pdf#search='%E9%96%89%E3%81%98%E3%81%93%E3%82%82%E3%82%8A'
※10:寝たきりゼロへの10か条(Adobe PDF)
http://www.mhlw.go.jp/topics/2009/05/dl/tp0501-1g_0001.pdf#search='%E5%8E%9A%E7%94%9F%E5%8A%B4%E5%83%8D%E7%9C%81+%E9%AB%98%E9%BD%A2%E8%80%85+%E5%AF%9D%E3%81%9F%E3%81%8D%E3%82%8A+%E4%BB%8B%E8%AD%B7++%E5%8E%9F%E5%9B%A0+%E9%81%8B%E5%8B%95%E5%99%A8%E7%96%BE%E6%82%A3'
※11:介護保険制度の概要|厚生労働省
http://www.mhlw.go.jp/seisakunitsuite/bunya/hukushi_kaigo/kaigo_koureisha/gaiyo/index.html
※12:平成23年版高齢社会白書 第1章 高齢化の状況 - 内閣府
http://www8.cao.go.jp/kourei/whitepaper/w-2011/zenbun/html/s1-2-3-02.html
※13:厚生労働省:社会保障の給付と負担の見通し-平成18年5月推計
http://www.mhlw.go.jp/houdou/2006/05/h0526-3a.html
※12:リアルタイム財政赤字カウンター 13
http://www.kh-web.org/fin/
※13:欧米にはなぜ、寝たきり老人がいないのか - ヨミドクター - 読売新聞(2012年6月20日)
http://www.yomidr.yomiuri.co.jp/page.jsp?id=60441
医療制度改革の課題と視点 - 厚生労働省
http://www.mhlw.go.jp/houdou/0103/h0306-1/h0306-1.html
孤立する高齢者 医療支援の課題 - NHK 特集まるごと - NHKオンライン
http://www.nhk.or.jp/ohayou/marugoto/2012/10/1025.html
e-ヘルスネット(厚生労働省)
http://www.e-healthnet.mhlw.go.jp/information/others/index.html
医原病 ~前篇~
http://ameblo.jp/aiai7wakuwaku/entry-11513565822.html
整形外科シリーズ「運動器不安定症とは」(日本整形外科学会発行)ーEisai
http://qa.eisai.jp/diseases-and-symptoms/detail.asp?baID=3&nodeid=295&faqid=276