がんの予防や治療における漢方治療の存在意義を考察しています。がん治療に役立つ情報も紹介しています。
「漢方がん治療」を考える
728)イトラコナゾールの抗がん作用(その2): がん幹細胞の幹細胞特性(Stemness)の阻害
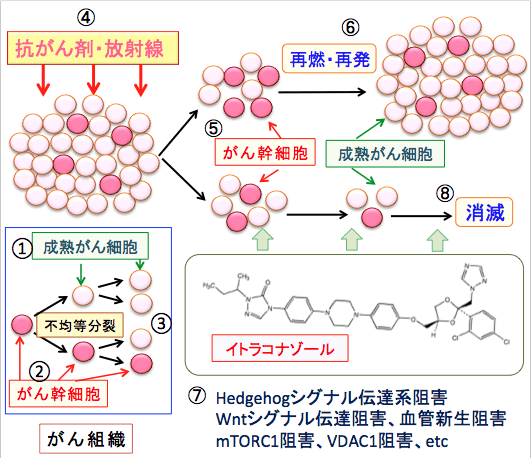
図:がん組織には成熟したがん細胞(①)とがん幹細胞(②)が存在する。がん幹細胞は自己複製を行うと同時に、不均等分裂により一部が自己複製のサイクルから逸脱して通常のがん細胞となり、がん組織の成熟がん細胞の供給源となる(③)。抗がん剤治療や放射線治療(④)に対して、成熟したがん細胞が死滅しやすいが、がん幹細胞は抵抗性を示す(⑤)。がん幹細胞が生き残れば、がんはいずれ再燃・再発する(⑥)。イトラコナゾールはHedgehogシグナル伝達系、Wntシグナル伝達系、血管新生、哺乳類ラパマイシン標的タンパク質複合体1(mTORC1)、ミトコンドリアの電位依存性陰イオンチャネル1(VDAC1)など複数のターゲットを阻害する(⑦)。イトラコナゾールはがん幹細胞の抗がん剤や放射線治療の感受性を高め、がん幹細胞の死滅を促進してがん組織を消滅できる(⑧)。
728)イトラコナゾールの抗がん作用(その2): がん幹細胞の幹細胞特性(Stemness)の阻害
【真菌治療薬のイトラコナゾールは多彩なメカニズムで抗がん作用を発揮する】
イトラコナゾール(商品名:イトリゾール、など)は、水虫等の白癬菌症、口腔や食道カンジダ症等に広く使用されている真菌治療薬です。
真菌のステロール生合成経路においてラノステロール(lanosterol)から エルゴステロール(ergosterol)を生成する cytochrome P450 14a-demethylase (P45014DM)という酵素を阻害します。エルゴステロールは真菌細胞膜の主成分であるため、エルゴステロールが生成されないと細胞膜を作れないので真菌は死滅します。

イトラコナゾールには強力な血管新生阻害作用が報告されています。さらに、哺乳類ラパマイシン標的タンパク質複合体1(mTORC1)シグナル伝達系阻害作用、ヘッジホッグシグナル伝達系の阻害作用、Wntシグナル伝達系阻害作用、コレステロールの細胞内輸送を阻害する作用、ミトコンドリアのVDAC1(電位依存性陰イオンチャネル)の働きを阻害する作用など多彩なメカニズムでの抗がん作用が報告されています。

図:イトラコナゾールは多彩にメカニズムで抗がん作用を発揮する。
例えば、以下のような報告があります。
Itraconazole exerts its anti-melanoma effect by suppressing Hedgehog, Wnt, and PI3K/mTOR signaling pathways(イトラコナゾールは、ヘッジホッグ、Wnt、およびPI3K / mTORシグナル伝達経路を抑制することにより抗メラノーマ効果を発揮する)Oncotarget. 2017 Apr 25;8(17):28510-28525.
【要旨の抜粋】
広く使用されている全身性抗真菌薬であるイトラコナゾールは、基底細胞がん、前立腺がん、および非小細胞肺がんに対する抗腫瘍効果について検討されている。
この研究の目的は、悪性黒色腫に対するイトラコナゾールの効果を検討し、その作用メカニズムの詳細を明らかにすることである。
In vivoの異種移植腫瘍マウスモデルにおいて、イトラコナゾールが黒色腫細胞の増殖を阻害し、黒色腫細胞移植マウスの生存を延長することを認めた。
また、イトラコナゾールで処理された腫瘍組織ではKi-67陽性細胞の減少が認められ、イトラコナゾールが細胞増殖を有意に阻害する可能性を示唆した。
in vitroの実験系で、イトラコナゾールはSK-MEL-28とA375の両方のヒトメラノーマ細胞の増殖とコロニー形成を阻害した。
さらに、イトラコナゾールはGli-1、Gli-2、Wnt3A、β-カテニン、およびサイクリンD1の発現を有意に抑制する一方で、Gli-3およびAxin-1の発現を亢進した。これは、ヘッジホッグ・シグナル伝達系とWntシグナル伝達経路に対するイトラコナゾールの強力な阻害効果を示している。
さらに、イトラコナゾールは、PI3K / mTORシグナル伝達経路(p70S6K、4E-BP1、AKTのリン酸化の抑制によって示される)を大幅に抑制するが、MEKまたはERKのリン酸化には影響しない。
我々のデータは、イトラコナゾールが、ヘッジホッグ、Wnt、およびPI3K / mTORシグナル伝達経路の阻害を介して悪性黒色腫細胞の増殖を阻害することを示唆している。
これらの結果は、イトラコナゾールがいくつかの強力な抗メラノーマ作用を持ち、ヘッジホッグ、Wnt、PI3K / mTORシグナル伝達経路の遮断を介して他の抗がん剤との相乗効果に役立つ可能性があることを示唆している。
イトラコナゾールがニーマン・ピック病C1型(NPC1)の原因タンパク質のNPC1の働きを阻害して、コレステロールの細胞内輸送を阻害し、mTORシグナル伝達と血管新生を阻害することが複数の論文で報告されています。(727話参照)。

図:リソソーム内に輸送されたLDL(低密度コレステロール)はリソソームの酸性リパーゼによって加水分解されて遊離コレステロールとなる(①)。コレステロールは、リソソーム内腔のニーマンピック病C型(NPC)NPC2に結合し(②)、リソソームの内膜側にあるNPC1のN末端ドメイン(N-terminal domain:NTD)に転移する(③)。コレステロールはNPC1のN末端ドメイン(NTD)からステロール感知ドメイン(sterol-sensing domain :SSD)に転送され(④)、リソソームから細胞質に輸送される(⑤)。イトラコナゾールはNPC1のステロール感知ドメイン(SSD)に結合し、NPC1によるコレステロール輸送を妨害する(⑥)。その結果、リソソームでのコレステロールの蓄積と細胞質内のコレステロールの枯渇が誘導され(⑦)、mTORC1シグナル伝達系と血管新生が阻害される(⑧)。
【イトラコナゾールは抗がん剤治療の効き目を高める】
イトナコナゾールががん細胞の抗がん剤感受性を高め、抗がん剤治療とイトラコナゾールの併用の有効性が臨床試験で報告されています。
以下のような報告があります。
Combination Chemotherapy with Itraconazole for Treating Metastatic Pancreatic Cancer in the Second-line or Additional Setting(セカンドラインまたは追加の設定における転移性膵臓がんの治療のためのイトラコナゾールとの併用化学療法)Anticancer Res. 2015 Jul;35(7):4191-6.
【要旨の抜粋】
背景:進行性膵臓がんを治療するために、イトラコナゾール(ヘッジホッグ経路、P糖タンパク質、および血管新生の強力な阻害剤である一般的な抗真菌剤)の併用による化学療法を評価した。
患者と方法:一次または二次化学療法を受け、その後にイトラコナゾール併用による化学療法を受けた膵臓がん患者を解析した。
結果:合計38人の患者がドセタキセル+ゲムシタビン+カルボプラチンによる抗がん剤治療を2週間間隔で投与を受け、抗がん剤投与の前後2日間(計4日間)にイトラコナゾール(400mg/日)の投与を受けた。
38人中1人が完全奏功、13人が部分奏功を呈し、奏功率は37%であった。 8人(21%)の患者が発熱性好中球減少症を経験した。全生存期間の中央値は11.4か月であった(95%信頼区間= 8.5-21.2か月)。
結論:イトラコナゾールとの併用化学療法は、膵臓がんのセカンドライン設定で許容できる毒性を示し、全生存期間を延長する可能性がある。
以下のような報告もあります。
Impact of itraconazole on the survival of heavily pre-treated patients with triple-negative breast cancer(高度に前治療されたトリプルネガティブ乳がんの患者の生存に対するイトラコナゾールの影響)Anticancer Res. 2014 Jul;34(7):3839-44.
【要旨】
背景/目的:再発性トリプルネガティブ乳がん患者は、化学療法中に進行した場合の患者の予後は非常に悪く、治療の選択肢が限られている。本研究では、これらの患者における化学療法によるイトラコナゾールの影響を検討した。
患者と方法:2008年から2012年の間に化学療法でイトラコナゾールを投与された再発トリプルネガティブ乳がん患者の医療記録を遡及的にレビューした。
結果:以前の化学療法中に進行した13人の患者(12人は内臓転移を伴う)が登録された。すべての患者は、ドセタキセル+カルボプラチン+ゲムシタビンを投与され、イトラコナゾールが併用された。さらに、胸水を伴う3人の患者と炎症性乳がんを伴う2人の患者がベバシズマブを投与された。
イトラコナゾールを併用した治療中に、発熱性好中球減少症、血小板輸血、または化学療法関連の死亡は観察されなかった。
奏効率は62%(95%信頼区間:35-88%)、無増悪生存期間の中央値は10.8か月(95%信頼区間:7.6-15.3か月)、全生存期間の中央値は20.4か月(95 %CI:13.1〜41.4か月)であった。
結論:高度に前治療された再発性トリプルネガティブ乳がん患にとってイトラコナゾールを併用した化学療法は有望である。
以下のような報告もあります。
Phase 2 Study of Pemetrexed and Itraconazole as Second-Line Therapy for Metastatic Non-Squamous Non-Small Cell Lung Cancer.(転移性非扁平上皮非小細胞肺がんの第2次治療としてのペメトレキセドとイトラコナゾールの第2相試験)J Thorac Oncol. 2013 May; 8(5): 619–623.
【要旨の抜粋】
目的:経口抗真菌剤イトラコナゾールが内皮細胞の増殖、遊走、および管形成を特異的に阻害することが複数の前臨床試験で示されている。イトラコナゾールは強力な抗血管新生活性を有し、複数の異種移植肺がん動物実験モデルにおいて、抗がん剤治療の有効性を高める。これらの研究結果に基づいて、進行性肺がん患者の治療における細胞毒性化学療法を伴うイトラコナゾールの有効性を評価する探索的臨床試験を実施した。
患者と方法:この研究では、登録前に1回の抗がん剤治療の履歴のある転移を有する進行性非扁平上皮非小細胞肺癌の患者を登録し、21日間サイクルで、第一日目にペメトレキセド500 mg / m2の静脈注射を行い、同時に毎日イトラコナゾール200 mgを経口投与する群とイトラコナゾールを投与しない群に2:1の割合で割り当てた。
結果の評価には、3か月間の無増悪生存率、無増悪生存期間、全生存期間、および毒性(副作用)が含まれていた。
結果:合計23人の患者が登録された。 最初のライン設定でペメトレキセドの使用が増加したため、研究は早期に中止された。 3ヶ月間の無増悪生存の率は、イトラコナゾールとペメトレキセドを併用した群では67%であったのに対して、ペメトレキセド単独の対照群では29%であった(p = 0.11)。
無増悪生存期間の中央値は5.5か月(イトラコナゾール併用群)対2.8か月(対照群)であった(ハザード比= 0.399、p = 0.089)。全生存期間の中央値はイトラコナゾールを併用した群では32か月、対照群(イトラコナゾール併用なし)では8ヶ月で、イトラコナゾール併用群で有意な全生存期間の延長を認めた(ハザード比 = 0.194、p = 0.012)。 2群間で毒性に明らかな違いは認められなかった。
結論:イトラコナゾールは、ペメトレキセドとの併用で忍容性が良好であった。 以前の前臨床データと一致して、イトラコナゾールの連日投与は、進行肺がん患者の化学療法の有効性を高める可能性を示唆している。
ペメトレキセド(製品名:アリムタ)は葉酸に化学構造が類似した葉酸代謝拮抗薬で、細胞増殖に必要なプリン・ピリミジ ン合成を抑制することで抗腫瘍効果を発揮する抗がん剤です。
日本では悪性胸膜中皮腫と非小細胞肺癌に対し適応が認められています。非小細胞肺がんの中でも非扁平上皮がんにより有効という組織型特異性を有する特徴を持ちます。
この報告では、登録前に1回の抗がん剤治療の履歴のある転移を有する進行性非扁平上皮非小細胞肺がんの患者に対するペメトレキセド治療においてイトラコナゾール200 mg/日を併用すると生存期間の延長が認められたという報告です。
以下のような報告もあります。
Repurposing Itraconazole as a Treatment for Advanced Prostate Cancer: A Noncomparative Randomized Phase II Trial in Men With Metastatic Castration-Resistant Prostate Cancer.(進行性前立腺がんの治療としてのイトラコナゾールの再利用:転移性去勢抵抗性前立腺がんの男性を対象とした非比較ランダム化第II相試験)Oncologist. 2013 Feb; 18(2): 163–173.
【要旨の抜粋】
背景:抗真菌薬イトラコナゾールは、血管新生とヘッジホッグシグナル伝達を阻害し、マウス前立腺がん異種移植モデルにおける腫瘍増殖を遅らせる。転移性前立腺がんの男性を対象に、2つの用量での経口イトラコナゾールの抗腫瘍効果を評価する非比較ランダム化第II相試験を実施した。
患者と方法:化学療法未経験の転移性去勢抵抗性前立腺がんの男性46人を、低用量(200 mg /日)または高用量(600 mg /日)のイトラコナゾール投与の2群にランダムに割り当て、疾患の進行または許容できない毒性が発生するまで治療を行った。
主要評価項目は、24週間での前立腺特異抗原(PSA)無増悪生存期間の率であった。
結果:高用量群(n = 29)は試験完了まで投与が継続されたが、低用量群(n = 17)は事前に指定された無益規則のために早期に終了された。
24週間での前立腺特異抗原(PSA)無増悪生存期間率は、低用量群で11.8%、高用量群で48.0%であった。
無増悪生存期間の中央値は低用量群が11.9週間に対して高用量群では35.9週間であった。
PSAで評価した奏効率は低用量群が0%、高用量群が14.3%であった。
さらに、イトラコナゾールは循環腫瘍細胞数を減らし、皮膚生検サンプルにおけるヘッジホッグシグナル伝達を抑制した。 イトラコナゾールは、血清テストステロンまたはデヒドロエピアンドロステンジオンのレベルを低下させなかった。
一般的な毒性には、倦怠感、吐き気、食欲不振、発疹、および低カリウム血症、高血圧、浮腫が含まれていた。
結論:高用量(600mg /日)のイトラコナゾールは、テストステロン抑制とは関係なく、転移性去勢抵抗性前立腺がんの男性において中程度の抗腫瘍活性を示す。
ホルモン療法に抵抗性になった転移性前立腺がんに対してはドセタキセル(タキソテール)などの抗がん剤治療が行われますが、抗がん剤治療を受けたくない場合はイトラコナゾールを試してみる価値はあるようです。
その際、1日200mgでは効果が期待できないが、1日600mgならある程度の抗腫瘍効果は期待できるという結果です。
【がん幹細胞は放射線治療や抗がん剤治療に抵抗性が高い】
組織の細胞には幹細胞(stem cell)と成熟した体細胞が存在します。組織の幹細胞とは、組織固有の多分化能を有して各臓器・組織を構成する細胞の供給源となる細胞です。
組織幹細胞は自己複製によって幹細胞を維持すると同時に、不均等分裂により一部が自己複製のサイクルから逸脱して成熟細胞へと分化して、組織を構成する細胞(体細胞)を作り出しています。
組織幹細胞は、分裂して自分と同じ細胞を作り出すことができ(自己複製能)、またいろいろな細胞に分化できる(多分化能)という二つの重要な性質を持ち、この性質により、限られた寿命のある体細胞を絶えず供給し、傷ついた組織を修復することができるのです。
がん組織の中にも正常組織における幹細胞システムに類似した階層性が存在し、その中にがん幹細胞 (cancer stem cells)と呼べるような細胞が存在して通常のがん細胞を供給しながらがん組織を構成していることが明らかになっています。
すなわち、無限に自己複製を行うがん幹細胞ががん組織中に少数存在し、不均等分裂により一部が自己複製のサイクルから逸脱して分化し通常のがん細胞となっているのです。
多くの場合、このがん幹細胞の起源は通常の組織幹細胞と考えられています。すなわち、組織幹細胞に遺伝子変異が蓄積して、がん幹細胞になるというわけです。
細胞ががん化するためには、複数のがん遺伝子やがん抑制遺伝子に異常が重なる必要があるため、短期間でアポトーシスで死滅する運命の成熟(=分化)した細胞に遺伝子変異が生じても、がん細胞に変化するとは考えにくく、「組織に持続的に存在する幹細胞の遺伝子に変異が蓄積することによってがん細胞(=がん幹細胞)が発生する」と考えられています。

図(A)正常組織の細胞には幹細胞と成熟した体細胞が存在する。組織幹細胞は組織固有の多分化能を有して各臓器・組織を構成する細胞の供給源となる。組織幹細胞は自己複製によって幹細胞を維持すると同時に、不均等分裂により一部が自己複製のサイクルから逸脱して成熟細胞へと分化して、組織を構成する細胞(体細胞)を作り出している。
(B)がん組織には成熟したがん細胞とがん幹細胞が存在する。がん幹細胞は自己複製を行うと同時に、不均等分裂により一部が自己複製のサイクルから逸脱して通常のがん細胞となり、がん組織の成熟がん細胞の供給源となる。
がん幹細胞(cancer stem cell)は腫瘍始原細胞(tumor initiating cell)とも呼ばれ、がん細胞を生み出すもとになる細胞であり、がん組織中に少数(数%程度)存在しています。そして、がん幹細胞は正常な組織幹細胞と同様、特別な微小環境(ニッチ)中に存在し、ニッチより分泌される液性因子などによって、多分化能の維持や分裂増殖が制御されていると考えられています。
通常の抗がん剤治療や放射線治療に対して、成熟したがん細胞が死滅しやすいのですが、がん幹細胞は様々な機序で抵抗性を示します。がん幹細胞が生き残れば、がんはいずれ再燃・再発します。
したがって、がん治療後の再発を防ぐためには、がん幹細胞の放射線感受性や抗がん剤感受性を高める方法の開発が必要ということになります。
がん幹細胞の生存を維持している幹細胞特性(Stemness)を阻害すると、がん幹細胞は死滅しやすくなります。

図:抗がん剤治療や放射線治療に対して、成熟したがん細胞が死滅しやすいが、がん幹細胞が抵抗性を示す(①)。がん幹細胞が生き残れば、がんはいずれ再燃・再発する(②)。がん幹細胞の抗がん剤感受性を高める方法を併用すると(③)、がん組織を消滅できる(④)。
【細胞には一次線毛と呼ばれるアンテナが存在する】
一次線毛(primary cilium)は、哺乳類動物の多くの細胞において、細胞増殖を止めるときに細胞表面に出現する1本の突起様の細胞器官です。
その機能は主に2つあります。中心体に作用して細胞分裂を止める作用と、細胞外の情報を得てそれを細胞内に伝えるアンテナのような作用です。
細胞が一次線毛を形成すると増殖を停止します。一次線毛は、細胞の増殖と休止を切り替えるスイッチの役割を果たしています。
さらに、増殖因子の受容体やイオンチャンネルやトランスポーターやシグナル伝達因子などが集まっていて、細胞外の情報を細胞内に伝えるアンテナの役割を持ちます。
一次線毛を持っている細胞の多くは、細胞周期のG0期の細胞分裂を止めた分化した細胞か幹細胞です。これらの細胞が細胞分裂を開始するとき、この一次線毛は消失しますが、2つの細胞に分裂したあと、一次線毛が再度出現して、細胞周期は止まります。
中心体(centrosome)は微小管による構造物である中心子(centriole)と、それをとりかこむ周辺物質(pericentriolar material)により構成されます。
中心子はS期に複製を開始し、G2/M期に成熟し、2個の中心子は分離し、中心体はM期において紡錘体の形成に寄与します。細胞が増殖を停止する(G0期に入る)と中心体は細胞膜の近傍へと移動し,母中心子が基底小体(basal body)となり一次線毛(primary cilia)が形成されます。
さらに、この一次線毛には、様々な受容体、イオンチャンネル、トランスポーター蛋白、シグナル伝達因子などが集まって、細胞のシグナル伝達に重要な役割を持っています。線毛に圧を加える機械的な刺激や、増殖因子やホルモンなどの化学的な刺激に反応して、これらの細胞外の情報を細胞内に伝えます。
このような作用によって、一次線毛は、細胞の分裂・アポトーシス・分化・移動などの調節に関わり、組織や臓器の発生や恒常性維持に重要な役割を果たしており、細胞のアンテナとしての多様な機能に注目が集まっています。

図:一次線毛は細胞増殖のスイッチとしての役割の他、細胞外の情報を細胞内に伝えるアンテナの役割を持ち、増殖因子の受容体やイオンチャンネルやトランスポーターやシグナル伝達因子などが集まっている。
【ヘッジホッグ(Hedgehog)シグナル伝達系はがん幹細胞の自己複製と増殖を制御している】
ヘッジホッグ・シグナル伝達系は、ショウジョウバエからヒトに至るまで進化的に保存されており、胎生期における組織や臓器の発生や成長において、細胞の増殖や分化や組織形成など多くの過程に重要な働きを行っています。
成長した組織においては、組織幹細胞の維持や、傷害を受けた組織の修復や再生に重要な役割を担っています。
ヘッジホッグは細胞から分泌されて、その細胞自身(オートクリン)あるいは近くの細胞(パラクリン)の細胞膜にあるPatched-1 (PTCH-1)に結合することによってこのシグナル伝達系が活性化されて、細胞の増殖や移動や分化などの調節を行います。
ヘッジホッグ(Hedgehog)というのはハリネズミのことで、ヘッジホッグ遺伝子の機能を失ったショウジョウバエの胚が小さな歯のような突起物が密集しており、ハリネズミに似ていることからこのような名前になっています。
哺乳類のヘッジホッグにはソニック・ヘッジホッグ(Sonic Hedgehog)、インディアン・ヘッジホッグ(Indian Hegdehog)、デザート・ヘッジホッグ(Desert Hedgehog)の3種類がありますが、最も研究されているのは全身に発現が見られるソニック・ヘッジホッグ・シグナル伝達系です。
インディアン・ヘッジホッグ(インドはりねずみ)とデザート・ヘッジホッゴグ(エチオピアはりねずみ)は実在するハリネズミの種類から命名されていますが、ソニック・ヘッジホッグはセガ・ジェネシスのキャラクターのソニック・ザ・ヘッジホッグから名付けられています。つまり、ソニックヘッジホッグタンパク質は研究者の洒落で命名されたタンパク質です。

ソニック・ヘッジホッグ・シグナル伝達系は細胞膜にある12回膜貫通型の受容体のPatched-1 (PTCH-1)にソニック・ヘッジホッグが結合することによって開始されます。
PTCH-1は7回膜貫通型のGiタンパク質共役受容体のSmoothened (SMO)を阻害する作用がありますが、PTCH-1にソニック・ヘッジホッグが結合するとPTCH-1のSMOを阻害する作用が失われます。その結果、SMOが活性化され、活性化したSMOによって転写因子のGLIが活性化されてヘッジホッグ標的遺伝子の発現が活性化されることになります。(下図)

図:ヘッジホッグ・リガンドが無い状況(①)では、12回膜貫通型受容体のPatched-1
(PTCH-1)は7回膜貫通型のGiタンパク質共役受容体のSmoothened (SMO)を阻害している(②)。この状況では、転写因子のGLIはSUFUと結合して活性が阻害され、ヘッジホッグシグナル伝達系は作動しない(③)。PTCH-1にヘッジホッグ・リガンド(Hh)が結合すると(④)、PTCH-1のSMOを阻害する作用が失われ、GLIがSUFUから離れてフリーになり(⑤)、核に移行して(⑥)、ヘッジホッグ標的遺伝子の発現を亢進する(⑦)。その結果、がん細胞の増殖・転移の促進、がん幹細胞の性状維持、細胞死抵抗性の亢進が引き起こされる(⑧)。
つまり、PTCH-1は発がんを抑制するがん抑制遺伝子であり、SMOはがん化を促進するがん遺伝子の作用を持っています。
一次線毛(primary cilium)は、様々な受容体、イオンチャンネル、トランスポーター蛋白、シグナル伝達因子などが集まって、細胞のシグナル伝達に重要な役割を持っています。
ヘッジホッグ経路の構成成分は一次線毛に集まっています。
ヘッジホッグが無いときは、PTCH-1(Patched-1)は一次線毛に位置して、SMO(Smoothened)の一次線毛への移動を阻害しているので、ヘッジホッグ・シグナル伝達系が作動しません。
ヘッジホッグがPTCH-1に結合すると、PHCH-1は一次線毛から離れて、SMOが一次線毛に移動してGLIをフリーにして核に移動し、ヘッジホッグ標的遺伝子の発現を誘導するというのがヘッジホッグシグナル伝達系です。
基底細胞がん、髄芽腫、悪性リンパ腫、白血病、卵巣がん、乳がん、膵臓がん、肺がん、肝臓がん、胃がん、結腸直腸がん、前立腺がん、膀胱がんなど多くのがん細胞種において、ヘッジホッグ・シグナル伝達系の異常な活性化が観察されています。
人間のがんの30%以上にヘッジホッグシグナル系の亢進が認められるという報告もあります。
基底細胞がんや髄芽腫ではほぼ100%の腫瘍にヘッジホッグ系に異常が認められ、膵臓がんでは70%以上に異常が認められると報告されています。
ヘッジホッグシグナル伝達系の活性亢進は、がんの発生過程だけでなく、より浸潤性の高いがん細胞への変化や抗がん剤治療への抵抗性を引き起こしています。
したがって、この経路を阻害すると、がん細胞の増殖や転移を抑制し、抗がん剤治療が効きやすくなることが予想できます。
特にmTORC1(哺乳類ラパマイシン標的タンパク質複合体1)の活性とヘッジホッグ・シグナル伝達系の2つの経路を同時に阻害すると、抗腫瘍効果が相乗的に高まることが多くの研究で示されています。
イトラコナゾールとビタミンD3はSMOを阻害することが報告されています。メベンダゾールは一次線毛の形成を阻害し、ニトロキソリンはBETブロモドメインタンパク質BRD4の働きを阻害してGLI転写活性を阻害します。これらを併用するとヘッジホッグシグナル伝達系を効果的に阻害して、抗腫瘍効果を発揮できます(724話参照)。
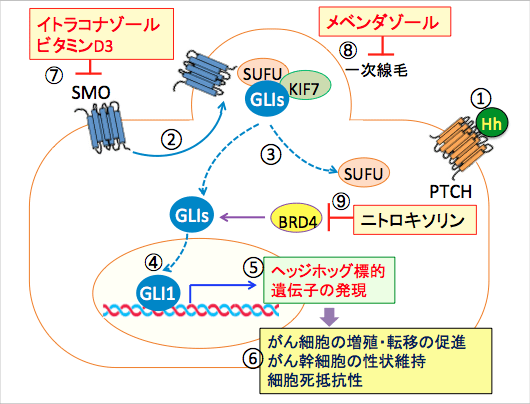
図: 2回膜貫通型受容体のPatched-1(PTCH-1)にヘッジホッグ(Hh)結合すると(①)、7回膜貫通型のGiタンパク質共役受容体のSmoothened (SMO)は一次線毛に移行し(②)。GLIがSUFUから離れてフリーになり(③)、核に移行して(④)、ヘッジホッグ標的遺伝子の発現を亢進する(⑤)。その結果、がん細胞の増殖・転移の促進、がん幹細胞の性状維持、細胞死抵抗性の亢進が引き起こされる(⑥)。イトラコナゾールとビタミンD3はSMOに結合して、一次線毛への移動を阻害してSMOの働きを阻害してヘッジホッグシグナル伝達系を阻害する(⑦)。メベンダゾールは微小管重合を阻害して一次線毛の形成を阻害してヘッジホッグシグナル伝達系を阻害する(⑧)。ニトロキソリンはBETブロモドメインタンパク質BRD4の働きを阻害してGLI転写活性を阻害する(⑨)。これらを組み合わせると、ヘッジホッグシグナル伝達系を阻害し、がん細胞の増殖を抑制し、細胞死を誘導できる。
【がん幹細胞とmTORとヘッジホッグ経路】
がん幹細胞の自己複製や増殖を制御しているシグナル伝達系としてヘッジホッグ(Hedgehog)、mTOR、Notch、Wnt-β-Cateninなどがあります。
つまり、これらをターゲットにすると、がん幹細胞の消滅できます。
以下のような報告があります。
Combined targeted treatment to eliminate tumorigenic cancer stem cells in human pancreatic cancer.(ヒト膵臓がんの腫瘍形成性がん幹細胞を消滅させる標的治療の組合せ)Gastroenterology. 137(3):1102-13. 2009年
【要旨】
研究の背景と目的:膵臓がんは、腫瘍形成性のがん幹細胞の存在により、抗がん剤治療に対して非常に強い抵抗性を示し、ジェムザール治療中もがん幹細胞は生き延び、数を増やしている。ソニック・ヘッジホッグ(sonic hedgehog)シグナル伝達系と哺乳類ラパマイシン標的タンパク質(mammalian target of rapamycin:mTOR)は、いずれもがん幹細胞の自己複製に必須であるため、膵臓がん治療の新たなターゲットとして期待できる。
方法:膵臓がんの培養細胞を使った実験系と動物移植腫瘍を使った実験系を用いて、腫瘍形成性がん幹細胞に対するソニック・ヘッジホッグ阻害剤(cyclopamine/CUR199691)とmTOR阻害剤(ラパマイシン)の効果を検討した。
結果:驚くべきことに、ソニック・ヘッジホッグ阻害剤のシクロパミン(cyclopamine)もラパマイシン(rapamycin)もそれぞれ単独ではがん幹細胞の数を減らすことはできなかった。また、それぞれを単独で抗がん剤治療と併用した場合もがん幹細胞の数を減らすことはできなかった。
ソニック・ヘッジホッグ阻害とmTOR阻害と抗がん剤の3つを同時に併用した場合にのみ、がん幹細胞の数が検出できないレベルまで減少することが、培養細胞を使ったin vitroの実験と移植腫瘍を用いた動物実験(in vivo)の両方で認められた。最も重要なことは、これら3種類を組み合わせた治療によって、ヒト由来の膵臓がん細胞を移植されたマウスは生存期間が顕著に延長したことである。
結論:ソニック・ヘッジホッグとmTORの両方のシグナル伝達系の阻害を通常の抗がん剤治療と併用することによって膵臓がんのがん幹細胞を消滅させることが可能になる。この治療法をさらに検討することは、治療が困難で予後が極めて不良な膵臓がんの新たな治療法の開発につながる。
ヘッジホッグシグナル経路は、様々ながんの発生や進展にも関与していることが明らかになっており、特にがん幹細胞の自己複製能の維持に重要な役割を担っています。
つまり、ヘッジホッグ・シグナル伝達系に関与するタンパク質の遺伝子の変異や発現亢進が組織幹細胞に起こるとがん幹細胞になってがんが発生するということです。
そのため、ヘッジホッグシグナル経路の阻害剤ががん治療薬として開発されており、すでに認可されているものもあり、多くの薬の臨床試験が行われています。
この実験で使用されているシクロパミン(cyclopamine)は米国に自生するバイケイソウという植物からみつかった天然有機化合物で、ヘッジホッグシグナル伝達系を阻害する作用があり、この誘導体ががん治療薬として開発されています。
バイケイソウを食べた羊から生まれた子羊に単眼症などの奇形が多く発生し、その原因物質としてシクロパミンが同定され、これがヘッジホッグ経路を阻害するために胚発生過程の臓器形成に異常が生じて奇形が起こることが明らかになっています。
mTORはラパマイシンの標的分子として同定されたセリン・スレオニンキナーゼで、細胞の分裂や生存などの調節に中心的な役割を果たすと考えられています。がん細胞や肉腫細胞の多くにおいてmTORが活性化されており、mTORの阻害はがん細胞や肉腫細胞の増殖を抑制し、抗がん剤や放射線治療の効き目を高める効果や細胞死(アポトーシス)を誘導する効果が示されています。すでに幾つかのmTOR阻害剤が開発され、抗がん剤として使用されています。
mTORもがん幹細胞の自己複製や増殖や抗がん剤耐性に関与していることが報告されています。
つまりヘッジホッグ経路とmTOR経路を同時に阻害すると、がん幹細胞の増殖や生存を阻害できるということです。
がん幹細胞は、成熟したがん細胞に比べて抗がん剤や放射線に抵抗性が強いため、治療後の再発の原因となっています。がん幹細胞を死にやすくすることががん治療の効果を高めることができるのですが、がん幹細胞は様々なメカニズムで死ににくくなっており、一つの方法だけでは限界があるようです。
この論文でも、抗がん剤治療+ソニック・ヘッジホッグ阻害も抗がん剤治療+mTOR阻害もがん幹細胞を減らすことができなかったという結果です。しかし、抗がん剤治療+ソニック・ヘッジホッグ阻害+mTOR阻害の3つを組み合わせると、膵臓がんのがん幹細胞を消滅できたという結果です。
膵臓がんに対するジェムザールの効果は極めて低いのですが、mTOR阻害とソニック・ヘッジホッグ阻害の2つを併用すると奏功率を高めることができる可能性を示唆しています。

図: PI3K/Akt/mTOR経路とヘッジホッグ(Hedgehog)経路は、自己複製能や不均等分裂などのがん幹細胞性質(Stemness)を維持する上で重要は役割を果たしている。PI3K/Akt/mTOR経路は増殖因子や栄養によって活性化され、セリン・スレオニンキナーゼのmTORを活性化して様々なタンパク質をリン酸化して活性化することによって細胞の増殖を促進する。ソニック・ヘッジホッグ・シグナル伝達系は細胞膜にある受容体のPatched-1 (PTCH-1)にソニック・ヘッジホッグ(SHh)が結合することによって開始され、smoothened(SMO)を介してシグナルが伝達され、転写因子のGLIの活性化によって細胞の増殖や分化を制御する。この2つの経路を阻害するとがん幹細胞の増殖を抑え、抗がん剤感受性を高めることが報告されている。
つまり、イトラコナゾールはヘッジホッグシグナル伝達系とmTOR経路の両方を阻害して、がん幹細胞の幹細胞特性を阻害し、抗腫瘍効果を発揮する可能性があります。
ビタミンDとメベンダゾールとニトロキソリンはヘッジホッグシグナル伝達系を阻害します。
ラパマイシンとメトホルミンはmTORC1を阻害します。ジスルフィラムはアルデヒド脱水素酵素を阻害します。これらを組み合わせると、がん幹細胞の幹細胞特性(Stemness)を阻害して、がん幹細胞を死滅できます(下図)。

図: PI3K/Akt/mTOR経路とヘッジホッグ(Hedgehog)経路は、自己複製能や不均等分裂などのがん幹細胞の性質(Stemness)を維持する上で重要な役割を果たしている(①)。アルデヒド脱水素酵素1A1はがん幹細胞で過剰に発現し、幹細胞の性質の維持に重要な働きを担っている(②)。PI3K/Akt/mTOR経路は増殖因子や栄養によって活性化され、セリン・スレオニンキナーゼのmTORを活性化して様々なタンパク質をリン酸化して活性化することによって細胞の増殖を促進する(③)。ヘッジホッグ・シグナル伝達系は細胞膜にある受容体のPatched-1 (PTCH-1)にソニック・ヘッジホッグ(SHh)が結合することによって開始され、smoothened(SMO)を介してシグナルが伝達され、転写因子のGLIの活性化によって細胞の増殖や分化を制御する(④)。これらの経路を阻害するとがん幹細胞の増殖を抑え、抗がん剤感受性を高めることができる。ラパマイシンはmTORC1を阻害する(⑤)。メトホルミンはAMP活性化プロテインキナーゼ(AMPK)を活性化してmTORC1の活性化を阻害する(⑥)。ヘッジホッグ経路の阻害剤としてはイトラコナゾール、メベンダゾール、ビタミンD3、ニトロキソリンがある。(⑦)アルデヒド脱水素酵素1A1の阻害剤として断酒薬のジスルフィラムがある(⑧)。これらを併用すると膵臓がんを含めて多くのがん細胞の抗がん剤感受性を高めることができる。
イトラコナゾール、メベンダゾール、ビタミンD3、ニトロキソリン、ジスルフィラム、メトホルミン、ラパマイシンはいずれも比較的安価で、安全性の高い(副作用の少ない)薬です。(いずれも1ヶ月分が数千円から1万円程度)
ビタミンD3以外は医薬品です。
イトラコナゾール(真菌治療薬)、メベンダゾール(駆虫薬)、ニトロキソリン(抗菌薬)、ジスルフィラム(アルコール中毒治療薬)、メトホルミン(糖尿病治療薬)、ラパマイシン(臓器移植の拒絶反応予防薬)は他の病気の治療目的で使用されていて、がん治療に利用されています(医薬品の再利用)。
欧米では医薬品の再利用としてがんの代替医療で使用される頻度の高い医薬品です。
抗がん剤治療や放射線治療に併用する根拠は高いと思います。
| « 727)イトラコ... | 729)膠芽腫(... » |



