2020年4月14日
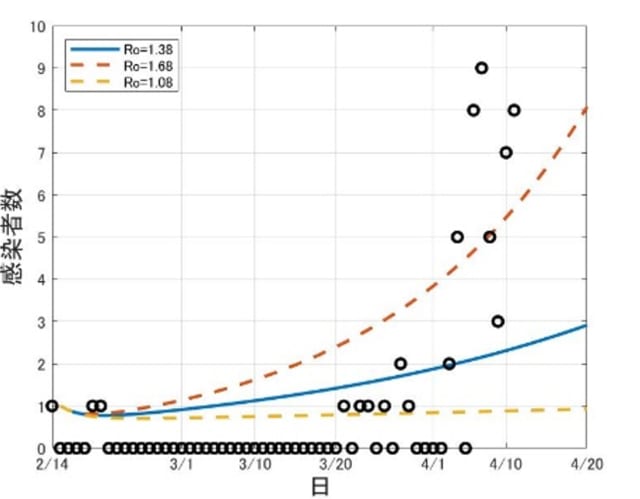
沖縄の医療現場は今、大変な状況下にあります。危機管理とは「最悪の事態も想定して準備すること」です。沖縄でこのまま急性期医療機関に患者が殺到すると、本格的な医療崩壊になります。全国ではPCR検査が重症者と濃厚接触者に事実上制限されているため、実際の感染者数を過小評価しています。検査されていない軽症者や無症状者はかなりの数おり、隔離されずに感染が拡大していると考えられます。感染者が増えると、その中から重症者が出てきます。沖縄には全国各地からフライトを通して移入し、それから市中感染が拡大しています。下記のグラフは沖縄での今後の予測モデルです(國谷紀良氏作成:4月11日までのデータによる)。4月上旬よりRt>1となっています。仮にR0=1.68のペースで拡大すると県内での1日患者数は9000人を超えます。


この感染症に関しては軽症でもPCR検査は必要で、早期診断し、感染者を早期に隔離すべきと思います。接触追跡(コンタクト・トレース)によって、その人たちの動機付けに基づく行動変容を促進させ感染拡大を予防できます。医師や保健所職員が検査せずに、「感冒症状の人は、本人も家族も職場の同僚も2週間自宅安静してください」という指導をしても、行動科学のエビデンスでは、守られることは少ないのです。というのは、残念ながら、感染者が社会的に避難されている風潮とそれによる風評被害があります。感冒症状が有りながら周辺の人々にそれを隠しながら仕事や外出を続けるケースが多数みられています。軽症者ほど社会的な活動性が高いので、単独で非常に多くの人を感染させるスーパー・スプレッダーになってしまいます。濃厚接触者が無数に出ます。しかも、ウイルス排泄量は、発症1-2日前から極期と同程度に高いのです。
また、ワクチン開発と使用までにはあと最低1.5-2年はかかります。現時点で有効性が確立した治療方針に変化はありませんが、アシクロビルやオセルタミビルなど、多くの抗ウイルス薬は発症48時間以内投与が有効です。さまざまな薬剤が候補に挙がっていますが、今後の臨床試験結果により、重症化予防のために発症48時間以内投与が望ましいという結果がでる可能性もあります。
沖縄県では、発症日から診断確定日までの平均値が5.8日と短く、感染経路が判明した人においては平均4.9日、感染経路不明の人で6.9日という結果でした。一方、北海道では平均8日で、感染経路が判明した人で6日程度、感染経路が判明していない人で9日程度でしたので、沖縄の方が診断は早い印象です。
ここから具体的な提案です。
医療機関やPCR検査センター(東京都医師会が今月導入決定)でのPCR検査のオーダーは現場の医師の判断でやらせてください。この病気は感染症法に基づく届け出対象なので、陽性ならばすぐに届出ができるようにすればよいのです。医師が検査の適応を判断したらPCR検査センターへ案内できるようにしてください。
PCR検査を行うPCR検査センターは、公共施設などに設置すればよいと思います。PCR検査センターの運用について、地域によっては、医療機関の輪番制による運用で、その当番日のみ特別にテストのみの診療業務を行うこともできると思います。また、医師の簡単な問診で適応を判断し、検体採取の担当は地域の医師と医療者だけでなく、医療者ライセンスを持つボランティアにも依頼すればよいと思います。ドライブスルーやダブル電話ブース方式を取り入れると医療従事者の感染予防にも有効と思います。
下記に手順モデルを示します。
【地域におけるコロナ診療フロー案:図1】
新型コロナウイルス感染を疑う症状のある患者本人
→かかりつけ医へ電話①
→原則は遠隔診療②
(対面診療する場合には、一般の患者と動線を分必ずPPEを着用する)
→PCR検査必要と判断の場合
→地域のPCR検査センターへ案内する③
→地域のPCR検査センターで検体採取し、外注検査センターへ検体を搬送④
→外注検査センターは、結果を電話やFAX、ネット経由等で診療所(医師)へ報告⑤
→陽性であれば医師が保健所へ感染症法に基づき届け出する⑥
→医師によるトリアージ⑦:下記<PCRテスト後のトリア-ジ例>参照
図1:地域におけるコロナ診療フロー案
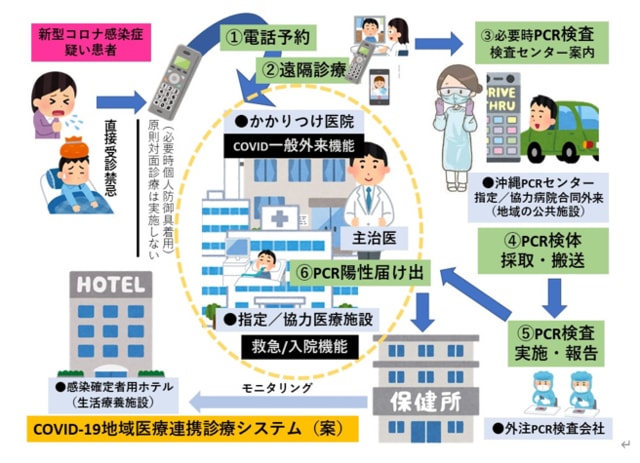
図2:PCR検査フローのシステム図・IT応用例(開発中)

<PCRテスト後のトリア-ジ例>
① 高リスク者は検査結果に関わらず、指定医療機関へ受診。
*ここでのリスクとは、感染しているかのリスクではなく、重症化するリスクのこと。すでに論文や学会ガイドラインから多数のリスク層別化アルゴリズムが出ている。
*これらの重症者病床を確保する目的で、指定医療機関において急性期ケアが済んだ軽症者を、ホテルを改造して医療モニタリングが可能な施設(感染確定者用ホテル)として、そこに移送する。
② 「PCR陽性」で低リスク者または無症状者は、感染確定者用ホテルへ隔離する。
*ホテル内でPCR検査するのは困難であることが考えられるので米国CDCが推奨する「Non-test-based strategy:症状改善(例:呼吸器症状の改善)+発症後7日以上経過+解熱後3日以上経過で隔離解除」と「Test-based strategy: PCR検査センターでホテル入院中の人のPCR2回陰性確認も担う。PCR検査センターまで大型バスで移動する」の両者を併用する。但しPCR検査は時間も経費もかかるので余裕がなければ「Non-test-based strategy」を中心に運用する。
*軽症者の一部は一定の割合で重症化するので検温と酸素飽和度O2Sat.のチェックを医療従事者が1-2回/日行い必要に応じて担当医師と入院の必要性等を判断する。
③ 「PCR陰性」でも臨床的に疑いが強い場合(偽陰性疑い)も、低リスク者または無症状者は、感染未確定者用ホテル(グレーゾーン・ケース・ホテル)へ隔離する。その際、交差感染予防を考慮しゾーニングを徹底し管理する。
(注その1)PCR検査センターについて:県全体のPCR検査センターの案内ホットラインも設置し、患者・開業医双方をサポートする。(電話やメール、SNS、アプリなどをフル活用)
<沖縄PCR検査センター設置場所案>ドライブスルー候補での考慮点: 公共施設、高速インター近くで車でのアクセスがしやすい、採取後移送しやすい(ヘリでの空輸も検討)、わかりやすい場所、 交通渋滞を避ける、環境:広く換気が良い、安全で警備しやすい。候補地:那覇市・首里城公園、与儀公園、知事公社隣の広場、南部:奥武山運動公園、沖縄市:沖縄運動公園、浦添/宜野湾:浦添大公園・沖縄コンベンションセンター、名護市役所もしくは向かいの公園、海洋博国立公園。
(注その2)PCRセンターを指定病院+協力病院と紐付けて病診連携モデル 「COVID-19地域合同外来」と解釈する。その際、責任と指示命令系統を確立する(東京都モデルと合わせて医師会が望ましい)。
例: 南部医療センター+那覇市立病院他←→首里城公園、琉大+浦添他←→浦添大公園、中部病院+中頭他←→沖縄運動公園
(注その3)指定病院・協力病院に地区医師会の応援を借りて発熱外来センターを設置しドライブスルー検査もできるようにする案、も浮上しているが、以下の懸念がある:平日non-COVID患者との環境や人(医療者)を通じた交差は避けられない。PPEも1人1セットとなり効率に課題あり。NYでは病院に人々と感染者が殺到してクラスター発生したと報道されている。病院周辺の交通渋滞につながり、高齢者の院内交通事故のリスクも懸念される。陽性者の効率の良い振り分けが困難である。関連する行政検査が継続されることになるため保健所の業務負担増大となる。PCR検査後も継続して受診した病院や保健所の管理となるため保健所の患者管理の負担が増す。検査後の検体搬送も効率に問題あり。開業医の診療報酬を公立病院が吸収してしまう。地域包括的医療の理念に一致しない。今後最悪の状況(多数患者発生)時の病院機能と役割分担は必須となる。指定病院・協力病院で院内感染発生した場合の(開業医)曝露のほうが、PCRセンターで勤務するより感染リスクが高いと考えられる。COVID-19は、インフルエンザより感染力高く感染経路は複雑であり、院内感染事例の多くに、複数病院勤務による病院間の感染伝播が既に指摘されている。
(注その4)リスク層別化について(Lancet誌掲載Zhou論文Table 3):病歴、血算と分画、生化学、凝固(可能ならd-dimerも)、胸部画像で重症化リスク予測の参考となります。COVID検査前確率が高いケースでは早期採血がよいと考えられる。FerritinやIL-6などの結果まで時間がかかる検査はプライマリケアでは困難と考える。
台湾医師会理事長の邱泰原先生(台湾大学家庭医療学教授・台湾国会議員)のグループのBrian Bih-Jeng Chang先生からのアドバイスから得た提案も追加します。
①初診時の問診チェックリスト(共通で作成):TOCC (travel history渡航歴・旅行歴, occupation職業歴, contact history接触歴, clusterクラスター遭遇歴)
②内科以外の診療科やクリニック・ディケア及び介護施設などへのアラート・相談システムの構築
④ 家族内感染予防:発症者の家族の隔離強化:クラスター対策として行う(保健所と協同)
⑤ ゆいまーる支援プラン:東京・大阪など多発地域から来沖した人(県出身者及び関係者を優先)の14日間経過観察する施設(ホテル)を用意:13日目にPCR検査(もしくは抗体検査)にて隔離解除
最後に、最も重要なことですが、PPEの迅速大量生産を⺠間にご依頼お願いします。これは医療者を助けます。
以上。
提言者:徳田安春(主提言者:群星沖縄臨床研修センター⻑):城間寛(南部病院前院長):高嶺朝広(とよみ生協病院院長):宮城信雄(沖縄第一病院理事長)
協力者:近藤太郎(近藤医院、東京都医師会元副会⻑、東京都医師会顧問):渋谷健司(WHO事務局⻑上級顧問、英国キングスカレッジロンドン教授):崎浜智子(国際医療福祉大学教授感染管理学):國谷紀良(神戸大学システム情報学研究科感染症疫学准教授):谷口清州(国立病院機構三重病院臨床研究部長):青木眞(感染症コンサルタント、サクラ精機顧問):邱泰原先生Tai-Yuan Chiu(台湾医師会理事長・台湾大学家庭医療学教授・台湾国会議員):Brian Bih-Jeng Chang先生(Acting secretary general of Taiwan Medical Association, Honorary Secretary of WONCA (World organization of family doctors), Asia Pacific Region, Director of Brian's family doctor clinic):空野すみれ(ロンドン大学衛生熱帯大学院):城間宇恵(SORAアカデミーサポート):荘子万能(BonBon株式会社代表取締役):伊部達朗(BonBon株式会社最高技術責任者)
参考文献:
1. Brian Bih-Jeng Chang, Tai-Yuan Chiu, MD, MHSci. Ready for a long fight against the COVID-19 outbreak: an innovative model of tiered primary health care in Taiwan. BJGP Open. April 8, 2020. DOI: 10.3399/bjgpopen20X101068
2. Hellewell J, et al. Feasibility of controlling COVID-19 outbreaks by isolation of cases and contacts. Lancet Glob Health. 2020 Apr;8(4): e488-e496. doi: 10.1016/S2214-109X (20)30074-7. Epub 2020 Feb 28.
3. Zhou F, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28; 395(10229): 1054-1062. doi: 10.1016/S0140-6736(20)30566-3. Epub 2020 Mar 11.
参考サイト:
モデリングから考える長期的なCOVID-19戦略:空野すみれ
https://www.cdc.gov/coronavirus/2019-ncov/hcp/disposition-in-home-patients.html