がんの予防や治療における漢方治療の存在意義を考察しています。がん治療に役立つ情報も紹介しています。
「漢方がん治療」を考える
568)がん患者は抗がん剤治療を過大に評価している

図:末期がん患者386例中216例(56%)は,研究登録時(中央値:死亡前4.0ヶ月)に緩和的化学療法を受けていた。終末期に化学療法を受けた患者は、受けなかった患者よりも、集中治療室(ICU)で亡くなる可能性が高く(11% vs 2%)、死亡時に心肺蘇生や人工呼吸器の装着を受けることが多かった(14% vs 2%)。緩和的化学療法を受けた患者は自宅で看取られる率が低く(47% vs 66%)、ホスピスなど自分が希望した場所で亡くなる可能性が低かった(65% vs 80%)。しかし、生存期間には差は無かった。つまり、余命数ヶ月の末期がん患者に抗がん剤治療を行うと、「延命効果はなく、生活の質が低下し、自宅やホスピスで亡くなる率が低下し、ICU(集中治療室)で亡くなる率が高くなり、最後に心肺蘇生や人工呼吸器装着をされてしまう」 結果になる。
568)がん患者は抗がん剤治療を過大に評価している
【末期がんの抗がん剤治療は苦しむだけで延命効果はない】
体力や抵抗力の低下している時に抗がん剤治療を行なうことは、すでに低下している免疫力や体力に壊滅的なダメージを与え、生命力そのものを低下させ、死を早める結果にもなります。
抗がん剤投与によって免疫力や生体防御力が低下すると細菌やウイルスに感染しやすくなり、ますます全身状態が悪化して死を早めます。
西洋医学のがん治療には、体力や抵抗力を高めて延命する視点は乏しいと言わざるを得ません。抗がん剤治療に代表されるように、病気の原因を取り除くためには体の抵抗力や治癒力を犠牲にしても構わないという考え方をしがちです。「がんは小さくなったが、患者も亡くなった」ということがしばしば起こっています。
進行がんでも化学療法を使用する医者の言い分として、がんを少しでも縮小させることは延命につながり、痛みなどの症状を抑えることができると述べています。しかし、末期がんの状態で抗がん剤治療を受けると、苦しむだけで延命効果は無いことが明らかになっています。
末期がんで緩和の目的で抗がん剤治療を受けるとどうなるかという研究結果が米国から報告されています。以下のような報告があります。
Associations between palliative chemotherapy and adult cancer patients' end of life care and place of death: prospective cohort study.(緩和化学療法と成人がん患者の終末期ケアと死亡場所との間の関連性:前向きコホート研究) BMJ. 2014 Mar 4;348:g1219.
がんの症状の多くはがんが増大していることが主な原因になっています。そこで、がん細胞の増殖を抑えたり、縮小させて症状を改善することを目的に抗がん剤治療が行われています。これを「緩和的化学療法 (palliative chemotherapy) 」と言います。
通常のintensive chemotherapy(集中化学療法)は高用量の抗がん剤を使って腫瘍の縮小と延命を目標にしますが、緩和化学療法は症状の改善や生活の質の向上です。したがって、緩和化学療法は根治が困難な高度に進行したがんの治療のどの段階でも行われています。
この論文は、終末期(end of life)に緩和的化学療法を行うとどうなるかという報告です。
この研究は米国の8カ所の腫瘍クリニックで治療を受けた386例の末期がん患者の解析です。216例(56%)が緩和の目的で抗がん剤治療を受けていました。
集中治療室(ICU)で亡くなった割合は、抗がん剤治療を受けなかった群が2%で、抗がん剤治療を受けた群では11%でした。死亡時に心肺蘇生や人工呼吸器装着を受けたのは、抗がん剤治療を受けなかった群が2%で、抗がん剤治療を受けた群では14%でした。
自宅で亡くなった割合は、抗がん剤治療を受けなかった群が66%で、抗がん剤治療を受けた群では47%でした。ホスピスなど自分が希望した場所で亡くなった割合は、抗がん剤治療を受けなかった群が80%で、抗がん剤治療を受けた群では65%でした。両群に生存期間の差は認めませんでした。(トップの図)
この研究の結果は、余命数ヶ月の末期がん患者に緩和目的であっても抗がん剤治療を行うと、「延命効果はなく、生活の質が低下し、在宅やホスピスで亡くなる率が低下し、ICU(集中治療室)で亡くなる率が高くなり、最後に心肺蘇生や人工呼吸器装着をされてしまう」ということを示しています。
がんの薬物療法の進歩にしたがって,終末期に近い時期にも抗がん剤治療が実施されることがあります。
多くの患者や家族が、とことん治療してほしいと主治医に要望することも多いようです。患者やその家族の心理は常にがん治療に期待しています。
しかし、がん治療は「あきらめないで、とことんやる」と最悪の結果になることが多いようです。
進行がんに対して無理な手術が悲惨な結末に終わることは多くの例で明らかになっています。患者や家族は治療しないことに耐えられず、無駄な治療も受け入れがちです。しかし、それが死を早めている場合も多いのです。
将来的に抗がん剤治療が進歩すれば終末期でもメリットがあるようになるかもしれません。しかし少なくとも現時点の抗がん剤治療では、「末期がんの状態で抗がん剤治療を受けると、苦しむだけで延命効果は無い」と言えます。
同様な研究は台湾からも報告されています。
Palliative Chemotherapy Affects Aggressiveness of End-of-Life Care.(緩和的化学療法は、終末期ケアの侵襲性に影響する)Oncologist. 2016 Jun;21(6):771-7.
【要旨】
イントロダクション:終末期ケア中の緩和化学療法は転移性がん患者の症状緩和に使用されるが、化学療法は終末期ケアをより侵襲的なものにし、ホスピス・サービスの使用を減らす可能性がある。 この報告は、緩和的化学療法と終末期ケアの侵襲性との関連性に関する集団ベースの研究である。
患者と方法:台湾国民健康保険データベースを用いて、2009年1月1日から2011年12月31日に緩和化学療法を受けた転移性がん患者49,920人を同定した。死亡2〜6か月前に化学療法を受けた患者を解析した。 終末期ケアの侵襲性は、以前に報告された指標によって検討された。心肺蘇生および気管内チューブ挿管は、侵襲的な終末期ケアの指標として含まれていた。緩和的化学療法とホスピスケアとの関連性が研究された。
結果: 緩和的化学療法は、より侵襲的な治療と関連していた。様々な要因を調整後の解析で、1回以上の救急外来受診(p <.001)、1回以上の集中治療室入院 (P <.001)、および気管内挿管(p = .02)は、緩和化学療法を受けた患者で有意に多かった。 緩和化学療法を受けていない患者は、死亡するまでの6ヶ月間でより多くのホスピスケアを受けた(p <.001)。
結論:緩和的化学療法を開始する決定は死亡する数ヶ月前に行われたが、緩和的化学療法は、救急外来受診や集中治療室入院や気管内挿管など、より侵襲的な終末期ケアと関連していた。 緩和化学療法を受けた患者は、終末期におけるホスピスサービス受ける機会が少なかった。
研究結果の意味:緩和化学療法は、終末期に至る高度進行性のがん患者に使用される。終末期ケアの侵襲性とホスピスケアは、これらの患者の生活の質に関係している。 この台湾国民健康保険研究データベースのデータによると、緩和化学療法はより侵襲的な終末期ケアの原因となり、さらに通常のホスピスケアから遠ざける原因となっている。緩和化学療法を受けている末期がん患者に、終末期における有用なケア情報を提供する必要がある。
この研究では、侵襲的な終末期ケアの指標として死亡する前の1ヶ月間で1回以上の救急外来受診、1回以上の入院、14日間以上の入院、集中治療室での治療、病院での死亡、心肺蘇生、気管内挿管などを使っています。
終末期(死亡2〜6か月前)に緩和化学療法を受けると、辛い終末期ケアになり、ホスピスで穏やかに息を引き取る機会を失う可能性が高くなるという結果です。
本来、終末期ケアは、ホスピスや自宅などで穏やかに死を迎えることが重要です。しかし、終末期に緩和目的で化学療法を受けると、トラブルの多い侵襲的(aggressive)な終末期医療になって、悲惨な最後を遂げるということです。

図:終末期(死亡2〜6か月前)に緩和的化学療法を受けると、化学療法を受けなかった場合に比べて、1回以上の救急外来受診(p <.001)、1回以上の集中治療室入院 (P <.001)、および気管内挿管(p = .02)が有意に多かった。
【抗がん剤の効果を過大評価しているがん患者が多い】
抗がん剤の有効性は、がんが縮小したかどうかで判断されます。画像診断でがんの大きさが30%以上縮小した状態が1ヶ月以上続いた場合に「有効」と言います。画像診断でがんが消失した場合を完全寛解(または完全奏功)と言い、30%以上縮小したが消失はしていない場合を部分寛解(部分奏功)といいます。
完全寛解といっても、がん細胞が完全に消滅した訳ではなく、画像で見えなくなっただけで、微小ながんが残っていることが多いので、いずれ再増殖してくる可能性があります。部分寛解の場合、その状態が長く続けば延命に結びつくのですが、死滅しないで残ったがん細胞は、その抗がん剤に抵抗性をもったがん細胞ですので、すぐに増殖して数ヶ月後にはもとの大きさに戻ることが多いので、延命には結びつかないことが多いのです。
抗がん剤を使った患者のうち、完全寛解あるいは部分寛解が得られた割合を奏功率あるいは有効率と言っています。
「奏功率が3割」とか「がん患者の3割に効く」というと、患者さんは、3割の人が治ると思いがちですが、それは間違いです。抗がん剤治療を受けた人のうち腫瘍が一時的(1ヶ月以上)に縮小する割合が3割ということです。有効率が3割でも、延命効果はなく、治癒率は0という例はいくらでもあります。
腫瘍を早く小さくする「切れ味の良い」化学療法は、患者も医者も治療効果が目に見えるため安心感と期待を持ってしまいます。しかし多くの臨床経験から、「腫瘍縮小率の大きさと延命効果が結びつかない」ことが認識されるようになり、「奏功率の高い抗がん剤が良い」という考えには多くの疑問が出されています。
進行がんでも化学療法を使用する医者の言い分として、がんを少しでも縮小させることは延命につながり、痛みなどの症状を抑えることができると述べています。確かに、進行した胃がんや大腸がんでは、抗がん剤を使った方が使わない場合より平均で数カ月~1年程度生存が延びるという報告もあります。しかし一方、抗がん剤の副作用で亡くなる人も多くいます。
健康食品やサプリメントには誇大広告がつきものです。ほとんど効果がないのに、がんに効くと思わせるような巧みな宣伝が行われています。
一方、抗がん剤は国の認可を受けた医薬品ですので、誇大な宣伝は行われていないように思われていますが、そうではありません。
6ヶ月目で比較すると20%くらいの生存率の上昇があるが、平均生存期間(生存期間中央値)は2ヶ月程度延びるだけで、2年後は非治療群と生存率で差が無くなって、4年後には両グループとも全員死亡したという場合(下図の生存曲線)でも、「死亡リスク低下」や「生存率が大幅に上昇」や「画期的な新薬」という表現で宣伝されているのです。
生存率が20%上がるというと、20%の人が多く治ると勘違いしている患者さんもいます。このような説明で、がん患者は抗がん剤治療に過大な期待を持ちます。そのため、副作用の説明を受けても、少しでも延命できるならと抗がん剤治療を受けています。
しかし、無増悪生存期間の延長や腫瘍縮小(奏功率)で有効性が示されても、延命効果(全生存期間の延長)が証明されていない抗がん剤は数多くあります(564話参照)
製薬会社も売り上げを延ばすことが大切ですので、がん専門の医師を使って誇大宣伝をしているのでは無いかと疑いたくなります。
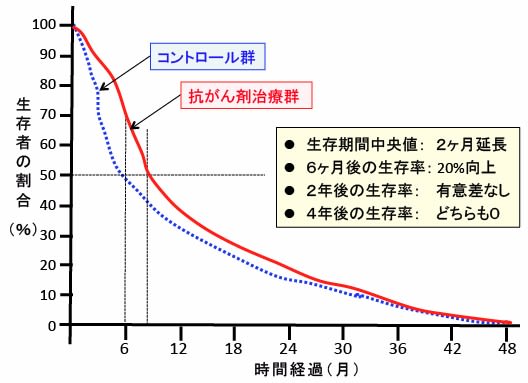
図:進行がん患者を対象に、ある抗がん剤の効果を検討した臨床試験の一例。抗がん剤治療を受けたグループ(抗がん剤治療群)の生存期間中央値(50%の患者が死ぬ期間)が8ヶ月で、非治療グループ(コントロール群)の6ヶ月に比べて2ヶ月間延びた。6ヶ月後の生存率では20%の差(70%対50%)があった。しかし、2年後以降は有意な違いはなく、4年後には両グループとも全員死亡した。このように治癒率ゼロで平均生存期間が2ヶ月延長しただけでも、「生存率が大幅に上昇」といった表現で過大評価されている。
【転移がんでも抗がん剤治療で治ると思っている患者が多い】
転移のあるステージ4の進行がんは抗がん剤治療では根治はほぼ不可能です。しかし、ステージ4の進行がんでも、抗がん剤治療でがんが治ると間違って信じている患者さんが多いようです。以下のような報告があります。
Patients' expectations about effects of chemotherapy for advanced cancer.(進行がんに対する化学療法の効果への患者の期待)N Engl J Med. 2012 Oct 25;367(17):1616-25.
【要旨】
背景:転移を伴う肺がんや大腸がんに対して、抗がん剤治療が週〜月単位で生存期間を延長し、症状を緩和できるが、治癒させることはできない。
方法:全米規模の前向き観察コホート研究のCanCORS研究(the Cancer Care Outcomes Research and Surveillance study)の参加者のうち、がん診断後に抗がん剤治療を受け、診断されて4ヶ月後の時点で生存していた転移を伴う肺がんまたは大腸がん患者1193例を対象にした。我々は、化学療法によって治癒する可能性があるという期待を持つ患者がどの程度存在するかを調査し、この期待に関連する臨床的、社会的および健康システムの要因を解析した。データは診療録のレビューに加えて、専門の面接官による患者調査から得た。
結果:肺がん患者の69%と大腸がん患者の81%が、抗がん剤治療によって自分のがんが根治する可能性は乏しいということを理解していなかった。多変量ロジスティック回帰では、化学療法に関する不正確な思い込みのリスクは、結腸直腸がん患者の方が肺がん患者より高かった(オッズ比1.75, 95%信頼区間:1.29〜2.37)。
主治医とのコミュニケーションが極めて良好と評価した患者の方が、コミュニケーションがあまり良好で無いと評価した患者よりも、自分は治ると誤解している率が高かった(オッズ比 1.90; 95%信頼区間:1.33〜2.72)
結論:難治性のがんの治療で化学療法を受けている患者の多くは、化学療法によって治癒する可能性が低いことを理解していない可能性が示された。自分の好みに合った情報に基づいた治療の決定を下す可能性がある。医師は患者の理解を向上させることができるかもしれないが、これは患者の満足感を犠牲にするかもしれない。
転移のある肺がんや大腸がんが、抗がん剤治療で根治する(がん細胞が体内からいなくなる)ことは、ほぼあり得ないというのが、現在のがん治療の常識です。しかし、このような進行がん患者の7〜8割は「抗がん剤治療で治癒する可能性が低い」ことを理解していないという結果です。
しかも、主治医とコミュニケーションが良好に取れていると思っている患者ほど、誤解していることが多いという事です。患者は自分の都合の良いように理解し、予後について厳しい話をするほど、患者満足度が低下するようです。
このようにがん患者は抗がん剤治療に過大な期待をもっているので、死の直前まで抗がん剤治療を受け、その結果、ホスピスでの適切な終末期ケアを受ける機会を逃しているという事になるようです。
【抗がん剤は血液がんに効いても固形がんには効かない】
白血病や悪性リンパ腫のように初めから全身に広がる悪性腫瘍には手術による切除はできません。初めから抗がん剤治療が主体になります。抗がん剤治療は急性白血病や悪性リンパ腫の治療法として開発され、実際に急性白血病や悪性リンパ腫のような血液がんには抗がん剤は良く効きます。
血液がんで抗がん剤治療が成功したので、固形がんにも抗がん剤治療が応用されるようになりました。精巣腫瘍や小細胞性肺がんのように抗がん剤治療が著効を示す固形がんもあります。しかし、多くの固形がん(肺がんや膵臓がんや胃がんや乳がんなど)に対しては、抗がん剤の効き目は極めて限定的であることが明らかになってきました。
それは、急性白血病や悪性リンパ腫のような血液がんとは異なって、細胞の塊を作る固形がんに対しては抗がん剤が効きにくい理由がいくつもあるからです。
抗がん剤や放射線治療によってがん細胞を全て殺すことができれば問題はないのですが、多くの場合、生き残るがん細胞がいます。
抗がん剤や放射線による殺細胞作用は増殖している細胞にのみ作用します。正常の細胞でも骨髄細胞(赤血球や白血球や血小板を作る細胞)や腸の粘膜細胞のように活発に増殖しているものは抗がん剤や放射線によってダメージを受けます。
抗がん剤や放射線治療で白血球減少や下痢などの副作用が起きやすいのは、増殖している正常細胞も抗がん剤や放射線によってダメージを受けるからです。
正常細胞へのダメージがあるため、がん細胞に作用させる抗がん剤や放射線の量にも限界があります。そのためがん細胞だけを根絶することは限界があるのです。
また、分裂しているがん細胞は抗がん剤や放射線で死ぬのですが、がん組織の中には細胞分裂を止めてジッとしている休眠中のがん細胞もいます。このような休眠中のがん細胞は、抗がん剤や放射線で死なないで、治療が終了してしばらくして増殖し再発となって現われます。
白血病のように細胞がバラバラに増殖し、増殖速度の早いがんは抗がん剤が良く効きます。抗がん剤だけで根治させることも可能です。一方、胃がんや肺がんや大腸がんのようにがん細胞の塊をつくる固形がんの多くは、今説明した理由により生き残る細胞がいて、抗がん剤では根絶できません。
【抗がん剤治療の副作用は年々増強している】
悪性腫瘍に対する化学療法の有効性は、A)治癒が期待できる、B)延命が期待できる、C)症状緩和が期待できる、D)効果が少ない、というように分けることができます。
A群の治癒が期待できるがんとして、急性骨髄性白血病、急性リンパ性白血病、ホジキン病、非ホジキンリンパ腫(中・高悪性度)、胚細胞腫瘍、絨毛がんがあります。
B群の延命が期待できるがんとして、乳がん、卵巣がん、小細胞肺がん、大腸がん、膀胱がん、骨肉腫、多発性骨髄腫、非ホジキンリンパ腫(低悪性度)、慢性骨髄性白血病があります。
このA群とB群に対しては、適応があれば抗がん剤治療を受けるメリットはあると言えます。治癒あるいは延命が期待できるがんに、抗がん剤を全く否定する意見は間違いです。ただ現実問題として、抗がん剤が効く可能性が高いがんでも、抗がん剤治療を拒否する患者さんは多くいます。その最大の理由は副作用に対する恐怖です。
抗がん剤治療では、がん組織の縮小効果を高めるためには副作用が強くなっても仕方ないと考えています。患者さんが死なない範囲で、がん細胞に最大限のダメージを与えるのが、がん治療として最も効果があると考えています。
そのため、より抗がん作用(がん縮小効果)の強い薬剤の開発や、複数の抗がん剤を組み合わせるプロトコールが行われています。がん縮小効果を高めるために、抗がん剤治療の攻撃力を高める方向で年々エスカレートしているように思います。
副作用が強くても、延命効果があれば治療法として認められます。しかし、これは副作用で苦しむ期間が延びることも意味します。
以前は数ヶ月程度の延命効果しかなかったのが、最近ではがんの種類によっては数年間の延命効果が期待できるように抗がん剤治療も進歩しています。生存期間が延びることは良いことですが、副作用に対する有効な治療法は乏しいため、副作用で苦しむ人が増えることになります。
抗がん剤が少なかった頃は数ヶ月で効かなくなって治療が終了していたのが、現在では効かなくなれば他の抗がん剤に切り替え、使える抗がん剤が増えたため数年間にわたって治療が継続され、副作用で苦しむ人が増えるという結果になります。
抗がん剤による末梢神経障害によるしびれや痛みに苦しんでいる患者さんの数は以前に比べてかなり増えています。しかし、有効な予防法も治療法もありません。末梢神経障害は命に関わらないので、我慢すれば良いと多くの医師は考えています。患者さんの生活の質(QOL)より、がん細胞を攻撃することを優先するのが標準治療の基本になっています。
抗がん剤治療を経験した人が、再発などで再度抗がん剤治療を提案されたとき、以前の副作用の苦痛があまりに強かったので、抗がん剤だけは受けたくないという患者さんが増えています。抗がん剤治療を経験した患者さんの多くが、「あの副作用は二度と経験したくない」と思うほどつらいようです。副作用や後遺症で、抗がん剤治療を受けたことを後悔している患者さんも増えています。
私は漢方薬やサプリメントなどを使ったがんの代替医療を実践しています。以前は、抗がん剤治療が効かなくなって主治医から匙を投げられたから「何か方法はないか」というのが代替医療を相談に来られる患者さんの理由として多かったのですが、最近は「抗がん剤治療は受けたくないから」という理由が増えています。
【日本は無駄な抗がん剤治療をやりすぎる】
「無駄な抗がん剤治療が行われている」という指摘も多くあります。特に、効果の薄い末期がんに対する抗がん剤のやり過ぎが指摘されています。
小野寺時男先生の『がんのウソと真実:医者が言いたくて、言えなかったこと』(中央公論新社)に、「抗がん剤治療をやりすぎる」ということに関して以下のように記述されています。
『日本では高度進行がん、とくに抗がん剤の効きにくいがんに対しても、抗がん剤療法が行われる傾向があります。当然ながら効果は得られにくいのですが、それでもやめるのではなく、次々と種類を替えて投与され続けるケースがかなり多いのです。衰弱していても、最後に「これでもか」とばかり、副作用の強いものが投与されています。その結果、心身ともにズタズタになってホスピス科に来る人が非常に多いのです。ホスピスの仕事に携わって、改めて驚かされることの一つは、末期がんに対する抗がん剤治療のやりすぎでした。自宅療養している人で、死亡する寸前まで抗がん剤治療のため通院している人も多いのです。』(p.28)
抗がん剤治療をやりすぎる理由として、小野寺先生は以下の点を列挙しています(同書:p.29)
・ 日本のがん化学療法は化学療法専門医でなく、各診療科の医師が専門診療のかたわらに行っている場合が大部分である。
・ 医師のほうに、「どれか効いてくれないか」と、諦めないで最後まで続けるクセがついた。
・ 何もしないと、患者が医師に見はなされたと思うから。
・ 患者の側が効果を期待しすぎている。
・ 学会の資料にするため。
・ 病院経営の必要上、収入増のためにやむを得ず行っている。
などが挙げられると言っています。そして、『いずれにせよ、高度進行がんに対する抗がん剤治療のやりすぎは、短い余命をそのために苦しみながらすごさせる、という悲惨な結果を招いている場合が、少なくありません。』と述べています。
【医師が最善を尽くすと最悪の結果になる】
「がんが進行しているけど最善を尽くす」という方針が、外科手術でも抗がん剤治療でも最悪の結果になることは数多く経験されます。
「どんな進行がんでも、絶対にあきらめないで手術に挑戦」する外科医は「がんの名医」や「神の手」などと患者から高く評価されています。しかし、進行がんに対して無理な手術が悲惨な結末に終わることは多くの例で明らかになっています。
「医師としてやれるだけのことをやる」という使命感から挑戦しているのかもしれませんが、患者のメリットになっていなければ意味がありません。手術技術には優れているが、がんの生物学を理解していない「がんの名医」が多いように思います。無理な手術をすれば、外科医は達成感を得られますが、多くの場合、患者は苦しんで早く亡くなります。
医者は、「あきらめないで、とことんやるのが最善」と思い込んでいますが、「医師が最善を尽くすと最悪の結果になる」ことが多いと言えます。それに気づいていない医者が多いと思います。
患者本人や家族はとことん治療してほしいと思っています。「がんは治療しないと進行して死ぬ」という思い込みから、治療しないことに耐えられず、無駄な治療も受け入れがちです。それが死を早めていることに早く気づくべきです。
【体重が10%以上減少したら侵襲的治療を中断する方が延命する】
抗がん剤治療で体力や免疫力が低下すると、肺炎などの感染症を起こしやすくなります。末期状態でも栄養状態や体力や抵抗力と維持するだけで延命効果があります。
がんとの戦いにおいて最も重要で基本的なことは、体の栄養状態を良くすることです。栄養状態が悪いとダメージを受けた正常組織の回復が遅れ、がん治療による副作用に耐えることができなくなり、さらに感染症を起こしやすくなります。
体には病原菌やがん細胞に対する抵抗力や免疫力が備わっており、これを「生体防御力」と言います。手術や抗がん剤投与、精神的ストレス、栄養不全などが重なると生体防御力は低下していきます。生体防御力がある一定のレベルを超えて低下すると、もはやがんの進展を抑えることも、感染症を防ぐことも、生命を維持することもできなくなります。がん患者の死因の40%以上は、がんそのものによるものではなく、栄養不良による抵抗力の低下によるものだと言われています。
すなわち、栄養状態を良くすることは、生体防御力を高めてがんの進展を阻止し、さらに治療に伴う副作用を軽減し、感染症を予防し、治療効果を高めることができるため、延命につながるのです。
患者さんの栄養状態を総合的に評価する最も簡単な方法は体重です。体重減少は栄養不良を意味し、ほとんど全てのがんにおいて、体重の減少は生命予後(生存期間)を悪くする重要な要因となっています。
例えば米国からの報告で、約76000人の肺がん患者を対象に、診断時の体重減少と生存期間との関係が報告されています。体重減少のないグループの生存期間中央値が9.2ヶ月に対して体重減少(平均15.8%の体重減少)を認めたグループの生存期間中央値は6.4ヶ月で統計的に有意な差を認めました。全てのステージと組織型(扁平上皮がんや腺がんなど)において、体重減少の度合いに応じて生存期間が短縮することが確認されました。
逆に、診断時に肥満(平均5.4%の体重増加)であったグループの生存期間中央値は13.0ヶ月で、肥満でない患者グループの生存期間中央値は8.6ヶ月に比べて統計的に有意に生存期間の延長が認められています。がんの進行による全身の消耗状態に移行するまでの時間が、体重が多めの方が長いので、生存期間の延長につながるのだと考察しています。(J Surg Res. 2011 Sep; 170(1): e75–e83.)
一般的に、診断前および治療中に10% 以上の体重減少があれば、治療に対する反応が不良で、生存期間を短くすることを予測させます。抗がん剤治療中に体重が10%以上も減少するときは、抗がん剤による効果は出にくく、逆に副作用で死を早めるリスクが高いと言えます。抗がん剤治療を中止する一つの基準が体重減少です。
がん患者にとって体重減少を防ぐことは、治療効果を高め、生命予後を良くするために、最も重要な目標になります。そのためには、十分なカロリー摂取と、蛋白質や脂肪やビタミン・ミネラルの不足を防ぐことが大切です。
【予後栄養指数とは】
手術前の栄養状態を評価することは、手術の危険度を予測する上で極めて重要です。栄養状態が悪いと、術後合併症の発生率や手術後に死亡するリスクを高めることになります。
そのような観点から、外科領域の患者において予後と関係が深い指標(血清アルブミン値、総リンパ球数、血清トランスフェリン、血清亜鉛、上腕三頭筋部皮厚、体重減少など)を使って、リスクを評価する予後栄養指数のようなものが様々提唱されています。
その中で最も簡単なものが、小野寺時男博士が考案した予後栄養指数(Prognostic Nutritional Index: 略してPNI)です。
PNI は10×Alb+0.005×TLCの式で計算されます。Albは血清アルブミン(g/dl)、TLCは総リンパ球数(Total Lymphocyte Count/μL)です。
アルブミンの正常値(健常人の基準値)は3.8~5.3g/dlです。がん治療中の場合は、体力や免疫力を維持するためには4.0g/dl以上が理想です。
総リンパ球数は、白血球数にリンパ球の割合を掛けて計算します。白血球の正常値が3300~9000/μLで、リンパ球の割合は20~50%程度です。総リンパ球数は多いほど免疫力が高いと言え、1500/μL以上あるのが理想です。1200未満は軽度低下、1200~800が中等度低下、800 未満は高度の低下と言えます。
抗がん剤治療などがん治療の副作用で、500以下になることもありますが、リンパ球数が少ないと、抗がん剤治療の副作用が出やすく、効果が出にくくなります。
この小野寺の予後栄養指数(PNI)では、40以下の場合は、消化管の手術(切除や縫合手術)は禁忌ということになっています。例えば、アルブミンが3.2g/dlで、総リンパ球数が1000/μLの場合は、この計算式でPNI=10 x 3.2 + 0.005 x 1000 = 37となり、消化管の切除や縫合を行うと合併症を起こすリスクが高いので、手術はしない方が良いという評価になります。
低アルブミンは栄養状態が悪いことを意味し、リンパ球数が少ないことは免疫力が低下していることを意味します。このような状況で胃や腸を切除したり縫合するような手術を行うと、縫合不全や術後感染症を発症するリスクが高くなるということです。
このPNIはステージ4の消化器がんの予後の推定にも使用されています。この式でPNIが40以下は予後不良、35以下は60日以内に死亡する可能性がある、と考えられています。
50以上あれば栄養状態は心配無いと言えます。40以下の場合は、栄養状態を良くする必要があり、35以下の場合は、より積極的に栄養状態を改善しないと、栄養障害で亡くなる可能性があります。
たとえば、アルブミン値が2.8で、総リンパ球数が800だと、PNIは32で、極めて予後が悪い状況と判断できます。この状態が改善できないと、余命は1~2ヶ月くらいということです。
進行がんや末期がんの栄養管理においては、PNIを40以上に高めることが大きな目標になります。そのためには、食事の工夫やサプリメントによる補充で栄養状態を良くすると同時に、滋養強壮作用や肝臓でのアルブミン合成を高める作用などをもった漢方薬が役に立ちます。
【がん患者の低アルブミンは栄養不良と炎症が関与】
血清(血液から赤血球や白血球など細胞成分を除いた液体成分)中には多くの種類の蛋白質が存在しますが、アルブミンは血清蛋白の50~60%を占める分子量が約66000の蛋白質です。
血液の浸透圧の維持や、血液中の物質(ホルモンや薬剤など)の運搬、各組織へのアミノ酸の供給などの役割を担っています。肝臓で生合成されるため、肝機能の指標にもなります。
血清アルブミン値が低下する状態を低アルブミン血症と言い、腎臓疾患(ネフローゼ症候群など)で尿中にアルブミンが漏れる場合、肝硬変などの肝機能低下をきたす肝臓疾患によってアルブミンの合成が低下する場合、慢性的な栄養失調などによって起こります。血液の浸透圧を維持できないので、むくみ(浮腫)が起こります。
進行がんや末期がんで低アルブミン血症の起こす原因としては、栄養失調と炎症が重要です。
がんの進行に伴い、正常組織の破壊などによって炎症が起こり、炎症性サイトカイン(IL-1, TNF-α, IL-6など)が多く産生されます。この炎症性サイトカインは肝臓に働きかけてアルブミンの合成を抑制します。炎症性サイトカインは骨髄における造血機能を低下させるため貧血の原因にもなります。
つまり、炎症性サイトカインが多量に産生されている状況では、栄養状態を改善するだけでは低アルブミンや貧血の改善は困難です。
がん患者における炎症反応の程度を示す指標としてCRP(C反応性蛋白)があります。CRP高値も予後不良の指標として使われています。
C-反応性蛋白(C-reactive protein=CRP)とは、体内に炎症が起きたり、組織の一部が壊れたりした場合に、血液中に現れる蛋白質の一種です。このCRPは、もともと肺炎球菌という肺炎を起こす菌によって炎症がおこったり組織が破壊されたりすると、この菌のC-多糖体に反応する蛋白が血液中に出現することからC-反応性蛋白(CRP)と呼ばれていました。しかし、肺炎以外の炎症や組織の破壊でも血液中に増加することがわかり、現在では炎症や組織障害の存在と程度の指標として測定されます。
CRPは炎症に対する生体反応として肝臓から産生されます。細菌感染症や自己免疫疾患(膠原病)、心筋梗塞、肝硬変、悪性腫瘍などにおいて、炎症や組織破壊の程度が大きいほど高値になり、炎症や破壊がおさまってくるとすみやかに減少します。そのため病気の活動度や重症度、あるいは病気の予後を知る指標として使われています。
手術後のがん患者や手術不能のがん患者などを対象に、CRPの血中濃度と予後との関連を検討した報告は多数あり、CRPの血中濃度とがんの進行度やがん患者の予後不良とは正の相関があることが示されています。すなわち、CRPが高いほど、予後が悪い(生存期間が短い)ことが多くの研究で明らかになっています。
CRPそのものは炎症の程度の指標ですが、CRPが高いということは炎症性サイトカインの産生が高い状態で、これはがん性悪液質の原因となり、その結果として低アルブミンや貧血の原因になります。低アルブミンや貧血の改善には、CRPが高い場合は炎症を抑えることが必要となります。
【悪液質を改善すると延命効果がある】
悪液質というのは、慢性疾患の経過中に起こる主として栄養失調に基づく病的な全身の衰弱状態で、全身衰弱、羸痩(るいそう)、浮腫、貧血による皮膚蒼白などの症状を呈します。
進行がんによる悪液質の場合、がんは宿主を無視して増殖するため体に必要な栄養素を奪い取り、さらにがん細胞から分泌される物質や老廃物の蓄積、炎症細胞からのサイトカインの過剰分泌、血液循環障害など多くのメカニズムが積み重なっています。
飢餓での体重減少は貯蔵脂肪の涸渇が主ですが、悪液質では骨格筋と体脂肪の両方が失われ、体力が急速に低下します。悪液質になると、食欲不振や倦怠感などの症状が現れ、治癒力や抵抗力が低下してQOL(生活の質)を悪くする原因となります。抵抗力が低下すると感染症が発生して、ますます体力がなくなり死亡の原因となります。がんの末期も死期を決める最大の要因は生体防御力や抵抗力のレベルにかかっています。
がんの増殖を抑えることができなくても、がん患者の衰弱と死亡の直接的な原因である悪液質の状態を軽減できれば、延命効果が得られます。悪液質を改善することにより、がんに対する免疫力の活性化と治癒力の向上を介して治療効果を高めることが期待できます。
炎症性サイトカインの産生を抑える治療として、西洋薬では、副腎皮質ホルモン、プロスタグランジンの産生を抑えるシクロオキシゲナーゼ阻害剤、TNF-アルファの産生を阻害するサリドマイドなどがあります。サプリメントとして魚の油のドコサヘキサエン酸(DHA)やエイコサペンタエン酸(EPA)も有効です。DHAやEPAは抗炎症作用によって悪液質を改善すると同時に、がん細胞の増殖を抑える作用もあります。
適切な漢方治療も体力や抵抗力を高め、がん性悪液質の改善に有効です。
感染症の治療に対して漢方薬は古くから使用されてきました。結核や肺炎や感染性胃腸炎による死亡が多かった昔は、このような感染症の治療のために漢方医学が発展してきたといっても過言ではありません。したがって、感染症や炎症性疾患に使われてきた生薬は、がんに伴う炎症や感染症や悪液質の治療にも効果が期待できます(128話参照)。
栄養素の補充としてマルチビタミン・ミネラル、必須アミノ酸の補充も有効です。
体重減少や低アルブミン、リンパ球数の低下、CRP上昇があり、PNIが40以下は生命予後が悪化している状態と言えます。このような状態で手術や抗がん剤治療など体に侵襲的な治療を行うと、死を早める結果になります。(図)
無理な抗がん剤治療が死を早めているという事実にがん患者さんも治療する医師も、もっと理解する必要があると思います。

図:抗がん剤による正常組織のダメージ、栄養不良、感染症、がん細胞による組織破壊や炎症は、相互に作用して、体力や抵抗力や治癒力を低下させる。体重減少や、血液検査での低アルブミン、リンパ球数減少、C反応性蛋白(CRP)上昇は予後不良の指標となる。
抗がん剤治療の副作用で死なないためには、治療の早い段階から、エビデンスに基づいた補完・代替医療を利用することが重要です。がん治療中および進行がんや末期がんの補完代替医療については以下のサイトでまとめています。
| « 567)臨床試験... | 569) 膵臓がん... » |





