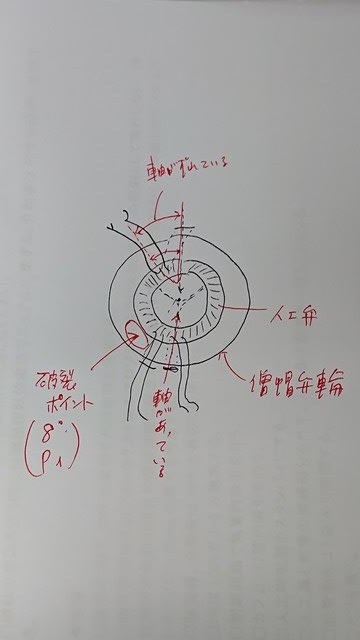
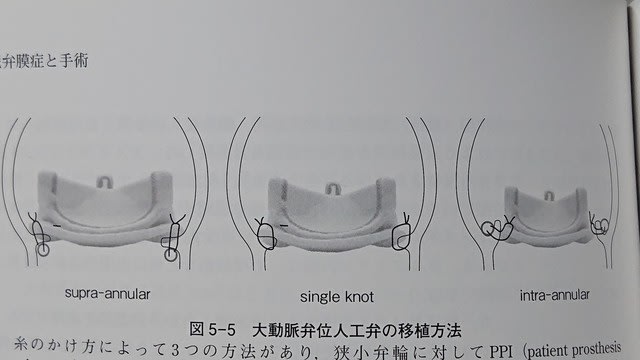
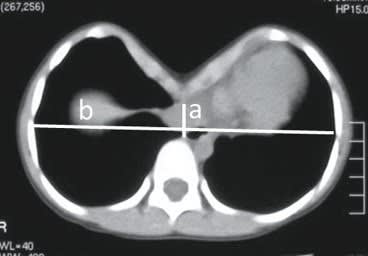
横須賀市立うわまち病院では弁膜症手術の多くを右小開胸アプローチで行っています。僧帽弁手術は8割以上、大動脈弁手術は5割以上で実施していますが全症例で行っていない理由として、
①冠動脈バイパス術や大動脈の人工血管置換を伴う手術は視野的に不可能
②片肺換気に耐えられない低肺機能患者は適応外
③肺の癒着高度の患者は視野確保できない可能性がある
④動脈硬化が著しく、安全に上行大動脈遮断ができない
⑤低左心機能
などがあげられます。
特に低左心機能の症例では、万が一手術操作中に血圧が低下して心停止したり、徐脈になったり、また心室細動になったりしたときに、心臓マッサージが出来ません。このため術中に心臓マッサージが必要になる可能性がある症例では危険性が大いに高まる為、通常は適応外とするのが一般的です。
万が一、その他の方法ではアプローチできず、どうしても右開胸で手術が必要であれば、創部を出来るだけ大きくし、場合によっては肋骨弓を離断して創拡大をはかる、体外式のDC Padを術前から貼付しておく、ペーシング機能付きのスワンガンツカテーテルを留置またが一時的ペーシングカテーテルを留置する、などの事前対策が重要となります。
こうした症例は小開胸アプローチにこだわる必要はなく、最も安全なアプローチが正中であれば躊躇なく正中アプロ―チを選択すべきです。
①冠動脈バイパス術や大動脈の人工血管置換を伴う手術は視野的に不可能
②片肺換気に耐えられない低肺機能患者は適応外
③肺の癒着高度の患者は視野確保できない可能性がある
④動脈硬化が著しく、安全に上行大動脈遮断ができない
⑤低左心機能
などがあげられます。
特に低左心機能の症例では、万が一手術操作中に血圧が低下して心停止したり、徐脈になったり、また心室細動になったりしたときに、心臓マッサージが出来ません。このため術中に心臓マッサージが必要になる可能性がある症例では危険性が大いに高まる為、通常は適応外とするのが一般的です。
万が一、その他の方法ではアプローチできず、どうしても右開胸で手術が必要であれば、創部を出来るだけ大きくし、場合によっては肋骨弓を離断して創拡大をはかる、体外式のDC Padを術前から貼付しておく、ペーシング機能付きのスワンガンツカテーテルを留置またが一時的ペーシングカテーテルを留置する、などの事前対策が重要となります。
こうした症例は小開胸アプローチにこだわる必要はなく、最も安全なアプローチが正中であれば躊躇なく正中アプロ―チを選択すべきです。