冠動脈瘻ともいう、先天性心疾患の0.5%を占めるまれな疾患です。冠動脈から分岐する異常血管が肺動脈や、まれに右房や上大静脈に流入する短絡性疾患です。
これにより、冠動脈の血流がシャントに流れ込み、冠動脈の流量低下が起きて狭心症を起こしたり、また異常血管が瘤化して破裂の危険があったり、またこうした異常血管には感染性心内膜炎のリスクもあるといわれています。
無症状でも短絡量が心拍出量の3割を超える場合は手術適応と一般に言われているようです。
短絡量が少ない場合は、そのまま未治療で経過観察されていることも多いのですが、症状があったり、瘤化を認めた場合は手術適応となることがあります。
治療としてはカテーテル治療による閉鎖(コイリング)で対応可能なこともありますが、複雑なものは、外科的に切除する必要があります。
外科的切除では、人工心肺を使用せず心拍動下に異常血管を切除する報告もありますが、これだと不完全な切除となり再発の可能性もあるため、通常は人工心肺を使用して、肺動脈を開けて流入口を閉鎖することで完全な異常血管の閉鎖が可能となります。この場合、当院では心拍動下に人工心肺を使用して、肺動脈を切開する方法を行っています。そのほうが、異常血管から流入する部位を直接確認することが可能です。心停止下に行う施設もありますが、この時は心筋保護液を左右冠動脈から注入し異常血管から肺動脈の流入口に心筋保護液が流れ出ることを確認する必要があります。
これにより、冠動脈の血流がシャントに流れ込み、冠動脈の流量低下が起きて狭心症を起こしたり、また異常血管が瘤化して破裂の危険があったり、またこうした異常血管には感染性心内膜炎のリスクもあるといわれています。
無症状でも短絡量が心拍出量の3割を超える場合は手術適応と一般に言われているようです。
短絡量が少ない場合は、そのまま未治療で経過観察されていることも多いのですが、症状があったり、瘤化を認めた場合は手術適応となることがあります。
治療としてはカテーテル治療による閉鎖(コイリング)で対応可能なこともありますが、複雑なものは、外科的に切除する必要があります。
外科的切除では、人工心肺を使用せず心拍動下に異常血管を切除する報告もありますが、これだと不完全な切除となり再発の可能性もあるため、通常は人工心肺を使用して、肺動脈を開けて流入口を閉鎖することで完全な異常血管の閉鎖が可能となります。この場合、当院では心拍動下に人工心肺を使用して、肺動脈を切開する方法を行っています。そのほうが、異常血管から流入する部位を直接確認することが可能です。心停止下に行う施設もありますが、この時は心筋保護液を左右冠動脈から注入し異常血管から肺動脈の流入口に心筋保護液が流れ出ることを確認する必要があります。














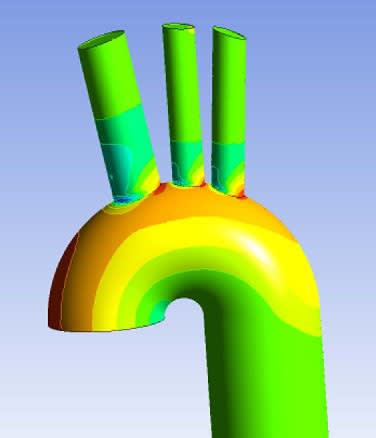 最新の画像解析技術の発達は目覚ましいもので、実際のMRIや造影CTの画像から、血管内の血流解析を行うことで、血管のどの部分の壁に負担がかかっているか、などを個別の患者様で知ることができます。たとえば、解離性大動脈瘤の大動脈の中で、やはり偽腔の壁に負担がかかっている部位がこの解析で判明したとすると、この部分が将来的に拡大して、破裂の危険が高くなるということが予測できます。大動脈瘤や大動脈解離において、将来破裂や拡大のリスクを正確にしることができれば、無駄な手術や検査も省略できますし、何といっても患者さんが安心して日常生活を送ることもできるし、また手術のタイミングも検討できることになります。現在は研究段階ではありますが、これが日常診療レベルで、電子カルテの中で簡単に解析できるまでに一般化すれば、さらに手術における置換部位の決定などにも応用でき、より確実な治療にも将来つながっていくものと思われます。
最新の画像解析技術の発達は目覚ましいもので、実際のMRIや造影CTの画像から、血管内の血流解析を行うことで、血管のどの部分の壁に負担がかかっているか、などを個別の患者様で知ることができます。たとえば、解離性大動脈瘤の大動脈の中で、やはり偽腔の壁に負担がかかっている部位がこの解析で判明したとすると、この部分が将来的に拡大して、破裂の危険が高くなるということが予測できます。大動脈瘤や大動脈解離において、将来破裂や拡大のリスクを正確にしることができれば、無駄な手術や検査も省略できますし、何といっても患者さんが安心して日常生活を送ることもできるし、また手術のタイミングも検討できることになります。現在は研究段階ではありますが、これが日常診療レベルで、電子カルテの中で簡単に解析できるまでに一般化すれば、さらに手術における置換部位の決定などにも応用でき、より確実な治療にも将来つながっていくものと思われます。