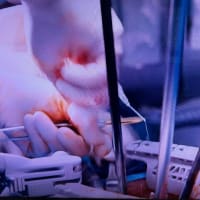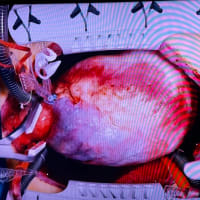
高度の大動脈の粥状硬化病変が、大動脈全体にわたっていることを、Shaggy Aorta Syndromeと呼びます。図の大動脈内部に粥腫が、汚れた下水管のように、内面にヘドロのような粥腫=Soft Plaqueが付着して、血流に洗われる様子は、波に洗われる海草のような状態になっています。この粥腫が、血流によってちぎれて、末梢に流れ着くといわゆる塞栓症としての症状を呈し、脳梗塞や下肢動脈塞栓症の原因となります。足趾に塞栓を起こした場合は、Blue toe症候群と呼ぶこともあります。この粥腫、触るとすぐに崩れるような柔らかいヘドロのようなもので、自然に塞栓を起こすこともありますが、手術操作などでは容易に飛散してしまい、術中の塞栓症を高率に引き起こすため、こうした大動脈の性状の患者さんは手術リスクが上昇します。人工心肺を回して、通常とは違う血流パターンになっただけで飛散したり、また送血管の挿入操作、大動脈の遮断操作でも容易に飛散します。大動脈の切開、吻合の操作自体も危険性があがるため、手術中の注意としては、飛散した粥腫組織を回収したり、血流をフラッシュして除去したり、水で洗って回収するなど様々な工夫で、合併症を予防するように務める必要があります。
特にこうしたShaggy Aorta Syndromeを合併していて手術リスクが上昇する手術は、主に胸部大動脈瘤の手術であり、術中発生する脳梗塞の頻度も他の手術よりも高い傾向にあります。人工血管置換だけでなく、ステントグラフト留置術などの血管内治療においてもガイドワイヤーの操作などで、容易にこの粥腫を飛散させてしまう危険があります。胸部大動脈疾患だけでなく弁膜症手術などでも、人工心肺の装着・運転、大動脈遮断などリスクを伴う手技があるため、同様に塞栓症のリスクがあります。冠動脈バイパス術においては、特に日本において、人工心肺を使用しない、いわゆるオフポンプCABGが主流となっている為、術中の脳梗塞の頻度が激減しています。特に上行大動脈に静脈を吻合したり、そのための部分遮断鉗子をかける操作が可能かどうか、術中の表在超音波検査で評価したりと、予防対策もされるようになっています。
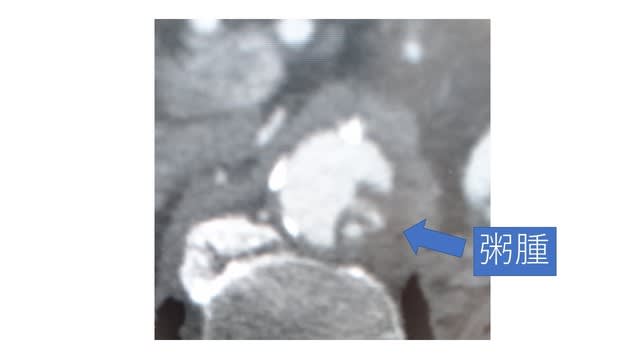
手術を受ける患者さんの大動脈の状態が、Shaggy Aortaかどうかは、単純CTでは判別不能であり、やはり造影CTを撮影する必要があります。最近広まっている、MICS(小開胸による弁膜症手術など)では、足の付け根から大腿動脈送血を行う場合が多い為、安全に手術が実行可能かどうか判断するために、術前の造影CTは重要です。もし、大動脈の性状が悪い場合は、腋窩動脈送血、上行大動脈送血など、送血部位を変更する必要があります。
安全に手術を実施するためには、その患者さんに通常の人工心肺装着が安全にできるのか、通常の大動脈操作が安全に実施できるのか、などを術前に評価する必要があります。