1月19日(金)の朝、前日の当直だった内科医から救急車を受けたので、と報告があった。午前8時過ぎに隣りの市の救急隊から転倒後の高齢女性の搬入依頼がきていた。
到着まで40分くらいかかるので、その日の午前中の救急当番の当方に申し送ったということだった。その先生は午前中は内科再来が入っている。大腿骨頸部骨折で、整形外科入院になるかと思った。
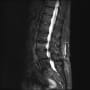
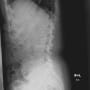
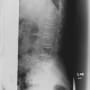
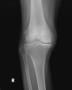
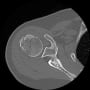
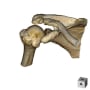
患者さんは92歳女性で、一人暮らしをしている。ADLは完全に自立していた。会話はまったく問題なかった。搬入時、左股関節部に疼痛・圧痛があり、左下肢は短縮・外転して、明らかに大腿骨近位部骨折だった。(救急隊は短縮はないといっていた)
前日の夕方に自宅の縁側の外で転倒した。下はコンクリートになっているそうだ。左側に尻餅をつくような形で転倒した。その後から左股関節部の痛みがあり、這うようにして室内に入った。一晩我慢して過ごして、翌日朝になっても症状が変わらないので自分で救急要請していた。
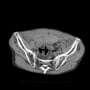
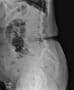
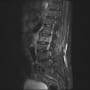
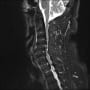
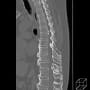
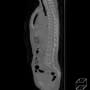
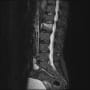
バランスを崩しての転倒で、頭痛や意識消失はない。頭部CTも心電図も問題なかった。X線と胸腹部CTで左大腿骨頸部骨折を認める。


後は整形外科の問題になるが、そうは簡単にいかなかった。酸素飽和度が88%と低かった。胸腹部CTで肺病変はなかった。ふだんから心肺疾患があるようには見えない。
血液検査で白血球17900・CRP0.5は骨折でも説明ができるが、Dダイマーが34.2(μg/mL)と異様に上昇している。一晩でできるかわからないが、深部静脈血栓症からの肺血栓塞栓症が疑われる。
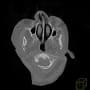
造影CTで確認したが、明らかな肺血栓塞栓症は認めなかった。ただCTだと末梢の肺動脈まではわからない。腹部は問題ないようだ。
低酸素と凝固異常の説明がつかない。整形外科医も骨折についてはいずれ手術で対応するが、病状安定までは内科でお願いしたい、ということだった。血液培養セットと尿培養も提出しておいて、点滴と抗菌薬で経過をみることにした。抗凝固薬は骨折からの出血が危惧されるので見合わせる。
22日月曜には酸素吸入も中止となって、食事も4~5割だが摂食できる。23日の検査ではDダイマーが3.4まで低下していた。
ただし、22日の夕方から不穏があり、何か見えないものが見えるといい、洪水が来るという発言があった。夜間不眠もあり、不穏用・不眠用の必要時指示が使用されていた。
ふだんはしっかりしていても、92歳で骨折があり動けない状態になっている。せん妄は仕方ないか。向精神薬を定期で使用することにした。
患者さんの話では、搬入の10日くらい前に生牡蠣を食べて、その後から下痢(水様便頻回)・嘔気が続いて、食事摂取量が低下していたそうだ。転倒したことも、それに関係あるのかもしれない。
酸素飽和度低下と凝固異常がそれに関係あるかはわからない。一晩動けない状態でもありえなくはないか。酸素吸入は中止となって、凝固異常もかなり改善した。
整形外科では次週の火曜日に手術予定としていた。せん妄の治療も行って、今週末に整形外科転科にしてもらう。(抗精神薬はけっこう増量している)