2月18日(火)に内科の若い先生が、悪性リンパ腫だと思いますがと、CT画像を見せてくれた。
患者さんは93歳男性で、高血圧症・糖尿病・脳梗塞後遺症で内科外来に通院していた。1月半ばの受診時は特に変わりがなかった。
2月14日(金)に93歳男性が1週間前からの食欲不振と体動困難で内科外来を受診した。37℃台の発熱もあった。血液検査で白血球5600・CRP5.6と軽度の炎症反応上昇がある。肝機能検査でLDHが677と上昇している。
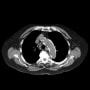
1週間の経過なので、まずは肺炎などの感染症を疑ったらしい。胸腹部CTで右肺の下肺野背側に浸潤影と思われる陰影があり、肺炎だろうと判断していた。
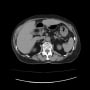
ただ問題は腹部にあった。まず肝脾腫が目立ち、そして大動脈周囲のリンパ節腫脹を認めた。消化管では胃の体上部の壁肥厚が疑われるが、ここはCTでは判読し難い。(肺門縦隔リンパ節腫脹はない)
入院として肺炎の治療を開始していた。腫瘍マーカーとして可溶性IL2受容体抗体も提出(外注)していて、20500と著明な高値を呈していた。傍証だが悪性リンパ腫でいいようだ。
腹部由来の悪性リンパ腫だと、可能性としては胃原発疑いとして上部消化管内視鏡検査を行う必要がある。しかし家族にその旨を説明したところ、内視鏡検査もしなくていいといわれたそうだ。
確かに精査・治療は超高齢であることから、行う必要はないのかもしれない。後はいったん退院できるかどうか、になる。入院後は食事摂取できるようになってきたので、うまくいくと退院にできるかもしれない。