11月13日に記載した30歳代前半の女性のその後。
COVID-19からARDSとなり、地域の基幹病院から大学病院に搬送となった。ECMO装着で改善したが、廃用でベット上寝たきり状態になって、基幹病院に戻った。
リハビリ病院ではないので、すぐに当院回復期リハビリ病棟に転院依頼が来た。それでも当院転院までの1週間の間に、食事摂取(自力+介助)はできるようになっていた。しかし、両下肢はほんのわずか挙上できるかというくらいだった。
それに元々睡眠時無呼吸症候群で大学病院呼吸器内科に通院していて、夜間は人工呼吸器(CPAP)を装着している。なかなか厳しい患者さんではあった。
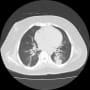
11月16日(土)の夜間から発熱があり、17日(日)には高熱になった。18日の胸部CTで両側肺下葉、特に左肺下葉に浸潤影を認めた。酸素吸入1~2L/分を開始して、抗菌薬(PIPC/TAZ)を開始した。
いったん解熱していい感じだったが、21日の夜間から喀痰が増加して、酸素吸入も4L/分を要した。
特に夜間は喀痰吸引頻回になり、CPAPは装着できなくなっていた。回復期リハビリ病棟は病状安定の患者さんを診るところなので、かなり頑張った看護をしてくれたことになる。
週末とてもここでは診られませんとなった。なにしろ筋力低下で自力での喀痰排出ができない。といって、体型的に気管挿管が難しい患者さんだった。
基幹病院呼吸器内科に連絡すると、ちょうど紹介された先生が出られた。病状をお伝えすると、週明けでいいですかといわれた。申し訳ありませんが、今日お願いできませんかとお願いすると、ベットを確認していうことになった。その後連絡があり、搬送となった。
リハビリ病棟の看護師長さんが基幹病院の知り合いの看護師さんに訊いたところでは、到着してすぐに気管挿管となり、人工呼吸器管理になったという。
その後返事が来て事情がわかった。救急車内では酸素4L/分で飽和度を保っていたそうだ。到着してすぐに飽和度がぐっと下がって、気管挿管となった。胸部X線・CTで確認すると、左肺が無気肺になっていたという。喀痰が気管支の中枢側で詰まったらしい。「迅速な搬送でよかった」と記載されていた。
抜管後に当院に戻されても大変そうだ。気管切開がないと、とても対応できない(気管切開があっても自信がないが)。