木曜日に地域の基幹病院形成外科から78歳男性が転院してきた。1型糖尿病で左第3趾の糖尿病壊疽で、今月初めに当院外科に入院した。経過が思わしくなく、先方の病院に転院となった。
左第3趾の切断術が行われて、開放創で経過をみて、その後断端形成術が行われた。術後の創培養から緑膿菌が検出されて、抗菌薬(モダシン)を使用したとある。
3月で常勤の外科医がいなくなるので、皮膚科医に転院の話が来たが、1型糖尿病があって血糖コントロールが難しいので、創処置だけ担当します、ということになった。(皮膚科主治医で、内科で血糖コントロールでもいいのだが)
超速効型インスリン3回と持効型インスリン1回の皮下注で、現在はいずれも3単位ずつになっていた。今回の壊疽の感染症で転院後はインスリン量は増加されていたが、それでも5単位程度だった。
この患者さんは、当院の糖尿病外来(大学糖尿病代謝科から)に通院している。低血糖で1回のインスリン量が1単位や2単位の指示になることもあった。強化療法でも血糖コントロールが難しい。直近のHbA1cは8.0%だった。
2002年の58歳時から糖尿病で当院消化器科(当時は消化器科医が糖尿病を診ていた)に通院していた。当初は経口血糖降下薬(当時なのでグリベンクラミド)で治療していたが、血糖コントロールが悪化して教育入院でインスリン治療が開始された(混合型1日1回)。
その後、経緯はわからないが、ちょっと遠方の糖尿病専門医のクリニックに通院していた。下記の大動脈解離発症後は(専門病院での治療後に当院循環器科に転院してリハビリ)、クリニックへの通院困難ということで、当院に糖尿病外来に通院することになった。
最初の糖尿病科外来受診時に外注検査が出されていて、抗GAD抗体陽性・血中Cペプチド完全枯渇(測定感度以下)だった。発症年齢からは緩徐進行型1型糖尿病に相当する。
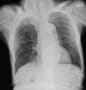
2016年11月3日の大動脈解離発症時、当院で診たのは当方だった(たぶん日直だった)。その日ブログ記事を記載していたので再掲して画像を追加。(胸部X線は今回の3月の入院時検査で、大動脈にステントが挿入されている)
(2016年11月3日の記載)
今日は日直で病院に出ている。73歳男性が嘔気・嘔吐が続して食事がとれないという症状で救急搬入された。ちょっと遠方の糖尿病専門医のクリニックに糖尿病・高血圧症で通院している。糖尿病の治療はインスリン強化療法だった。
3日前の月曜日から症状があり、昨日クリニックを受診した際にそのことを訴えた。ポタージュスープなど食べやすいものをというアドバイスを受けたそうだ。
微熱があり、酸素飽和度が軽度に低下していた。血圧も90~120mmHgで変動した。意識も会話はなんとかできるが、ぼんやりしていた。搬入時に血糖が73mg/mlと低下気味で、50%グルコース20mlを静注したところ、30分後には300mg/ml越えで上げ過ぎてしまったが、意識ははっきりしてきたので、最初は低血糖の影響かと思った(たぶん点滴を入れたのが効いた)。
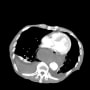
心電図は異常なし。胸部X線で右肺炎?と思って、浸潤影と胸水を見るために、胸腹部CTをとると、大動脈解離だった。造影CTを追加して確認した。大動脈弓の直下からの解離だった。胸部X線でも縦隔開大と大動脈弓の石灰化の位置で気づくことができるのだった。
搬入時には訴えていなかったが、よくよくきくと、月曜日から胸部不快感があり、本日の午前4時から強くなったそうだ。どこか痛いところ苦しいところはありませんがではなくて、頭痛は?胸痛は?腹痛は?関節痛は?と何度も訊けばよかったのだろう。
心臓センターのある専門病院に連絡すると、受けてくれたのですぐに搬送した。後縦隔が腫脹して両側胸水(血性か)もある。このくらいだと大動脈解離としての重症度病状は厳しいのだろうか。