5月18日に記載した「急性心筋梗塞?」の症例の返事が来ていた。急性心筋梗塞はなく、拡張型心筋症だった。
「急性心筋梗塞?」
火曜日の救急当番の時に、呼吸困難の57歳男性が救急搬入された。1週間前から両下肢の浮腫と労作時の息切れがあったが様子をみていたそうだ。特にふだん通院している病院医院はない。
前日から浮腫と息切れが悪化して、その日に受診しようと思っていたが、呼吸が苦しくなって救急要請していた。救急隊到着時は酸素飽和度が70%台だったが、酸素吸入3L/分で99~100%になった。発熱はなく、1週間の間にも発熱してはいない。
急性発症の呼吸困難で両下肢の浮腫があるので、急性心不全のようだ。胸痛はないというが、年齢を考慮すると急性心筋梗塞だろうか。循環器内科に搬送になると救急隊に伝えて、当院に来てもらった。
血圧は190/130と高値だった。心拍数は120/分台だったが、洞性頻脈で不整脈ではない。
心電図をみると、V1-5までpoor r wave progressionだった。(移行帯がV6になってしまう)QS patternとみるべきなのか。明らかなST変化はなかった。
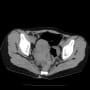
胸部X線・CTでは心拡大があり、胸水貯留と部分的に肺うっ血の所見があった(予想したより軽度だった)。


血液検査でトロポニンIが511(0-26pg/ml)、BNPが2900以上(その後3656.2pg/mlと出た)と著明に高値を呈していた。
1週間前に急性心筋梗塞を発症して、急性心不全を呈したということなのか?。エコーを当てて見ると、左心室全体の動きが悪いように見える。
地域の基幹病院循環器内科に連絡すると、受けてもらえたので、2台目の救急搬入で来た救急隊に頼んで、そのまま搬送してもらった。
診療情報提供書の返事によれば、
「心エコーでは全周性に壁運動低下、胸部X線で胸水貯留・心陰影拡大がみられ、急性心不全と診断した。利尿薬で水分コントロールを行い、適宜心保護薬を追加導入したところ症状は速やかに改善した。心臓カテーテル検査で冠動脈に狭窄はなく、拡張型心筋症が疑われた。退院して、外来受診したが、心不全症状はなく軽快している。今後も精査を続ける予定。」
ということだった。
処方はエンレスト100mg分2、ミネブロ2.5mg分1、ビソプロロール2,5mg分1が処方されている。ARNI、MR拮抗薬、β遮断薬の(Fantastic 4のうちの)3剤が入っているのだった。
この患者さんは高血圧症放置で血清クレアチニン1.4~1.5mg/dlの腎症がある。血清カリウムは4.1だったが、薬剤使用で5.0~6.0に上昇してしまうようだ。
高カリウム血症に対するロケルマ5gも入っていて、これを使ってもエンレストやミネブロを使用したいということなのだろう。
当院搬入時に行ったへたくそな心エコーで、全周性に壁運動が低下していた印象があったが、合ってはいた?。