火曜日の救急当番の時に、当院に透析で通院している79歳男性が救急搬入された。
自宅で動けなくなって、救急要請されたが、救急隊が到着して体温を測定すると38℃の発熱があった。発熱による脱力らしかった。
発熱外来扱いとなり、新型コロナの抗原定性検査をして、陰性確認後に通常の検査を行った。発熱以外は症状がなく、咳・痰は出ないという。聴診所見でもはっきりしなかった。
酸素飽和度が90%(室内気)で少し低下していたので、酸素吸入2L/分を開始した。血液ガスでPaO2が70、PaCO2が35.2だった(酸素2L/分)。
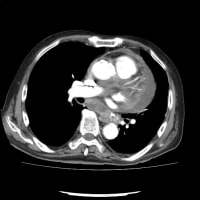
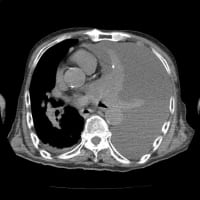
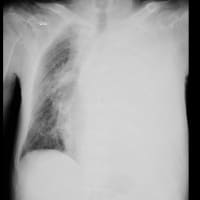
胸部X線で左肺に浸潤影を認めて、肺炎による発熱と判明した。右肺にも淡いすりガラス陰影がある。胸部CTで確認すると、左肺の陰影は浸潤影で気道に沿った陰影が中心部にあった。右肺は胸膜近くにすりガラス陰影が散在している。
新型コロナのワクチン接種は全くしていなかった。淡い陰影が気になって、院内でできる迅速PCR検査も追加したが、陰性だった。
白血球増加があり、積極的にコロナを疑う結果ではなかった。尿が出るというので、導尿すると100mlほど採取できた。尿中の肺炎球菌とレジオネラの抗原を提出して、いずれも陰性だった。
透析患者さんだとセフトリアキソンが使いやすいが、ここはカルバペネムでいくことにした。メロペネムを、透析日は透析前と透析後に、非透析日は1回/日だけ投与する。
その日は透析日だったので、救急外来での検査後にそのまま透析室に向かった。透析担当医(大学教授)から連絡が来て、水分過多で少し多めに引くと連絡がきた。
透析後に胸部X線を撮影していて、搬入時と比べると、右肺の陰影、左の浸潤影とも軽減している。肺うっ血・浮腫の陰影も加わっていたようだ。
水曜日には酸素吸入を中止となっていた(飽和度をみて調整可としている)。食事摂取も良好だった。体温は37℃台でまだある。
この患者さんは糖尿病腎症から昨年にシャント造設、透析導入となった。病棟の看護師長さんから、この患者さんは大学病院での導入開始時に、すぐに退院を希望して早期退院になった(不穏で強制?)、と言われた。
その後、当院に入院していたが、中庭に出て行って転倒して、シャントから出血して大騒ぎになったという。夜間せん妄もあり、やはり早期退院(強制?)になっていた。
酸素吸入が中止できたので、退院して外来で1日1回抗菌薬の点滴にすることもできる、と伝えておいた。そこまでの時点ではおとなしくしていたが、肺炎による倦怠感で不穏になる元気がないだけらしい。



















※コメント投稿者のブログIDはブログ作成者のみに通知されます