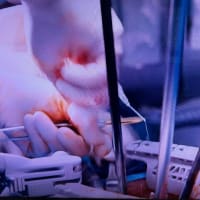
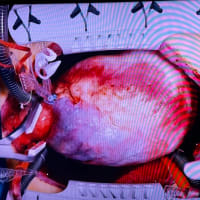
心臓の弁膜に細菌がつく感染性心内膜炎は、心臓病の中でも重篤な疾患です。敗血症といって全身に細菌がばらまかれて広がり、多臓器不全を起こす、細菌塊が塞栓症を起こす、細菌塊が塞栓先で仮性動脈瘤を形成し破裂させる、弁膜の破壊によって弁逆流がおき、心不全になる、発熱・炎症の持続により体力が消耗するなど様々な病態と起こします。
一般には大動脈弁や僧帽弁、いわゆる左心系に発症することの多い感染性心内膜炎です。これは、左心系のほうが圧が高く、血流ジェットによる弁膜の表面の損傷が起こりやすくそこに細菌が付着して発症するメカニズムが考えられています。
一方、右心系の感染性心内膜炎は稀です。海外では麻薬の不衛生な静注によって細菌が混入して三尖弁の感染性心内膜炎が起こる、と教科書には書いていますが、麻薬の違法使用が少ない日本においては麻薬に関連した感染性心内膜炎を見ることはほとんどありません。全身に菌が散布される敗血症の状態ではどこに菌塊が付着してもおかしくないので大動脈弁や僧帽弁の感染が最初に起きて複数の弁に感染が波及することはありますが、三尖弁のみの感染性心内膜炎は日本では稀です。
三尖弁の感染性心内膜炎でも、左心系の弁に起こった場合と治療は同じです。適切な抗菌薬を使用して感染を制御し、塞栓症、心不全、感染の持続の場合は手術を検討することになります。三尖弁逆流のみでは、通常は肺高血圧にはなりません。肺動脈に送る血液が少なくなってしまうのは三尖弁逆流の病態ですので、肺高血圧がないのに左室に還流する血液が少なく心拍出量が低下するという特殊な病態で、その循環への影響を推察することが困難なことがしばしばあります。もし三尖弁のみの感染性心内膜炎に肺高血圧を伴っているとなると、既に肺塞栓を起こしている可能性が高くなります。もしくは左心系の弁や心機能に問題がある、またはもともと肺動脈に病気(肺動脈性肺高血圧症)があるということを念頭におく必要があります。また、術前にスワンガンツカテーテルを入れることは、三尖弁に付着した疣贅(最近は疣腫ということが多いようです)をつついて肺塞栓の原因となる危険性があるので、禁忌となります。肺高血圧の推定は心エコーの三尖弁逆流の血流速度から行うことになります。
手術においては三尖弁のみの感染性心内膜炎では、右小開胸アプローチ(MICS)からの治療が可能です。基本的には重症の三尖弁逆流を起こしている症例が適応になりますので、生体弁による弁置換術が基本になります。三尖弁は右心系のいわゆる低圧系なので、若年者に移植しても長期間もつ可能性が高いと言われています。生体弁であれば、術後の右室にペーシングリードを挿入することも可能です(機械弁では、通常の右室ペーシングは出来ません)。
一方、三尖弁の感染性心内膜炎に対する弁形成術は、三尖弁後尖に感染が起こっている症例においてはかなりの確率で可能となります。これは後尖においては後尖そのものをすべて切除してもこの部分の弁輪縫縮を行うKay法によって再建できるためです。人工弁などの異物を入れることを極力避けることが感染の持続、再燃を抑制することになります。前尖や中隔尖を切除した場合は、弁膜そのものの再建が必要になる為、弁形成術は困難です。
三尖弁の弁形成術は、特にMICSアプローチにおいて、肺動脈を遮断することができないので、右室に生理食塩水を入れて圧をかけて行う逆流テストが無効で、逆流制御がうまくできているか術中に確認することができません。見た目にうまく形成できても、その出来栄えが右心系の圧がかかっても逆流をさせずに持ちこたえるかどうかは不明です。右房を閉鎖して人工心肺を停止してみないとわかりませんが、三尖弁逆流が軽度から中等度までであれば、その後右心不全を起こすことは少ないので、これで完成としてよいことが多いと思います。少し逆流が残っても人工弁が入るよりは利があります。
一般には大動脈弁や僧帽弁、いわゆる左心系に発症することの多い感染性心内膜炎です。これは、左心系のほうが圧が高く、血流ジェットによる弁膜の表面の損傷が起こりやすくそこに細菌が付着して発症するメカニズムが考えられています。
一方、右心系の感染性心内膜炎は稀です。海外では麻薬の不衛生な静注によって細菌が混入して三尖弁の感染性心内膜炎が起こる、と教科書には書いていますが、麻薬の違法使用が少ない日本においては麻薬に関連した感染性心内膜炎を見ることはほとんどありません。全身に菌が散布される敗血症の状態ではどこに菌塊が付着してもおかしくないので大動脈弁や僧帽弁の感染が最初に起きて複数の弁に感染が波及することはありますが、三尖弁のみの感染性心内膜炎は日本では稀です。
三尖弁の感染性心内膜炎でも、左心系の弁に起こった場合と治療は同じです。適切な抗菌薬を使用して感染を制御し、塞栓症、心不全、感染の持続の場合は手術を検討することになります。三尖弁逆流のみでは、通常は肺高血圧にはなりません。肺動脈に送る血液が少なくなってしまうのは三尖弁逆流の病態ですので、肺高血圧がないのに左室に還流する血液が少なく心拍出量が低下するという特殊な病態で、その循環への影響を推察することが困難なことがしばしばあります。もし三尖弁のみの感染性心内膜炎に肺高血圧を伴っているとなると、既に肺塞栓を起こしている可能性が高くなります。もしくは左心系の弁や心機能に問題がある、またはもともと肺動脈に病気(肺動脈性肺高血圧症)があるということを念頭におく必要があります。また、術前にスワンガンツカテーテルを入れることは、三尖弁に付着した疣贅(最近は疣腫ということが多いようです)をつついて肺塞栓の原因となる危険性があるので、禁忌となります。肺高血圧の推定は心エコーの三尖弁逆流の血流速度から行うことになります。
手術においては三尖弁のみの感染性心内膜炎では、右小開胸アプローチ(MICS)からの治療が可能です。基本的には重症の三尖弁逆流を起こしている症例が適応になりますので、生体弁による弁置換術が基本になります。三尖弁は右心系のいわゆる低圧系なので、若年者に移植しても長期間もつ可能性が高いと言われています。生体弁であれば、術後の右室にペーシングリードを挿入することも可能です(機械弁では、通常の右室ペーシングは出来ません)。
一方、三尖弁の感染性心内膜炎に対する弁形成術は、三尖弁後尖に感染が起こっている症例においてはかなりの確率で可能となります。これは後尖においては後尖そのものをすべて切除してもこの部分の弁輪縫縮を行うKay法によって再建できるためです。人工弁などの異物を入れることを極力避けることが感染の持続、再燃を抑制することになります。前尖や中隔尖を切除した場合は、弁膜そのものの再建が必要になる為、弁形成術は困難です。
三尖弁の弁形成術は、特にMICSアプローチにおいて、肺動脈を遮断することができないので、右室に生理食塩水を入れて圧をかけて行う逆流テストが無効で、逆流制御がうまくできているか術中に確認することができません。見た目にうまく形成できても、その出来栄えが右心系の圧がかかっても逆流をさせずに持ちこたえるかどうかは不明です。右房を閉鎖して人工心肺を停止してみないとわかりませんが、三尖弁逆流が軽度から中等度までであれば、その後右心不全を起こすことは少ないので、これで完成としてよいことが多いと思います。少し逆流が残っても人工弁が入るよりは利があります。