コメント(私見):
地方では、病院勤務医の不足により、医療崩壊がどんどん進行しています。それに対して、『退職した医師を公募し、休診に追い込まれた病院に緊急派遣する』とか、『研修医をへき地に強制配置する』とか、最近、次々に国の解決策が発表されていますが、どれも実効性にはかなり疑問のあるように感じます。
今週の中日サンデー版でも、地方の医師不足の現状について、非常にわかりやすく図解されていました。国際的に比較しても、我が国の医師の絶対数が不足していることは、もはや誰の目にも明らかで、これには異論がないと思います。
医師の絶対数が不足している問題を放置したままで、目先の対症療法だけをいくら繰り返していっても、この「地方における医師不足の問題」は永久に解決しないと思われます。
参考:現場からの疑問の声
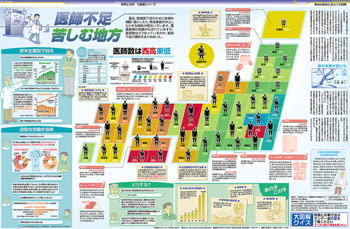
医師不足 苦しむ地方 東京新聞日曜版!
【産科医療のこれから】
****** 中日サンデー版、2007年6月10日
世界と日本 大図解シリーズNo.789
医師不足 苦しむ地方
国の失策が招いた人災
東京医科歯科大学大学院教授 川渕孝一
わが国の「医師不足」は明らかに政府の失策だ。
ひとつは必要医師数の推計ミス。1970年の「一県一医大構想」はつとに有名だが、何の根拠もなしに85年までに「人口10万人あたり150人の医師」を目指した。この数値目標は83年に達成され、その後は“医師過剰”として国は医学部の定員を削減。ところが実際の医師数はOECD(経済協力開発機構)30カ国中27位。また、医療法で定められた医師の配置基準を達成している県はひとつもない。にもかかわらず、厚生労働省は、「医師は毎年7700人誕生しており、退職などを差し引いても毎年3500から4000人ずつ増え、15年後の2022年には30万5千人で需給が均衡する」という。
今一つの誤算は04年に導入された「新医師臨床研修制度」。公募により、全国から好きな研修先を自由に選べるようにしたところ、新人医師が大学に残らず、たまりかねた大学病院が関連病院かに派遣していた医師を引き揚げたのだ。供給がストップされた一般病院は当然人手不足に陥る。もともと女性医師の休職・退職が問題化していたが、とどめを刺された格好だ。特に時間外診療が多い小児科、産科は厳しい。そこへ超過勤務で疲れ切った勤務医の“開業ラッシュ”。まさに医師不足は“人災”だ。
それにしても。医師の地域分布を見てみると、「西高東低」傾向は歴然としている。人口あたりの受療率や病床数も総じて西日本が多い。一票の格差も問題だが、住んでいる地域によって受療機会が異なるというのは、明らかに不平等。
しかしながら、国の解決策は即効性の乏しいものばかり。そこで筆者が「構造改革特区」に提案したのが、供給過剰に悩む歯科医師(毎年約2700人を輩出)を一定の訓練のもと、医師にコンバートする構想。支援者もなく、水泡に帰した。当分は、地域の開業医の“助け船”に期待するしか方法がないようだ。
全国自治体病院協議会
小山田恵会長の話
勤務医がこれ以上辞めないよう、今いる医師を大切にすることが必要。医師の人権を守ることは、患者の人権を守ることでもある。宿直を1回減らす、明けは休みにする――過酷な労働環境が改善される期待があれば、医師も留まる。お金ではない。集約化、地域連携づくりなど、策はある。しかし、経営的視点の病院長や自治体首長、医師への住民の過大な期待と要求など、ハードルも高い。
世界で比べてみると
欧米先進国並みにはあと12万人不足している。 厚労省は、2022年に30.5万人となり需給数が均衡するとしている。
1000人あたりの医師数
ギリシャ 4.9人
イタリア 4.2人
ノルウェー 3.5人
フランス 3.4人
米国 2.4人
英国 2.3人
日本 2.0人
韓国 1.6人
OECD「ヘルスデータ2006」
<救急告示病院の減少!>
知事から認定・告示を受けている救急告示病院は、2002年に全国で4343病院だったが、05年には4166病院に。
【北海道】
・私立根室病院
常勤医が06年度の11人から7人に減った。小児科以外の夜間救急外来を休止。4月中旬から5月初めにかけて、姉妹都市の富山県黒部市・黒部市民病院から外科医の応援派遣を受けた。
【青森県】
・公立金木病院
04年4月に10人いた常勤医が6人になり、今年から救急指定を取り下げた。
【岩手県】
岩手県遠野市は07年度から、希望があれば県立遠野病院の常勤石原に乗用馬を無償貸与することに。が、今のところ希望者はいないという。
【千葉県】
・東金病院
04年春に10人いた内科医が06年には3人に減ったが、専門医の資格を取得できる研修システムの整備などが奏功し、今年は6人に。
<自治体病院の閉鎖増加!>
医師不足や経営悪化などから、07年4月1日までの5年間で、1000近くある自治体病院のうち、6病院が閉鎖、17病院が民間に移譲された。これとは別に、民間業者などへの運営委託も1月現在で43病院に上る。
【静岡県】
・富士宮市立病院
内科医が減ったため、内科外来を紹介制・予約制に。
【愛知県】
・新城市民病院
内科医の減少などで夜間救急外来などを制限。06年秋には新城市と周辺住民の住民らが医師確保などを求め、5万人以上の署名を添えて陳情書を提出した。
・高浜市民病院
常勤医が3人と、前年同期と比べ7人減少。小児科、時間外救急を休止。公設民営化を模索しているが、はかどらず。
【富山県】開業医との連携
富山県南砺市では、開業医らでつくるNPO法人「南砺市医師会」が公立南砺中央病院に週3日、医師を派遣、病院の夜間救急業務の一部を担当している。勤務医の負担軽減に成果。
【大阪府】女性医師の子育て支援
大阪厚生年金病院は、育休3年、子どもが小学校を卒業するまでは週30時間の短時間労働などの待遇で育児支援。医師確保につながっているほか、研修医も増えた。
【島根県】統計値は高くても・・・・!
島根県・出雲地域の人口10万人対医療施設従事医師数は360人だが、雲南地域は133人。“地域内”格差も問題となっている。
【愛媛県】
・西条市立周桑病院
06年に28人いた常勤医が07年6月には15人と激減。
小児科・精神科が休止。
【長崎県】医師派遣システム
長崎県では離島からの要請を踏まえ、医師を公募、県職員として採用し、派遣。一定期間勤務すると、有給で自主研修ができる。04年度から6人の実績。
【熊本県】
・山鹿市立病院
07年度から平日の外来受け付けは午前中だけ、土曜日は休診となるなど、診療時間・内容が縮小。
<膨らむ不足感!>
日赤病院の調査(06年)によると、92病院のうち62病院で医師不足を訴え、不足数は30診療科の437人に上った。診療科別では内科が30病院で79人と多く、産婦人科、小児科、麻酔科と続く。医労連の施設調査でも、3年間に38病院で159人の医師が減った。
<欧米主要国下回る>
Q:日本の医師数は少ないのかな
A:人口に対する医師の割合はOECD諸国の平均以下。医師の総数は年々、増えてはいるんだが。
Q:でも、各地で医師が不足していると聞いてるけれど…
A:勤務医師数は増えているが、都心部の人気病院に集まっていて、地方の公立病院では勤務医が辞めている点が問題になっているんだ。勤務医を辞めて開業する医師も多い。
Q:偏りや地域差があるんだね。
<過酷な労働が拍車>
Q:勤務医ってそんなに忙しいの?
A:週一回以上宿直している医師は3割。医師の8割以上が宿直明け後も休憩せず、通常勤務に就いているそうだ。
Q:たまりかねて職場を去れば、人手不足でさらに過重労働の悪循環だね…
A:研修の新制度も影響しているんだ。04年度から新卒医師に2年間の研修が義務づけられ、地方の大学病院ではなく都会の有名病院で研修する者が増加。新人供給が止まった大学病院が、関連病院に派遣していた医師を引き揚げたんだ。
Q:女性医師も辞めていくって聞いてるけど…
A:女性医師が自分の出産や育児で職を離れるケースもある。
育休制度が実施されている 67.2%
労働時間の配慮 34.5%
院内保育所 20・0%
子育て医師への手当支給 5.5%
Q:対策はまだ十分ではないね。
【あの手この手】
・院内保育
05年の厚労省調査では9026病院中、院内保育を行っているのは2018病院だった。
・奨学金
県内病院での一定期間勤務などを条件に奨学金の返済を免除。
山形、三重、佐賀など実施自治体も多い。
・医学部の定員増
08年度から青森、岩手、岐阜、長野など10県で定員最大10人増。
・大学入試での地域枠
地元出身者限定の募集定員。実施大は年々増加。07年度は19大(募集人員165人)。
2001 2大学
2002 4大学
2003 4大学
2004 5大学
2005 7大学
2006 16大学
2007 19大学
(中日サンデー版、2007年6月10日)
****** 共同通信、2007年6月12日
「過去半年に休診」が要件 国が医師派遣で新制度 大病院、退職者から人材
厚生労働省は11日、政府、与党が5月末にまとめた緊急医師確保対策の一環として、人材不足に悩む医療機関への医師派遣の具体的なルールを盛り込んだ新たな制度を決めた。
医師派遣を要請できる病院の要件は「過去6カ月以内に休診に追い込まれた診療科がある」などで、人材は全国規模の病院グループに提供を求めたり、医療機関の退職者から公募したりして集める。
12日以降、新制度に基づいて都道府県から派遣要請を受け付ける。6項目にわたる政府の医師確保対策のうち、内容が具体化したのは初めて。ただ人員に余裕がある病院は少なく、必要な医師を確保できるかどうかは未知数だ。
新制度は「緊急臨時的医師派遣システム」。医師派遣先の要件は(1)(都道府県をブロック別に分けた)2次医療圏内の中核病院(2)過去6カ月以内に休診に追い込まれた、もしくは今後6カ月以内に休診に追い込まれる診療科がある(3)大学に派遣を依頼したり、求人広告を出しても医師を確保できない-など。
これらの要件について都道府県の医療対策協議会が検討し、派遣が必要と判断した場合に厚労省に要請。同省などがあらためて必要性や優先順位を検討する。
派遣のための人材は国立病院機構や日本赤十字社など全国に病院を持つ組織にリストアップしてもらうほか、医療機関を退職した医師から公募。複数の医師によるローテーション制や、退職医師への研修を行うことも検討する。
厚労省は11日、病院団体の代表者らでつくる「地域医療支援中央会議」に新制度について説明、了承された。会議に出席した柳沢伯夫(やなぎさわ・はくお)厚労相は「地域住民の医療サービス確保が待ったなしとなっていることをご理解いただきたい」と出席者に協力を求めた。
▽政府の緊急医師確保対策
政府の緊急医師確保対策 政府、与党が5月31日に緊急に公表した6項目の対策。短期的な取り組みとして「国レベルでの緊急臨時的医師派遣システムの構築」を盛り込んだ。ほかには勤務医の労働環境整備、女性医師の就労支援、臨床研修病院の定員見直しなど。これまでに政府が提唱していた内容と重複するものが多く「実効性は未知数で参院選を控えたアピールにすぎない」との批判もある。
(共同通信、2007年6月12日)