hypertrophic pyloric stenosis
● 概念
生後2~3週頃より嘔吐が始まり、回数、量が次第に増加し、1~2週間で噴水状となる。無胆汁性の嘔吐で、嘔吐の直後から飲みたがる。飲ませないと嘔吐しない。嘔吐により体重増加不良、脱水、低Cl血症と低K血症を伴う代謝性アルカローシスをきたす。
● 発症頻度
頻度は出生1000人に対し1~2人で、男女比は4~5:1、男児では第1子に多い。家族内発症例もみられる。
● 病因
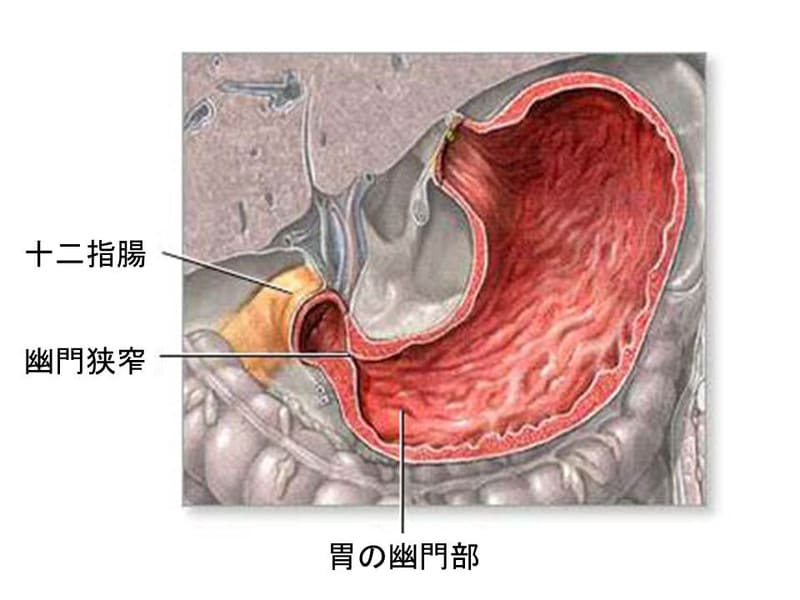
輪状筋を主とした幽門筋肥厚により、幽門管が延長・狭小化し、胃内容の通過障害をきたす。出生直後には肥厚は存在せず徐々に肥厚して来る。幽門筋が肥厚する機序は未だ正確には解明されてない(神経原説、筋原説、消化管ホルモン説などがある)。
● 診断
触診: 右上腹部にオリーブ状の腫瘤を触知。
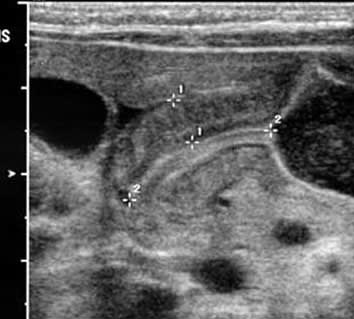
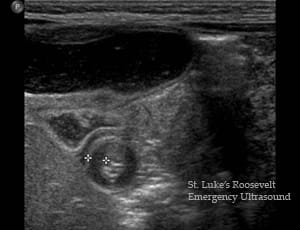
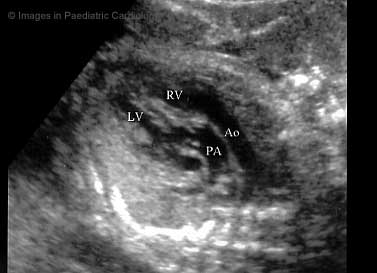
腹部エコー: 長軸像では幽門が狭小化し、肥厚した幽門輪状筋が前庭部に突出して、子宮頸部様に描出される(ultrasonic cervix sign)。短軸像では低エコーの肥厚した幽門輪状筋が高エコーの粘膜面を取り囲むように描出される(doughnut sign)。幽門筋厚4mm以上、幽門管長14mm以上で確診される。
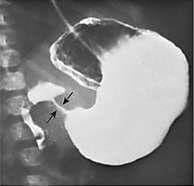
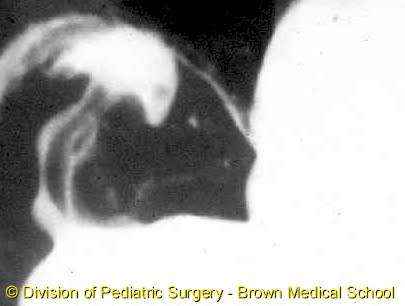
消化管造影検査: string sign、umbrella signなどが特徴的。
● 治療
アトロピンによる内科的治療も試みられているが不確実である。
Ramstedt(ラムステット)手術(幽門筋切開術)が劇的に有効である。術後24時間で経口摂取可能で、創も臍部アプローチ(臍部弧状切開法)でほとんど目立たない。腹腔鏡を用いたアプローチで幽門筋切開術を行なう施設もある。
******
日本小児外科学会のホームページ:肥厚性幽門狭窄症の解説
http://www.jsps.gr.jp/05_disease/gi/hps.html
MyMed:肥厚性幽門狭窄症
http://mymed.jp/di/rei.html