11月9日(木)の午後に81歳女性が救急外来を受診して誤嚥性肺炎で入院した。救急当番の担当だった別の内科医が診てくれた。
2年前まで当方の外来に糖尿病で通院していた。手足の浮腫を伴うリウマチ性多発筋痛症(PMR、RS3PE)でプレドニンを使用したこともあった。
同じく認知症の夫と二人暮らしだったが、夫は精神科病院に入院して、この患者さんは2年前に介護施設に入所した。入所後は嘱託医が治療している。娘さんが介護の仕事をしていたのが幸いだった。
その日の午前10時頃にベット上で嘔吐した。酸素飽和度が79%(室内気)となり、発熱が38℃台となって、午後2時過ぎに救急搬入された。
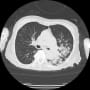
胸部X線・CTで左下葉背側に浸潤影を認めた。時間的に誤嚥後3時間くらいでそれほど陰影が出るかとは思う。すでに肺炎が発症していて、体調不良に伴う嘔吐なのかもしれない。
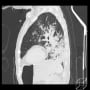
さらに頭部CTで(念のために撮影した?)、右前頭葉に低濃度域があり、左右比較すると右側が腫脹している。MRIはしていないが、比較的新鮮な脳梗塞の可能性がある。
通常の治療をして、病状悪化時はDNRの方針として入院した。入院後は解熱して、酸素化も良く、経過としてはいいようだ。
誤嚥性肺炎は「成人肺炎診療ガイドライン2017」には誤嚥性肺炎の明確な診断基準はなく、嚥下性肺疾患研究会で定義されている。
それによると、まず肺炎の診断は、次の①、②を満たす症例とする、とある。
①胸部X線または胸部CTで肺胞浸潤を認める ②37.5℃以上の発熱、CRPの異常高値、末梢血白血球数9000/μL以上、喀痰などの気道症状のいずれか2つ以上が存在する
あとは、
確実例:誤嚥の直接観察 明らかな誤嚥が直接確認され(食物、嘔吐など)、それに引き続き肺炎を発症した例
ほぼ確実例:嚥下機能障害の存在 臨床的に、飲食を伴うむせなどの嚥下機能障害を反復して認める例
疑い例:嚥下機能障害の可能性 臨床的に、誤嚥や嚥下機能障害の可能性をもつ下記の基礎病態ないし疾患を有する例
つまり、肺炎があり、誤嚥したところを見れば確実例、ふだんから誤嚥していればほぼ確実例、誤嚥してもおかしくない疾患があれば疑い例、ということ。