1月26日(日)の日直の時に、もうひとり60歳代後半の男性が呼吸苦・喘鳴で救急外来を受診した。
市内の内科医院に高血圧症・糖尿病で通院している。喫煙者だが、これまで息切れ・喘鳴などはなかった。12月の半ばからずっと咳・痰が続ていたが、発熱はなかった。
受診前日の夜から呼吸苦・喘鳴があった。酸素飽和度の低下(80%台)があり、酸素吸入2L/分を開始した後の血液ガスが、PaO2 79.9・PaCO2 49.1・pH 7.350だった。高二酸化炭素血症がある。酸素量は1L/分に下げて、酸素飽和度94%を越えないようにした。
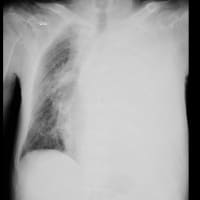
聴診では呼気時に喘鳴が聴取された。血液検査では炎症反応の上昇はなかった。胸部X線・CTで気腫性変化があるが、肺炎像はなかった。
もともと慢性閉塞性肺疾患(COPD)があり、喘息症状を伴って、それが悪化したということだった。気管支喘息発作に準じた治療を開始して入院とした。
デキサメサゾン8mg/日の投与と気管支拡張薬を使用して、翌日には喘鳴は軽減していた。デキサメサゾンは8mg2日間→4mg2日間→2mg2日間の予定とした。1月29日には酸素吸入なしで酸素飽和度92%になった。
入院3日からICS/LAMA/LABAの吸入を開始した(ビレーズトリ)。テオフィリン・モンテルカスト内服・ツロブテロール貼付を使用していたが、ツロブテロールテープは中止する。
「今回症状がひどかったので、禁煙します」とはいっていた。今回は当院で診られそうだったので診ているが、もっとひどい時や経過が思わしくない時は地域の基幹病院呼吸器内科に紹介になります、と伝えた。



















※コメント投稿者のブログIDはブログ作成者のみに通知されます