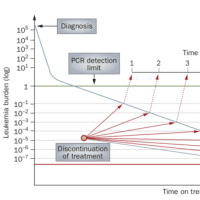
骨髄異形成症候群(MDS)は「無効造血」による汎血球減少と前白血病状態という2つの特徴を持った症候群です。
こんなことを書いても難しいので簡単に書きますと、血液の不良品を作ってしまうのでうまく出荷できずに貧血や白血球減少、血小板減少を起こします(無効造血による汎血球減少)。また、高リスクのMDSは特にその傾向が強いわけですが、白血病に進行していきます。時間が経つと白血病になってしまうわけです。そして「症候群」というのは色々な病気が集まっています・・・ということです。
風邪症候群と言いますが、風邪も一つのウイルスではなくて色々なウイルスによる急性上気道炎の総称です。そんな感じですね。
この病気も難しい病気の一つです。嫌なことを書きますと死因は感染症が3分の1(抵抗力がなくなるため)、出血が3分の1(血小板が低下し、輸血で補いきれなくなっていくため)、白血病が3分の1で、その他は少数と言われています。
ですが、この病気もいろいろ遺伝子の解明などが進んでいます。最近では前骨髄異形成症候群のような状態(CHIP: Clonal Hematopoiesis of Indeterminate Potential)も言われています。ここら辺は患者さんにはあまりメリットはないと思いますので、割愛しますが、要するにいろいろわかってきつつあります。ただ、色々な病気の集まりのため、良い薬が開発されていくのはこれからというところでしょうか。もしかするともう少しでリゴサチブ(RAS阻害薬)などが認可されるかもしれませんが。
では、少し書いていきます。2つの例を作ります。1例目は低リスク、2例目は高リスクの患者さんになります。2例目については細かい部分は変わりますが、大まかな説明は変わりませんので、病気の説明などは省いて途中から記載します。
(1例目)
Dさんは貧血を主訴に近くのクリニックを受診されて、いくつかの血液の異常が見つかり当院に紹介となりました。血液検査を行ったところ、白血球は2600/µl、ヘモグロビン(Hb)は7.6g/dl、血小板は12万/µlと白血球減少と、貧血を認めました(血小板は血液疾患では10万/µl未満を以上ととります)。白血球の中の好中球は60%で、実数として1500/µl以上はありました(好中球数1500/µl以上というのはMDSでは血球減少に含めますが、再生不良性貧血では1500/µl未満という定義があるため)。他に特徴として好中球は顆粒という「武器」を持っているのですが、顆粒があまりない(顆粒減少)好中球がいたり、大きな血小板があったりします。ただ、血液検査では普通見ないような幼弱な細胞はいませんでした(芽球など)。
この時点で血液疾患を疑い、骨髄の検査をしました。骨髄の検査では骨髄は普通の量の血液細胞があり(正形成と言います。再生不良性貧血では低形成)ました。しかし、その中身を見ると先ほど言いました武器を持たない(顆粒減少を来した)好中球系細胞や巨核球の異常などがありました(不良品がいる)。白血病で増えてくる芽球と呼ばれるものは1.5%と増えてはいませんでした。染色体検査というものも行いましたが、異常はありませんでした(正常核型)。
以上より、骨髄異形成症候群と診断しました。
骨髄異形成症候群というのは、先ほど行った「武器を持たない好中球」のような不良品を作るようになってしまい、血液中に正常な血液細胞を出荷できなくなり、白血球減少や貧血、血小板減少を起こす病気です。この病気にはもう一つの特徴があり、白血病に進んでいってしまう「前白血病状態」という特徴もあります。
Dさんに関しては後者の白血病に進行する傾向は今の所は認めません。それは芽球という細胞の割合が少ないからです。1.5%というのは正常人でも認める割合であり、増えてはいないと言えます。
Dさん:治療法はあるのでしょうか?
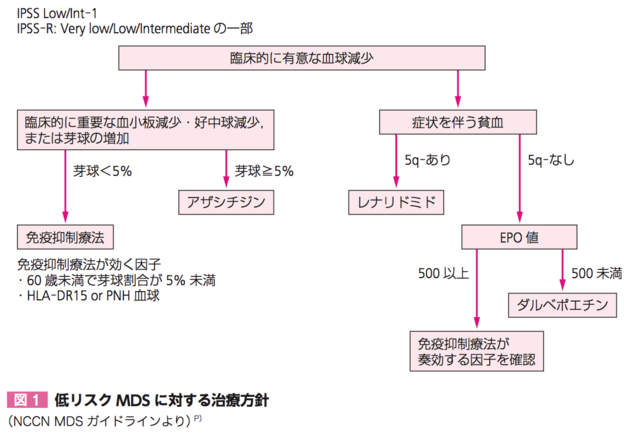
いくつかの治療法があります。この病気は大きく2つのグループに分けますが、Dさんは低リスクになります。



DさんはIPSSという分類法ではLow risk、IPSS-Rという分類でもLow riskになりますので、低リスク群の治療方針に従い治療を行っていきます。
細かい説明をする前に、大きく治療全体についてご説明します。
まず、この病気を完治させる方法は、現在のところ骨髄移植(同種造血幹細胞移植が正しいですが、患者さんにはこの方がわかりやすいので、だいたい骨髄移植と言っています)しかありません。不良品を作るようになった工場(骨髄のことです)は大元から変えなくてはならないのです。
しかし、骨髄移植は魔法の治療ではなく、かなりの危険を伴う治療です。若い人でも合併症で亡くなることもあります。そのため、骨髄移植をやるかどうかはよく考える必要があります。
全ての人が行う治療として、貧血などが進んだ場合には輸血でそれを補い、抵抗力が弱って感染症になった場合は抗菌薬での治療など、適宜必要な治療を行います。
骨髄異形成症候群そのものに対する、骨髄移植以外の治療法として、リスクの高い治療から説明していきます。
白血病の方に向かいつつある患者さんでは移植ができない患者さんに対しては、アザシチジンという治療薬を使うことが多いです。Dさんはこの薬は使う必要はないので使う必要が出た時に細かくお話しします。
次にリスクが高いのは免疫抑制療法です。これは血液の不良品ができてしまうので、それを壊すことで貧血などが進みます。不良品でも壊さないようにすることができれば、貧血などが改善する可能性があります。そういう場合に選択肢になりますが、もともと抵抗力が弱っているところに、自分の抵抗力を弱める治療をしますので、感染のリスクなどはあります。また、他の副作用も出たりします。この治療法は白血病に進行するのを抑えてはくれないので、芽球が増えている場合は行いません(そもそも日本で保険承認はされていませんが)。
この2つについては今の所考えていません。
他の治療法として5q-症候群と言われている特殊なタイプでは、レナリドミドという薬を使用します。今回これではありませんので使用しません。
エリスロポエチンという「赤血球を作りなさい」という命令物質がありますが、貧血にもかかわらずこの物質があまり出ていない患者さんにはダルベポエチンという薬を使用します。実はエリスロポエチンという値はすでに測っていまして、350mU/mlとあまり上がっていません。全て説明してからですが、今はこの薬が良さそうだとは思っています。
あまり根拠はありませんが、不良品でも頑張って作らせるという意味で「タンパク同化ステロイド」という増血剤を使用したり、ビタミンDやビタミンKなどを分化誘導(不良品を少しでもまともなものにする)の目的で使用したりすることもあります。
また、漢方薬で十全大補湯というものは貧血に適応がありますが、一部の患者さんで有効なことがあります。
他にも鉄過剰症などの時は鉄キレート剤(エクジェイドやジャドニュ)を使用したりします。
今、Dさんは貧血以外の症状はなく、エリスロポエチン値が低いのでダルベポエチンを使用してみるのが、診療指針を考えると良さそうなのですが、今までの説明を聞いてどう思われますか?
その後、Dさんはいくつかの確認をして、ダルベポエチンによる治療を行う方針としました。
(症例2)
Eさんは血液検査と骨髄検査の説明を聞いています。
・・・・以上より、MDSと診断しました。MDSには治療を急いだ方が良いグループがいますが、Eさんは少し急いだ方が良いグループに入りそうです。少し細かく説明します。
Eさんの血液検査は白血球が1500/µl、好中球は500/µlとかなり減っています。貧血(Hb 6.5g/dl)もあり、血小板減少(血小板数 3.5万/µl)も認めます。抹消血液中には芽球が3%おり、骨髄中の芽球も14%です。
これは先ほど説明した、白血病の方に進みつつある状態と考えています。
Eさんの検査結果でまだ染色体検査が出ていないのですが、IPSSという分類法ではInt-2かHighリスクでいずれも高リスク群。IPSS-RでもHigh かVery Highになりますので高リスク群になります。
以上から検査結果を待つよりも治療の説明をして、治療をしながら検査結果を待てればと考えています。
Eさん:わかりました。治療の説明をお願いします。
高リスク群に関しては基本的には(同種)骨髄移植かアザシチジンという治療方針になります。Eさんは60歳ですので同種骨髄移植も選択可能です。

骨髄移植は大量の抗がん剤を使用して、Eさんの不良品の血液や白血病細胞を除去(スペース作るために良い奴もいなくしますが)、そこにドナーさんの細胞を持ってきます。ドナーさんの細胞は不良品ではありませんので、きちんと増えてきます。また、Eさんの体の中では除去できなかった不良品を、ドナーさんの白血球がやっつけてくれます。それにより完治する可能性があります。
しかし、最初の大量の抗がん剤の治療とそれに続く抵抗力などがない期間は感染症などで命に関わることがあります。また、うまくドナーさんの血液がついた後も、ドナーさんの血液がEさんを敵と認識して攻撃する反応が起きたりします(GVHD:移植片対宿主病)。そのようなリスクはあるのですが、完治する可能性があるため、できれば追求したいと思っています。
Eさんにはご兄弟がいらっしゃったりしますか?
Eさん:弟が2人います。
では、その方々とも相談をさせていただいて、移植にご協力いただけるようであれば白血球の型(HLA)を調べましょう。もし、合わなかった場合はバンクドナーなども追求しましょう。
Eさん:それまでの間はどうしたら良いですか?
考え方は色々なのですが、もしすぐにご兄弟間で移植ができそうであれば、そのまま移植でも良いかもしれません。少し時間がかかるようであれば、もう一つの治療アザシチジンを使ってみるのも選択肢だと思います。
アザシチジンは「脱メチル化薬」と言われるものです。骨髄異形成症候群ではメチル化という反応が遺伝子に起きていることがわかっています。メチル化が起きると「がん抑制遺伝子」の働きが抑えられ、骨髄異形成症候群になると言われています。
アザシチジンはこのメチル化を取り、がん抑制遺伝子を活性化させる働きと、遺伝子産物の1つ(RNA)の一部とすり代ることで腫瘍細胞を殺すという2つの働きで骨髄異形成症候群をよくしていきます。
骨髄移植ができない場合は、第一選択の薬になります。
Eさん:わかりました。宜しく御願い致します。
こんな感じでしょうか?
高リスクMDSの説明は患者さんによってかなり話し方を変えます。
また、あまり僕は予後については言いません。理由は他のところにも出ていますが、あくまで統計学的なものです。参考として伝えたりすることはありますが、「どのくらい生きられますか?」と聞かれても、「神様ではないのでわかりません。できるだけ良くなるように努力しますし、また治療の反応も見ずに推測することは無理です」と言います。
ですので、この記事の中にもいくつか生存期間中央値というものが載っていますが、「半分の患者さんが亡くなるまでの期間であって、私はこれより長く生きる」という気持ちでいていただきたいと思っています(僕はそう言っています)。
簡単ですが、終わらせていただきます。
いつも読んでいただいてありがとうございます。今後もよろしくお願いいたします。
http://blog.with2.net/link.php?602868
人気ブログランキングへ←応援よろしくお願いします
それでは、また。
 |
血液内科 ただいま診断中! |
| クリエーター情報なし | |
| 中外医学社 |