水曜日に呼吸器外来を診ていた先生(大学病院からバイト)から、慢性閉塞性肺疾患(COPD)の82歳男性の入院を依頼された。
もともと別の先生の呼吸器外来に長年通院していた(3月で終了)。数年前から在宅酸素療法(HOT)が導入されている。
昨年には病状悪化時はDNARの方針としていて、書類も作成されていた。COPDだとDNARの線引きが難しい。NPPVまでは行うが、気管挿管まではしないという方針になることもある。この患者さんは、NPPV自体もしないのかはわからない(多分そこまで考えていなかったと思う)。
数か月前から寝たきり状態になっていた。奥さんと二人暮らしで、お子さんは2人いるが他県在住だった。奥さんの介護が難しくなったのもあるが、食事摂取が低下して入院を希望していた。
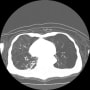
今年になってあまり画像検査をしていなかったので、胸部CTで撮影した。気腫性変化が進行して、すかすかも肺組織が描出された。肺炎を示唆する浸潤影はなかった。血液検査で炎症反応も陰性だった。
外来でも出されていた栄養剤(エンシュアリキッド)を継続して、まずは末梢の点滴で経過をみることにした。
在宅酸素療法は酸素3L/分になっていた。血液ガスは一昨年の11月が最終検査で、PO2 48.0・PCO2 36.4・pH7.500は室内気のデータだろう。
その日は、酸素3L/分でPO2 280・PCO2 63.7・pH7.385だった。酸素量を2L/分から1L/分に漸減しても、酸素飽和度が90%前半は保つ。酸素量上昇で高二酸化炭素血症になるので、若干低めの方がいいようだ。
筋力低下していて、座位保持も難しい。衰弱していて、入院しても食事摂取が進むかどうかはわからない。