鍼灸師の間では、麦粒腫に対して患側(健側でもよい)の二間穴に灸をすると、腫脹吸収あるいは排膿促進につながるというのが常識である。しかしながら患者も鍼灸治療で麦粒腫を治す目的は来院せず、麦粒腫瘍そのものも自然治癒しやすいので、鍼灸院でも患者に治療する機会は多くない。自分自身や自分の身内に試みるくらいなので、症例集積まで至らないのである。わかっていることは以下のごとくであろう。
①麦粒腫というのは、おそらく外麦粒腫のことである。
②二間穴は学校協会教科書の二間(「十四経発揮」の二間)と澤田流二間があるが、ともに同程度の効果がある。麦粒腫の治効として有名なのは澤田流二間の方である。学校協会の二間は、第2中手指節関節の下、橈側陥凹部になるのに対し、澤田流二間は示指PIP関節裂隙の橈側に取穴する。

③二間は、健側治療、患側治療とも同程度の効果がある。
④二間の針は、効果が乏しい。
⑤せんねん灸でも、有痕灸でも効果がある。有痕灸では艾炷の大きさや壮数ともさまざまであるが、効果優劣は不明である。
⑥腫脹しているタイプは腫れが引き、膿が出ているタイプは排膿を促進させる。
筆者も内・外麦粒腫に対しては二間へのゴマ大灸施灸5壮程度を行うことが多い。これで眼のうっとうしさは少し軽減するが、症状消失までには至らない。しかし施灸した翌朝には眼が気にならない程度になるのが普通である。多壮灸の方が効果あるともいうがその経験はない。
1.麦粒腫の知識
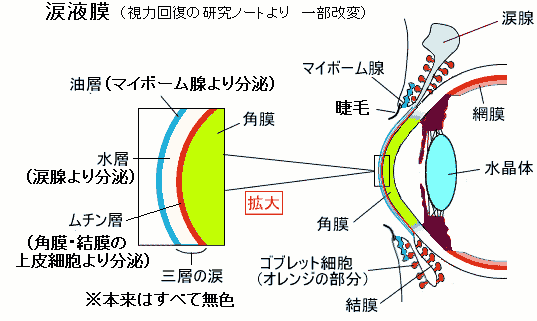
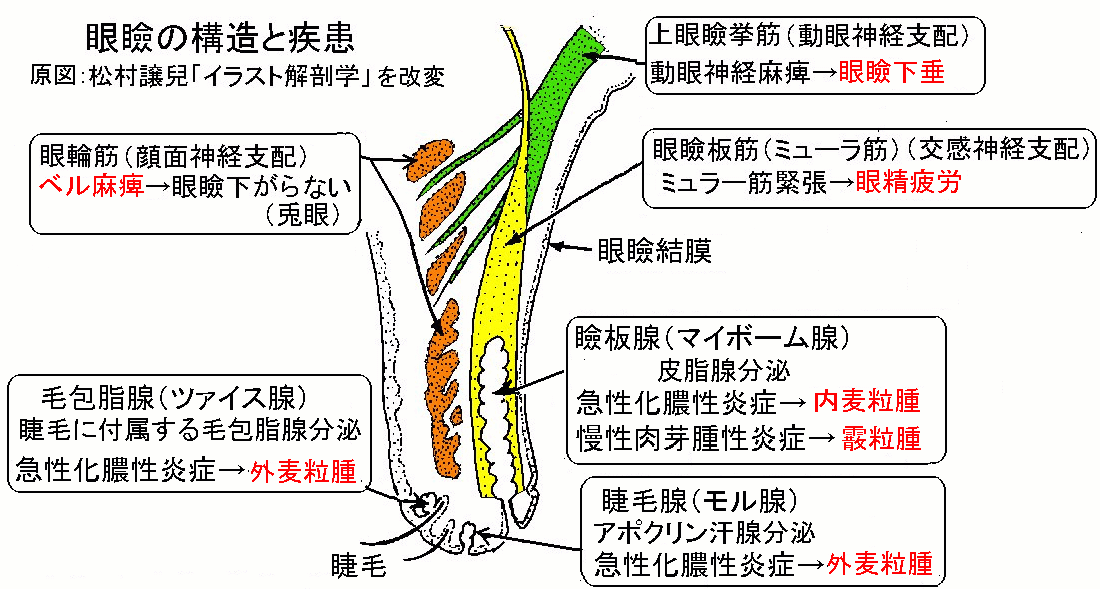
眼瞼縁からの分泌腺には、眼球結膜側から、マイボーム腺(涙の上層を覆う油液分泌)・モル腺(汗分泌)・ツァイス腺(睫毛を潤す脂分泌)の順になっている。この腺孔から黄色ブドウ球菌などの細菌が感染した病態が麦粒腫である。

1)外麦粒腫
睫毛腺(アポクリン汗腺)からの細菌感染症。眼瞼の充血・浮腫・腫脹・疼痛を生じる。外麦粒腫は通常2日から4日以内に病変は自潰し,排膿すると疼痛が治まる。
2)内麦粒腫
眼瞼腺(マイボーム腺)からの細菌感染症。内麦粒腫は外麦粒腫に比べて少ない。外麦粒腫は皮膚側へ腫れるが、内麦粒腫は結膜側へ腫れるのが普通で、瞼を返して診察する必要がある。内麦粒腫は眼瞼結膜表面に限局する疼痛・発赤・浮腫が生じる。内麦粒腫の自潰はまれで、再発が多い。内麦粒腫の治療は抗生物質内服、必要があれば切開および排膿である。

2.麦粒腫になぜ二間を使うのか?
麦粒腫は、眼自体の疾患というより、眼瞼という皮膚疾患であることから、経絡的には大腸経病変とみなすのは古典的解釈になる。ただし大腸経上の経穴が多数ある中で、なぜ二間なのだろうか? 昔から不潔な指で目をこすったりすると麦粒腫になることが経験的に知られていて、目をこする指の部分が二間あたりになるからだと考えた。「手当て」という素朴な認識から、麦粒腫の治療穴として二間を思いついたのかもしれない。
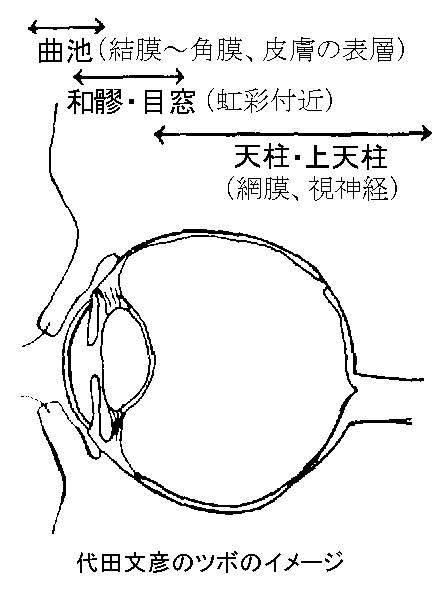
ちなみに、代田文彦先生は、「眼球前の皮膚には二間を、角膜・結膜あたりの病変には曲池を、網膜あたりの病変には風池・天柱を使う」と話していた。さらに「膜」には血流があるので鍼灸が奏功する理由があるとも語った。その意味で、白内障の鍼灸の効果に対しては否定的だった。
3.眼瞼の血流増多が治効を生むのか?
針灸治療で二間の灸は有名だが、二間の針では効果がないという。麦粒腫に対する現代医学的治療は眼瞼部の温罨法、ときに抗生物質内服である。唐麗亭は、閉眼させ1.5吋30号針で、眼瞼全体を上下に6回、左右に6回程度まんべんなく接触刺して皮膚が発赤し、患者の患部周囲が気持ちよく感じるまで行うと記している(三種刺法在眼病的応用、「北京中医学院三十年論文選」、北京中医学院編 1956~1986、中医古籍出版社)。この治療法は原理的に、温罨法と同じものだろう。
瞼への温罨法や接触針で、麦粒腫が改善するということは、血流を豊富にすると良いらしい。ということは、二間の灸の治効も、眼瞼の血流改善に効果があるらしいと推定できる。顔面の血流増加を意図するという点では、面疔に対する合谷多壮灸も同じである。
4.面疔には合谷多壮灸
1)面疔とは


面疔とは顔面にできたセツのこと。黄色ブドウ球菌の感染症で毛嚢炎が悪化した状態である。セツそのものは重篤な疾患ではない。
病巣部である眼窩や鼻腔、副鼻腔などは薄い骨を隔てて脳と接しているため、抗菌剤が普及していない時代には、敗血症や脳膜炎の原因となり死亡することもあった。沢田流鍼灸創始者の沢田健も面庁で死亡した。
2)合谷多壮灸
面疔の治療といえば、合谷が有名である。昭和中期まで、「桜井戸の灸」といって、静岡県の清水で面疔の治療で名をはせた名家があった。1日500人の患者が来院し、近所には患者宿泊用の旅館もでき、駅(静岡鉄道の草薙駅)もできた。
平成6年頃まで、熱心に当院に来院していた当時95歳の男性がいた。この患者は、なんと桜井戸の灸のことを実体験として知っていた。下足番もいたという。
治療は合谷への数十から二百壮の多壮灸で、面疔の痛みが取れるまで壮数を重ねた。患者は自宅への復路、東海道線に乗ったが、途中で再び痛くなると、列車内で灸する者もいたという。
3)なぜ合谷なのか
古人は発赤や腫脹などの炎症所見に対して、軽症ではやがて自然治癒するが、重症では化膿して、それが排膿した後に治癒すると考えていたらしい。排膿しなければ治らないのだから、毒素を体外に排出するため、皮膚に出口をつくる必要があった。多壮灸や打膿灸でわざと化膿させるのは、毒素の出口をつくるのが目的だったらしい。大腸経は、下顔面と関係が深いことが知られていたので、合谷を取穴したのだろう。面疔の治療穴として頤(かい)の灸がしられている。頤はオトガイで下顎のでっぱり部分をさす。頤の灸も面疔の排膿の意味があると思われた。