今日は日直で病院に出ている。49歳男性が上気道症状と発熱で受診した。10日前から鼻汁・咽頭痛・咳があり、体温計を持っていないので体温測定はしていないが、寒気があり発熱もあったようだ。今日は38℃。悪寒戦慄はなかった。
上気道症状が長く続いていて、発熱が後から出現してきた経過と胸部聴診でcoarse cracklesがあったので、風邪をこじらせて肺炎になったのだろうと判断された。
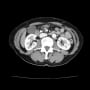
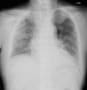
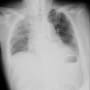
胸部X線で左心陰影にシルエットサインがあるように見えるので、胸部CTで確認したが、肺炎を示す浸潤影はなかった。聴診所見は痰がらみだけだったようだ。食欲がなく数日食べていないというので、点滴と血液検査を行った。
白血球数5900と正常域でCRPが4.0だった。細菌感染は否定的ととてもいい値だった。白血球分画で単球10.3%(自動)と出たが、異型リンパ球の可能性もあるか。AST71・ALT55・LDH579・γ-GTP137と肝機能障害があった。1月に健診を受けていて、その時の肝機能は正常だった。
胸部CTで肝臓と脾臓も写っていて、彰かな脾腫があった。咽頭は軽度発赤があるかもしれないが、腫脹・白苔付着はない。改めて診察すると後頸部リンパ節が腫脹していた。
全部を説明できるのは、伝染性単核球症で年齢的にはCMVになる。EBVも含めて外注検査を提出することにした(持っていくのは明日になるが)。
独身で会社の寮住まいなので、入院して点滴をしながら経過を見ることにした。
























![臨床画像 2018年 10 月号 [雑誌]](https://images-fe.ssl-images-amazon.com/images/I/51Z0w7shPrL._AC_US200_.jpg)








