日曜日の当直は外科医だった。86歳女性が発熱とめまい(ふらつき)で救急搬入された。
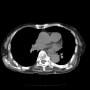
胸部CTで右肺下葉背側に浸潤影を認めて、肺炎として入院になった。内科当番は別の先生だったが、外科医はそのまま自分が主治医として担当していた。
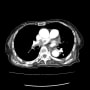
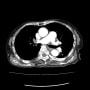
入院後に酸素吸入2L/分が、3L/分さらに5L/分と増えていった。連休明けの火曜日に、肺血栓塞栓症を疑って胸部造影CTを行うと肺動脈(主に右肺動脈)に血栓を認めた。地域の基幹病院循環器内科に救急搬送となった。
救急搬入時に、Dダイマーを測定していて2.3と微妙に上昇していた。Dダイマーは高くないという記載があったので、肺血栓塞栓症も考えたらしい。
発熱で受診して、胸部X線・CTで浸潤影を認めると、当然肺炎の診断になる。(実際は肺血栓塞栓症に伴う陰影の可能性はある?)入院後の酸素飽和度低下で、肺炎像がそれほどでないことから、また肺血栓塞栓症を想起したのは大したものだ。
通常は肺炎の悪化と考えてしまうだろう。見事な診断なのだった。先日、外科医から呼ばれて救急室で診た女性が造影CT追加で肺血栓塞栓症だった。その時の印象があったのだろうか。
その患者さんは画像検査でこれといった異常がなく、Dダイマー高値という、いかにも肺血栓塞栓症らしかった。今回の方が難問だったと思う。
(入院時の胸部単純CTの縦隔条件を見返しても、血栓塞栓を疑うのは難しい)