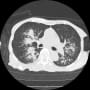
膀胱癌の82歳男性が腸閉塞で入院していた。腹膜播種・肺転移があった。大腸の腸管拡張があり、播種の影響が疑われた。外来で診た内科の若い先生が担当していたが、外科医と相談した方がいいと思っていた。
幸いに点滴で経過をみているうちに排便があり、食事が開始された。先週末から発熱があり、血液培養2セットを提出していた。
週明けの検査で炎症反応は上昇していたが、肺炎・尿路感染症は否定的だった。血液培養からグラム陽性球菌が検出された。火曜日に行っている院内のAST(抗菌薬適正使用チーム)で取り上げられた。
点滴は末梢静脈から行っていて、中心静脈カテーテルは挿入されていない。グラム陽性球菌はどこの感染巣から出ているのかが不明だった。
抗菌薬はピペラシリン/タゾバクタム(ゾシン)が投与されていて、まだ発熱があった。ASTとしては、「菌名がわかるまでバンコマイシン併用も考慮して下さい」コメントを入れた。(グラム陽性球菌は連鎖球菌・MSSA・MRSA・腸球菌で、全部をカバーするにはバンコマイシンを要する)
最近は血液培養提出数も減って、あまりAST活動の実績を残せていない。ASTとしてはありがたい症例だった。
主治医はそれを見たのか、バンコマイシンを併用していた。開始後に解熱して、木曜に血液培養2セットからMRSAが検出された。