先週の月曜日の夕方に発熱外来を担当していた耳鼻科医から、肺炎の93歳女性の入院を依頼された。
型通りに新型コロナウイルスの抗原定性検査とインフルエンザ迅速試験のセットを提出して、陰性確認後に、通常の画像検査・血液検査を提出していた。(肺炎がある場合は、抗原定性検査ではなく院内にあるPCR検査を提出している)
患者さんは近くの施設に入所していた。簡単な会話はできるが、ベット上の生活で歩行はできない。介助で車いす移乗して、セッティングすれば食事摂取できるようだ。
ちょうど施設の嘱託医(父親の後を継いだ、3代目の先生)が回診に来ていた日で、その日の午後から急に高熱が出て、呼吸促拍となっていた。その先生の紹介で当院受診となった。
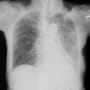
胸部X線・CTで左肺野に広範に浸潤影を認めた。酸素吸入が開始されていて、肺に基礎疾患はないので、酸素2L/分で飽和度は保たれていた。
白血球6100・CRP10.6と炎症反応の上昇を認めた。CRPの値からみて、数日経過しているはず、と推定された。状況的には誤嚥性肺炎だろうか。
娘さんが来ていた(93歳の母親の娘なので、それなりの年齢)。姉妹も体調が悪く、困っていたところに母親も救急搬入となって、あわてていた(ご本人も精神科に通院しているそうだ)。
今いまではないが、治療に反応せず悪化する可能性もあることを説明して、心肺停止時はDNRの方針で同意してもらった。(胸骨圧迫1回で複数の肋骨が胸骨から外れるだろう)
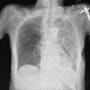
入院後も発熱が続き、3日後の検査で、白血球9800・CRP20.4と悪化していた。酸素吸入量は同じで、増量はしていない。胸部X線(ポータブル)は入院時よりも少し含気がみられるかもしれない。
抗菌薬は標準的なスルバシリン(ABPC/SBT)を使用していた。発熱の持続・炎症反応の増悪から抗菌薬の変更も考えたが、臨床的には悪くない気がする。
誤嚥の可能性が高く、絶食にしてとろみ水少量は可としていたが、入院後に空腹をずっと訴えていた。次回検査まで、食事は出しにくいと思ったが、看護師さんから頻回に食事の要求が来ますといわれた。
聴覚言語療法士に依頼して嚥下訓練をゼリーで開始したばかりだったが、嚥下調整食3を出して、むせる時は中止とした。
案外むぜはなく、その後解熱してきた。1週間目の検査で、白血球6500・CRP5.6とぐっと改善した。胸部X線(ポータブル)でも明らかに改善していた。(1週間でこの浸潤影の改善は驚異的)
抗菌薬10日投与で中止したが、7日で中止でもよかったのかもしれない(CRP2.0を確認して中止した)。また今回も「食欲のある高齢者は治る」が証明された。