月曜日の午後に、内科新患を診ていた先生(大学病院からバイト)から、新型コロナの82歳男性を入院させたいと連絡がきた。
2日前から咽頭痛があり、その日は37.8℃の発熱があった。ふだんは糖尿病・高血圧症で当院の糖尿病外来に、狭心症で市内のクリニック(心臓外科医)に通院している。
酸素飽和度が91~93%(室内気)で低酸素だった。食欲低下もあり、ふらつくようだ。感染病棟は空いていたので、検査後に入院とした。
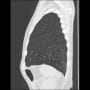
胸部CTで確認すると、両側肺野に肺気腫像があった。20年前に禁煙はしているが、慢性閉塞性肺疾患(COPD)になっている。明らかな肺炎像はなかった。(背側に淡いすりガラス疑いがあるが、コロナの陰影ではなさそう)
入院後に測定すると、酸素飽和度は94%(室内気)だった。今回の影響というより、もともと酸素飽和度は正常域下限なのかもしれない。
血液検査は白血球11600・CRP13.3と上昇していた。コロナでこの値だったら、肺炎が進行しているはずだが、そうではない。
2日前からの咽頭痛は嚥下痛だった。飲み込むと痛いので食事摂取量が低下していた。コロナのオミクロン株は咽頭痛が特徴だが、普通は咽頭違和感・イガイガ程度でここまでひどくはない。
口腔内には問題ないが、危険な咽喉頭炎が心配になった。それでも息苦しくはなく、横臥もできる。喉頭炎で細菌感染だとするとインフルエンザ桿菌が多い。肺炎はなくても、細菌性気管支炎(あるいは軽度の気管支肺炎)の可能性もある。
コロナに対するレムデシビル点滴静注に加えて、抗菌薬(セフトリアキソン)も投与することにした。食欲もないので、500mlの点滴も追加した。
入院3日目の今日は解熱して、食欲も戻って来ていた。