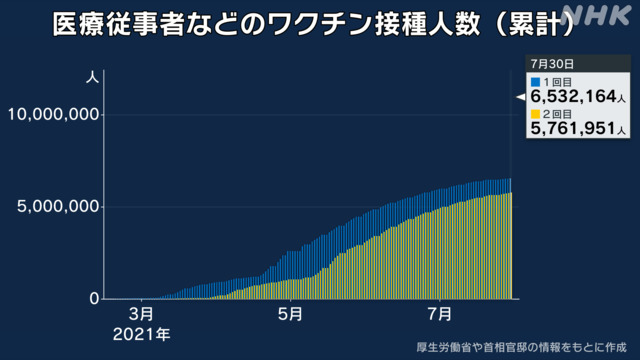
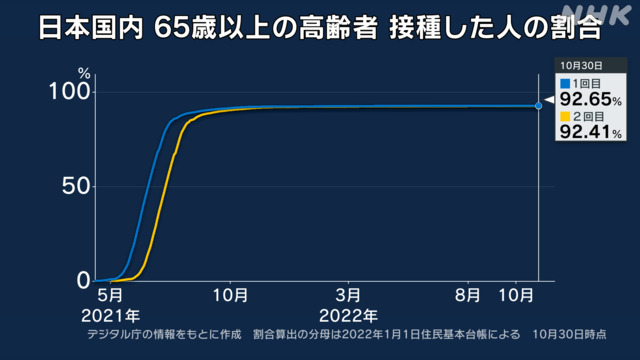
A. ワクチンを接種すると、発熱や接種した部分が腫れるなどといった副反応が起きることがあります。
感染症に詳しい国立三重病院の谷口清州臨床研究部長によりますと発熱や腫れなどのワクチンの副反応は、免疫を活性化させるという「主反応」が起きていることの裏返しで、免疫の機能が働いて効果が出ていることの現れだということです。
新型コロナウイルスでもこうした副反応が報告されているため、どのような症状が出るのか事前に知っておくことが大切です。
日本で最初に接種が始まったファイザー製のワクチンについてアメリカのCDC=疾病対策センターは、ワクチン接種後の副反応などを登録する「v-safe」のデータを分析した結果を報告しています。
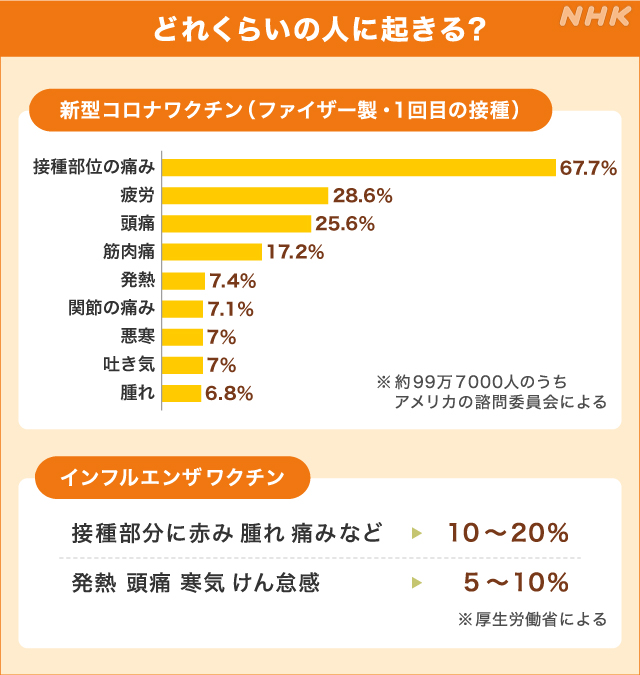
2021年1月27日に示された資料によりますと、この時点でファイザー製のワクチンを少なくとも1回以上接種された人が1215万人余りいて、このうち ▼接種した場所などに痛みを訴えた人が1回目の接種後には67.7%、2回目の接種後には74.8%、 ▼けん怠感を訴えた人が1回目の接種後は28.6%、2回目の接種後は50%、 ▼頭痛を訴えた人が1回目の接種後は25.6%、2回目の接種後は41.9%、 そして▼発熱を訴えた人が1回目の接種後は7.4%、2回目の接種後は25.2%などとなっています。
国内では、厚生労働省の研究班が新型コロナウイルスのワクチンの先行接種を受けた医療従事者に出た症状をまとめていて、厚生労働省の専門家部会で報告しています。
2021年4月9日の専門部会で示された報告では、2回の接種を終えた1万9000人あまりについて副反応を分析したところ、▼接種した場所に痛みが出た人は1回目の接種後は92.9%、2回目の接種後は92.4%で接種翌日に痛みを感じる人が多かったということです。
また、▼けん怠感があった人は、1回目の接種後は23.2%、2回目の接種後は69.3%、 ▼頭痛があった人は、1回目の接種後は21.2%、2回目の接種後は53.6%、 ▼37度5分以上の発熱があった人は、1回目の接種後は3.3%、2回目の接種後は38.1%でした。
接種した翌日に発熱するケースが多く、ほとんどの場合は、体温は次の日には下がるということです。
年代別に見ると、2回目の接種後に▼発熱があった人は20代の51%に対して、65歳以上が9.4%、 ▼けん怠感があった人は20代で76.8%だったのに対し65歳以上では38%と 若い世代で頻度が高い傾向が見られました。
さらに、重いアレルギー反応、アナフィラキシーについては、2021年4月4日までに79件が、国際的な指標での分析で アナフィラキシーに該当したということです。
接種は109万6698回行われて、1万3882回に1件の割合となりほぼ全員が軽快しているということです。
アメリカのCDCなどの論文によりますと、ファイザーのワクチンでアナフィラキシーが起きたのは994万回の接種が行われたうちで47件、頻度は100万回の接種につきおよそ4.7件で、このうちの76%が接種から15分以内に、89%が30分以内に起きていたということです。
アナフィラキシーが起きた人の77%は以前にアレルギー反応が出た経験があったということです。
インフルエンザのワクチンでもアナフィラキシーになることがありますが、頻度はおおむね100万人に1人程度だとされていて新型コロナウイルスのワクチンの方が多くなっています。
ワクチンの専門家によりますと、アナフィラキシーが起きた場合でもアドレナリンを注射するなどして適切に対応すれば、命に関わることはないということです。
厚生労働省の専門家部会は「ワクチンの安全性に重大な懸念は認められない」とする見解を示していて、高齢者についても接種後の症状を分析することにしています。
(2021年4月12日時点)
Q.ファイザーワクチン 12歳から15歳の効果と副反応は? A. ファイザー社製の新型コロナウイルスのワクチンは、現在、日本でも12歳以上が接種の対象となっています。
このワクチンの添付文書には、12歳から15歳までを対象とした臨床試験のデータが掲載されています。
それによりますと新型コロナウイルスに感染したことがない1983人のうち、ワクチンを接種した1005人では接種後に感染した人はいなかったのに対して、偽薬と呼ばれる偽のワクチンを投与した978人では16人で感染が確認されたということです。
このデータからは12歳から15歳までのワクチンの有効性は100%となります。
また、アメリカのCDC=疾病対策センターのウェブサイトにまとめられた臨床試験のデータによりますと、12歳から15歳のこのワクチンの副反応は、次のようになっています。
・注射した部分の痛みが1回目の接種後で86.2%、2回目の接種後で78.9% ・38度以上の発熱が1回目の接種後で10.1%、2回目の接種後で19.6% ・疲労感が1回目の接種後で60.1%、2回目の接種後で66.2% ・頭痛が1回目の接種後で55.3%、2回目の接種後で64.5%
一方で、強いアレルギー反応のアナフィラキシーは、この時点では報告がなかったということで、そのほかの深刻な副反応もみられていないということです。
ただ、発熱や頭痛などの比較的軽い副反応は高齢者に比べて若い世代のほうが強く出る傾向がみられ、例えば38度以上の発熱は、いずれも2回目の接種で、12歳から15歳まででは19.6%だったのに対して、18歳から55歳では15.8%、56歳以上では10.9%などとなっています。
また、日本小児科学会では2021年6月16日に子どもへのワクチン接種に対する考え方を公表しています。
この中では、健康な子どもへのワクチン接種について、感染対策で子どもの生活がさまざまな制限を受けていることや感染した場合まれに重症化することなどを挙げて接種する意義はあるとしました。
ただ、子どもは新型コロナウイルスに感染しても軽症が多いことなどから、ワクチンを接種する際には子ども本人と養育者がメリットとデメリットを十分に理解していることや、接種の前からあとまできめ細やかな対応を行うことが必要だとしています。
(2021年6月16日時点)
Q.ファイザーワクチンの副反応は? A. 予防接種の実施に関するアメリカの諮問委員会によりますとファイザーなどが開発した新型コロナウイルスのワクチンを接種したおよそ99万7000人のうち1回目の接種では▽接種部位の痛みを訴えた人が67.7%、▽疲労が28.6%、▽頭痛が25.6%、▽筋肉痛が17.2%、▽発熱が7.4%、▽関節の痛みが7.1%、▽悪寒と吐き気がそれぞれ7%、▽腫れが6.8%で報告されました。
また、重いアレルギー反応も報告されています。
接種が始まってから1月18日までにアメリカで行われた994万3247回の接種について調べた結果、50件で「アナフィラキシー」と呼ばれる重いアレルギー反応が確認されたということです。
20万回の接種につき1.0057件の割合で確認された計算になります。
▽症状が出た人の年齢は26歳から63歳で中央値は38.5歳、▽94%が女性でした。
また、▽74%が接種から15分以内に、▽90%が30分以内に症状が出たとしています。
80%は、過去に薬や食べ物などでアレルギー反応が出た経験があったということです。
(2021年2月16日時点)
Q.モデルナワクチンの副反応は? A. モデルナの新型コロナウイルスのワクチンについて、国の研究班が接種後の症状を分析したところ、接種から2日後にかけて痛みや発熱などを訴える人が目立ち、ピークは翌日だったということです。
厚生労働省の研究班は、モデルナのワクチンの1回目の接種を受けた自衛隊員1400人余りについて接種後の症状を分析しました。
それによりますと ▼症状で最も多かったのは「接種部位の痛み」で ▽接種の当日に確認された人が63%、 ▽翌日が86%、 ▽翌々日が68%でした。
また、 ▼「全身のけん怠感」は ▽接種の当日が13%、 ▽翌日が22%、 ▽翌々日が16%、
▼「頭痛」は ▽当日が7%、 ▽翌日が12%、 ▽翌々日が8%、
▼37度5分以上の「発熱」は ▽当日が1%、 ▽翌日が4%、 ▽翌々日が2%でした。
いずれも接種の翌日が最も多く、3日後には症状がおさまる傾向が見られたということです。
また、「全身のけん怠感」と、「頭痛」、「発熱」は、若い人のほうが発症する人が多く、20代が最多でした。
国の研究班の代表で、順天堂大学医学部の伊藤澄信客員教授は「ファイザーのワクチンと同様、若い世代ほど症状が出やすい傾向がある。2回目の接種後は1回目より症状が出る可能性があり、注視していきたい」としています。
(2021年6月25日時点)
Q.アナフィラキシーと呼ばれる激しいアレルギー反応が起きるケースは? A. 新型コロナウイルスのワクチンを接種したあとのアナフィラキシーは、すでに接種が始まっているアメリカなどで報告されています。
アメリカのCDC=疾病対策センターの報告によりますと、アナフィラキシーの症状が報告されたケースは、次のとおりです。
▼アメリカの製薬大手ファイザーなどが開発したワクチンでは、2020年12月23日までに1回目の接種を受けたおよそ190万人のうち21人。
▼アメリカの製薬会社モデルナのワクチンでは、2021年1月10日までに1回目の接種を受けたおよそ400万人のうち10人。
症状が出た人の中ではふだんから何らかのアレルギーがあった人が多く、経過が分かっている人は全員が回復したということです。
報告の中でCDCは、ワクチンでアナフィラキシーが起こることはまれだとした上で、「アナフィラキシーは命を脅かすおそれがあり、早急な治療が必要だ。ワクチンの接種会場には症状を緩和する薬剤、『エピネフリン』の投与ができるなど、必要な設備と訓練されたスタッフが必要だ。ワクチン接種を受けた人には、会場を離れたあとでも、アレルギー症状の兆しがあればすぐに医療ケアを受けるよう説明すべきだ」としています。
アナフィラキシーは重大な副反応ですが、エピネフリンを注射するなど、すぐに対応すれば命に関わることはないとされています。
厚生労働省はウェブサイトで、「接種後にもしアナフィラキシーが起きてもすぐに対応が可能なよう、予防接種の会場や医療機関では、医薬品などの準備をしています」と説明しています。
(2021年2月12日時点)
Q.“接種後に死亡”したケース 厚労省は因果関係を「評価できない」「評価中」としているがどういうこと? A. 新型コロナウイルスのワクチンを接種した後で、死亡したケースが報告されていますが、厚生労働省は因果関係については「評価できない」か「評価中」としています。どういうことなのでしょうか。
ワクチンを接種した後で体調不良などがあった場合には「副反応の疑い」として国に報告されます。
この中には、ワクチンを接種した人に出たあらゆる症状が含まれ、接種と関係があるか分からなかったり、すぐに判断できなかったりするケースも多くあります。
この「副反応の疑い」について厚生労働省はウェブサイトで「『接種後の死亡』と『接種を原因とする死亡』は全く意味が異なります。『接種後の死亡』にはワクチンとは無関係に発生するものを含むにも関わらず、誤って『接種を原因とする死亡』として、SNSやビラなどに記載されている例があります」と説明し、接種後に亡くなったケースについて接種が原因とする誤った情報が広がっているとして注意を呼びかけています。
また厚生労働省は「国内外で注意深く調査が行われていますが、ワクチン接種が原因で何らかの病気による死亡者が増えるという知見は得られていません」としています。
新型コロナウイルスのワクチンの効果や副反応などについての最新情報を提供するウェブサイト「CoV-Navi」を運営している木下喬弘医師は「いま日本で使われているワクチンについては、死亡の原因になるような病気の頻度が、自然に発生する頻度よりワクチンを打った後に多いのかどうかということが非常に精密なメカニズムで調べられている。現在のところ、心筋炎以外には、特定の病気が増えていることはなく、その心筋炎もコロナに感染して起きる心筋炎より軽く済んでいる」と話しています。
そのうえで「ワクチン接種のように普段の生活でなかなかないことのあとで起きたことはすぐに原因として結びつけてしまう心理が働く。ワクチン接種との因果関係についてどのように評価されたのかというところまでの情報をわかりやすく発信することも必要だ」と話しています。
(2021年7月2日時点)
Q.長い時間がたってから影響が出てくるのでは? A. 新型コロナウイルスのワクチンは1年に満たない非常に短い期間で開発されたこともあり「長い時間がたってから影響が出てくるのではないか」と心配する声があります。厚生労働省は、日本で使われている「mRNA」ワクチンについて、短期間で分解され、人の遺伝情報に組み込まれるものではないとしています。
これまでさまざまな感染症に対するワクチンの接種が行われてきましたが、アメリカのCDC=疾病対策センターは、これまで接種が行われてきたポリオやB型肝炎、風疹など現在承認されているさまざまなワクチンでは、副反応は接種してから1時間以内から長くても6週間以内に起きているとしています。
新型コロナウイルスワクチンの成分の「mRNA」について厚生労働省は、「mRNAを注射することでその情報が長期に残ったり、精子や卵子の遺伝情報に取り込まれることはないと考えられています」としていて、体の中に入ると数分から数日で分解され、人の遺伝情報、DNAに組み込まれるものではないと説明しています。
また、国際的な科学雑誌「ネイチャー」によりますと、mRNAワクチンが臨床試験で最初に人に投与されたのは15年前の2006年だということです。
国立国際医療研究センターの忽那賢志医師は、厚生労働省のウェブサイトで「mRNAワクチンは新しいプラットフォームのワクチンではありますが、インフルエンザウイルスなど他のウイルスのmRNAワクチンは何十年も前から研究されており、長期的な副反応は認められていません」と説明しています。
(2021年7月2日時点)
Q.「ワクチンを打つと不妊になる」「妊娠中にワクチンを打つと流産する」などの情報が出回っているが、本当なの? A. 新型コロナウイルスのワクチン接種が進められる中、「ワクチンを打つと不妊になる」「妊娠中にワクチンを打つと流産する」などといった、根拠のない情報がSNSなどで拡散されています。厚生労働省なども否定していて、専門家は「情報の出所を確認して、誤った情報に惑わされないでほしい」と呼びかけています。
●“ワクチンで流産”厚労省が否定 厚生労働省は2021年6月、新型コロナウイルスのワクチンに関する情報をまとめたウェブサイトに、「ご注意ください」として誤った情報への注意を促すメッセージを掲載しました。
この中では「ワクチン接種が原因で何らかの病気による死亡者が増えるという知見は得られていません」「接種を受けた方に流産は増えていません」としていて、厚生労働省はSNS上でデマを含む誤った情報が広がっていることを受けて文書を掲載したと説明しています。
●ワクチン接種、妊婦への影響は? 妊婦に対するワクチン接種の影響については、アメリカのCDC=疾病対策センターのグループが、2020年12月から2021年2月までにファイザーかモデルナのワクチン接種を受けた16歳から54歳までの妊婦、3万5691人で影響を調べた初期段階の研究結果を論文に発表しています。
それによりますと、流産や死産になった割合や生まれた赤ちゃんが早産や低体重だった割合は、ワクチン接種を受けた妊婦と新型コロナウイルスが感染拡大する以前の出産で報告されていた割合と差がありませんでした。
また、ワクチンを接種した妊婦で生まれたばかりの赤ちゃんの死亡は報告されていないとしています。
一方で、妊娠している女性が新型コロナウイルスに感染すると同世代の女性よりも重症化する割合が高いことが報告されていて、日本産科婦人科学会などは2021年6月、▼ワクチン接種によって母親や赤ちゃんに何らかの重篤な合併症が発生したとする報告はなく、▼希望する妊婦はワクチンを接種することができるとしたうえで、「ワクチン接種するメリットが、デメリットを上回ると考えられている」などとする声明を出しています。
●“ワクチンで不妊”も否定 また「ワクチンを接種すると妊娠できなくなる」という情報も出回っていて、新型コロナウイルスワクチンの効果や副反応などについて最新情報を提供するウェブサイト「CoV-Navi」を運営している木下喬弘医師は、根拠がなく、誤った情報だと指摘しています。
木下医師によりますと「胎盤の形成に関わるたんぱく質は、新型コロナウイルスの表面のたんぱく質と形が似ていて、ワクチンで作られた抗体によって攻撃される」という誤った情報がSNSで広まったのが元になっているということで、アメリカの新型コロナウイルスの研究者が検証したところ、胎盤の形成に関わるたんぱく質と新型コロナウイルスのたんぱく質は形がほとんど似ていなかったということです。
木下医師は「抗体は胎盤の形成に関わるたんぱく質を攻撃しないことがわかっている。自分だけでなく将来の子どもへの影響を心配する気持ちは非常によく分かるが、正しい情報を集めてもらいたい」と話しています。
●精子の減少も見られず さらに、ワクチンを接種した後で男性の精子の量にも変化はなかったとする研究も出されています。
アメリカのマイアミ大学が行った研究の論文によりますと、25歳から31歳の成人男性45人について、ファイザーのワクチンを接種する前と2回目の接種を受けてから2か月以上たったあとで精子の量や濃度、運動量を比較したところ、有意な減少は見られなかったとしています。
●誤った情報での判断避けて 根拠のない情報がSNSなどで広がっていることについて、木下医師は「あらゆるワクチンが開発されるたびに、『接種すると不妊になる』といった誤った情報が世界各国で流されてきた。ワクチンの成分と妊娠のメカニズムは結びつかない。誤った情報をもとに接種しない判断をすると、接種率が下がって感染がおさまりにくくなるだけでなく、本人や周りの人が感染して健康を害してしまうこともある。人の命が奪われることもあるので、厚生労働省などが出している情報を確認して判断してほしい」と話しています。
(2021年7月2日時点)
目次に戻る
Q.副反応 インフルエンザと比べると? A. 新型コロナウイルスのワクチンのうち、日本で最初に接種が始まったファイザー製のワクチンの場合、予防接種の実施に関するアメリカの諮問委員会によりますと、ワクチンを接種したおよそ99万7000人のうち、1回目の接種では ▽接種部位の痛みを訴えた人が67.7%、 ▽疲労が28.6%、 ▽頭痛が25.6%、 ▽筋肉痛が17.2%、 ▽発熱が7.4%、 ▽関節の痛みが7.1%、 ▽悪寒と吐き気がそれぞれ7%、 ▽腫れが6.8%で報告されました。
アメリカ・CDC=疾病対策センターによりますと、こうした症状は接種のあと1日から2日以内に起こることが多く、数日で消えることが多いということです。
こうした症状は、インフルエンザのワクチンで報告されている副反応とも共通しています。
厚生労働省によりますと、一般的なインフルエンザのワクチンを接種したあとに起こる副反応として、接種した部分に赤みやはれ、それに痛みなどの症状が10%から20%の人で出るということです。
このほか、発熱や頭痛、それに寒気やけん怠感の症状の出る人が5%から10%いるということです。
また、厚生労働省の専門部会の資料によりますと、2019年から2020年にかけてのシーズンに医療機関から報告されたインフルエンザのワクチンの副反応が疑われたケースで重篤だったのは93件で、このうち5人が死亡したということです。
激しいアレルギー 発生の頻度は? また、海外では、新型コロナウイルスのワクチンを接種したあとに「アナフィラキシー」と呼ばれる激しいアレルギーが起こったケースがあったと報告されています。
予防接種の実施に関するアメリカの諮問委員会の資料によりますと、アナフィラキシーが起こる頻度は100万回の接種につき5回だったということです。
インフルエンザのワクチンでもアナフィラキシーが報告されていますが、頻度はおおむね100万人に1人程度だとされていて、新型コロナウイルスのワクチンのほうが多くなっています。
ワクチンの専門家によりますと、アナフィラキシーが起きた場合でもアドレナリンを注射するなどして適切に対応すれば、命に関わることはないということです。
(2021年2月22日時点)
目次に戻る
Q.「筋肉注射」で接種を行うと、痛みが強いのでは? A. 新型コロナウイルスのワクチンは筋肉注射を行うように開発されているものが多く、痛みが強いのではないかという懸念も出されていますが、専門家は筋肉注射だからといって必ずしも痛みが強いわけではないと指摘しています。
筋肉注射は、皮下脂肪のさらに奥にある筋肉に打つ注射の方法で、注射針を上腕部に直角に刺して接種します。
国内ではインフルエンザなどの予防接種で皮膚と筋肉の間に打つ皮下注射が行われていますが、筋肉注射の方がワクチンの成分の吸収が早いと考えられています。
日本ワクチン学会の理事長で福岡看護大学の岡田賢司教授によりますと、海外では通常のワクチンでも筋肉注射が一般的だということです。
そして、筋肉注射であればすべて痛みが強いわけではなく、ワクチンに含まれる成分などによるほか、痛みの感じ方には個人差も大きいということです。
ただ、今回接種が予定されている新型コロナウイルスのワクチンについて海外からは痛みが強いという報告もあり、事前の説明や、接種時にうまく気を紛らわせるなど、工夫が必要だとしています。
(2021年2月12日時点)
Q.接種したら、すぐに帰宅してもいい? A. アメリカの製薬大手ファイザーなどが開発した新型コロナウイルスのワクチンについて、厚生労働省は、海外で接種を受けた人でまれに重いアレルギー反応が報告されていることから、接種のあと少なくとも15分間は経過を観察するよう自治体に求めることにしています。
厚生労働省によりますと、ファイザーのワクチンについて、アメリカでは2021年1月18日の時点で、20万回の接種につき1件の割合で、接種をした人に「アナフィラキシー」と呼ばれる重いアレルギー反応が出たことが報告されています。
このうち90%は、接種から30分以内に発生していたということです。
これを受けて厚生労働省は、接種を行う自治体に対し、過去に重いアレルギー反応があった人については接種後、30分間経過を観察するよう求めることを決めました。
そのほかの人も、少なくとも15分間は経過を観察し、症状が出た場合は直ちに救急処置を行うとしています。
(2021年2月15日時点)
Q.ワクチンから感染することはある? A. 日本国内で接種の準備が進められている新型コロナウイルスのワクチンは遺伝子ワクチンと呼ばれるタイプで、ワクチンから新型コロナウイルスに感染することはありません。
このワクチンはウイルスそのものは使わず、人の体内でウイルスのたんぱく質を作るために設計図に当たる「mRNA」と呼ばれる遺伝情報が含まれた物質を投与します。
mRNAは、不安定で分解しやすい物質で、たんぱく質が作られた後は分解されてしまい体内に残ることはないほか、遺伝子には入り込まないため、安全性が高いとされています。
ワクチンによって感染してしまうケースはポリオなど、毒性を弱めたウイルスを使った「生ワクチン」などではまれにありますが、現在、使われている新型コロナウイルスのワクチンには「生ワクチン」はなく、ワクチンから感染することはありません。
(2021年2月15日時点)
目次に戻る
Q.接種前後の体調や行動は? A. ワクチンの接種に際して、体調がすぐれない場合などには控えるようすすめられることがあります。
厚生労働省は▼37.5度以上など明らかに発熱している人や体調が悪い場合などは接種を控え、▼持病のある人や治療中の人は接種前の診察の際に医師に相談するよう呼びかけています。
そして、接種を受けたあとは、アレルギーが出ないか確認するため15分以上施設で待ち、体調に異常があった場合は医師に連絡するよう呼びかけています。
その後、接種した当日は、入浴は問題ないということですが、注射した部分をこすらないようにして、激しい運動を控えることが必要です。
ワクチンに詳しい北里大学の中山哲夫 特任教授によりますと入浴や日常生活の範囲内での深酒にならない程度の飲酒は問題がないとしています。
一方、接種に際しては接種することへの不安が引き金になってめまいや過呼吸などの症状が出ることがあるほか、集団接種を行う際にはまわりの人にも不安が広がるおそれもあります。
政府の分科会メンバーで川崎市健康安全研究所の岡部信彦 所長は、不安を感じたときに相談できる体制を作っておく必要性を指摘しています。
(2021年2月16日時点)
目次に戻る
Q.アストラゼネカワクチンと血栓の関係は? A. アストラゼネカのワクチンは、「ウイルスベクターワクチン」と呼ばれるタイプで、新型コロナウイルスのたんぱく質を作る遺伝子を無害な別のウイルスに組み込み、そのウイルスごと投与します。
このワクチンで、接種したあと血栓ができたケースが報告されていて、2021年4月7日に公表されたEMAの調査結果では「血栓は非常にまれな副反応としてリストに加えられるべきだ」として、ワクチンと血栓の間に関連性がありうるという認識が示されました。
それによりますと、血栓は60歳未満の女性で接種から2週間以内の報告されるケースが多く、脳や腹部の静脈などで起き、血小板の減少を伴うこともあるなどとしています。
イギリスの規制当局は、5月12日までにイギリス国内でこのワクチンを1回接種した人が2390万人、2回接種した人は900万人いてこのうち、血小板の減少を伴う血栓症になったのが309人、そして56人が死亡したと報告しています。
血栓が起きる頻度は接種100万回あたり、12.3回だとしています。
このワクチンの海外での添付文書には、接種後に血小板の減少を伴う血栓が極めてまれに確認されていて、死亡例もあることが記載されています。
血栓が起きる割合は高齢者よりも若い世代で高いとされ、イギリス政府の諮問委員会は予防的な措置として40歳未満には別のワクチンの接種を勧めるとしていて、ほかにも年齢制限を設けた国や接種を中止した国も出ています。
血栓ができる原因は特定されていませんが、各国の研究グループから血を固める「血小板」の働きを高める抗体が増えていることが報告されていて、血を固まりにくくするヘパリンという薬を投与したあとに、血小板が減り、逆に血栓ができてしまう「ヘパリン起因性血小板減少症」と似ていると指摘されています。
WHO=世界保健機関は2021年4月16日の声明で、感染が続く国ではワクチンを接種するメリットはリスクをはるかに上回るとした上で、各国は感染状況やほかのワクチンを入手できるかといった事情を考慮して判断すべきだとしています。
(2021年5月21日時点)