●国立がん研究センター の Webページから
● 2013/03/19 10年間で脳卒中を発症する確率について -リスク因子による個人の脳卒中発症の予測システム-
JPHC研究からの論文発表のお知らせ
多目的コホート(JPHC)研究から、10年間で脳卒中を発症する確率について検討し、リスク因子による個人の脳卒中発症の予測-システムを開発した研究の結果が発表されました。
7つのリスク因子を用いた10年間の脳卒中発症確率の予測モデルを作成
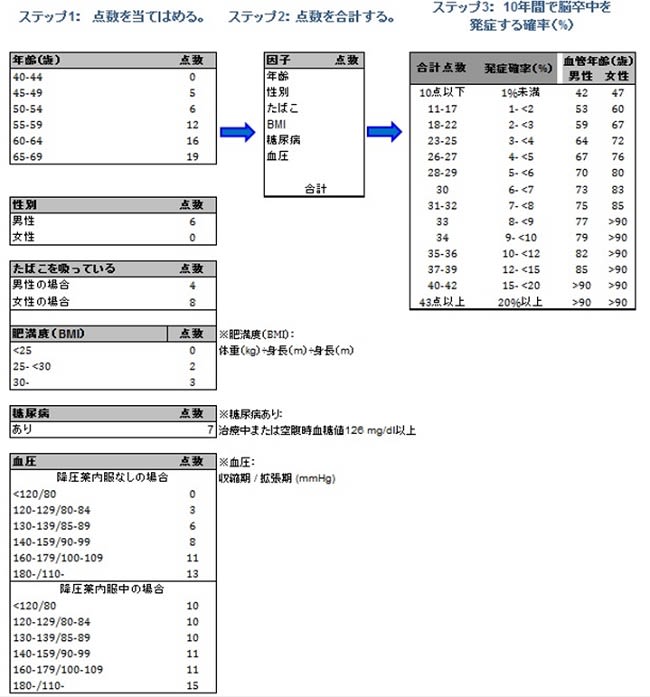
今回の研究では、まず、多目的コホート研究のアンケートや健診データにある項目の中から、脳卒中発症確率を予測するためには、喫煙、肥満度、血圧、降圧薬内服および糖尿病の有無、年齢、性別の7つのリスク因子で必要十分であることを統計学的に明らかにし、それらを使ってモデル(予測式)を作りました。このシステムでは、リスク因子ごとに、その有無や程度によって定められた点数を与え、合計点数から将来の発症確率を判定します(概要版図1参照)。
10年間の発症確率が5%に達するのは、リスク因子のない理想的な男性では69歳ですが、高血圧(降圧薬内服なしで収縮期 140-159 / 拡張期 90-99 mmHg)のある男性では58歳、高血圧と糖尿病のある男性では50歳と、約10-20歳の差がみられました。この研究では、発症確率だけでなく「血管年齢」も同時に推定し、リスク要因があることによって血管が加齢している状態をわかりやすく示すことで、健康指導に活用しやすくしました(概要版図2参照)。
さらに、今回の研究では、あるリスク因子を完全になくすことができた時に、防ぐことが可能となる脳卒中発症者の割合(寄与危険割合)を推定しました。
その結果は、高血圧が35%、次いで喫煙が15%でした。このことから、日本人における脳卒中予防においては、特に高血圧と喫煙に対する対策がより重要であると言えます(概要版図3参照)。
なお、降圧薬内服者では良好な血圧値であっても高い点数が与えられますが、このことは、この研究において降圧薬がより重症あるいは長期間の高血圧者で処方されていることを反映しているものと考えられ、降圧薬の効果を否定するものではありません。降圧薬が脳卒中発症確率を低下させることは最も信頼性の高い無作為化比較試験によって証明されています。
この予測モデルを用いて健診成績や生活習慣を総合的に評価することで、生活習慣を見直し、健診成績を改善していくきっかけにしていただきたいと考えています。
詳しくは、ホームページに掲載された概要版をご覧ください。
↓
● 10年間で脳卒中を発症する確率について -リスク因子による個人の脳卒中発症の予測システム
―多目的コホート研究(JPHC研究)からの成果報告―
私たちは、いろいろな生活習慣と、がん・脳卒中・虚血性心疾患・糖尿病などの病気との関係を明らかにし、日本人の生活習慣病予防に役立てるための研究を行っています。
平成5年に茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古(以上コホートII)の5保健所(呼称は平成25年現在)管内にお住まいだった、40~69才の約6万人の方にアンケート調査への回答をお願いしました。
そのうち、必要な情報があり、血液を提供頂いた約15,672人について、その後平均で約14年の追跡期間中に790人の脳卒中発症を確認しました。その調査結果に基づいて、10年間の脳卒中の発症確率を予測するモデルを作成し、専門誌に論文発表しましたのでご紹介します(Stroke 2013年2月28日WEB先行公開)。
予測モデルの作成について
脳卒中の原因には、高血圧、糖尿病、喫煙などがあることがこれまでの疫学研究の結果から分かっていますが、こうしたリスク因子の組み合わせから、その人が将来脳卒中をどのくらいの確率で発症するかについては、まだ十分調べられていませんでした。
そこで、多目的コホート研究のアンケートや健診データにある項目の中から、脳卒中発症確率を予測するためには、喫煙、肥満度、血圧、降圧薬内服および糖尿病の有無、年齢、性別の7つの因子で必要十分であることを統計学的に明らかにし、それらを使って予測モデル(予測式)を作りました。
これらの因子のうち、年齢に次いで影響(点数)が大きかったのが血圧です。しかし、降圧薬内服の有無によって同じ血圧値でも点数は異なりました。
また、降圧薬を内服している場合、ベースライン時の血圧値が良好にコントロールされていても高い点数が与えられるという結果となりました。このことは、降圧薬の効果を否定するものではありません。
なぜならば降圧薬が脳卒中発症確率を低下させることは最も信頼性の高い無作為化比較試験によって証明されているからです。今回の観察結果は、降圧薬がより重症あるいは長期間の高血圧者で処方されていることを反映しているものと考えられます。したがって、本研究で作成した予測モデルを降圧薬内服中の方に適用する場合には、研究の限界を踏まえた慎重な対応が必要です。今後は、無作為化比較試験の結果を統合するような予測モデルの作成が望まれます。
発症確率の算出の流れ
このモデル予測のシステムでは、図1のように、リスク因子ごとに、その有無や程度によって定められた点数を与え、合計点数から将来の発症確率を判定します。この研究では、実際の追跡結果からリスク因子ごとの点数を決定しています。
たとえば、58歳の喫煙男性でBMIが26 kg/m2(身長:1.7メートル、体重:75 kg)、降圧薬内服なしで血圧が145/89、糖尿病ありの方は12+6+4+2+8+7=39点ですので、10年間の発症確率は12%以上15%未満と推定されます。この確率に、リスク因子が全くない男性が達するのは85歳の時です。これを、右の列に血管年齢として示しました。
(写真をクリックすると拡大。写真右下あたりのクリックでさらに拡大)
血管年齢の算出について
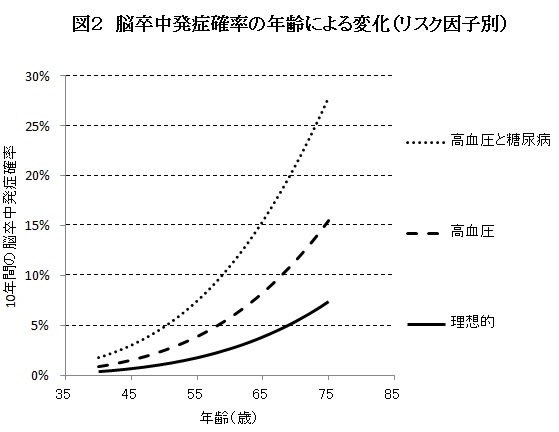
図2は、リスク因子のない理想的な男性(実線)、高血圧(降圧薬内服なしで140-159/90-99)のある男性(破線)、高血圧と糖尿病のある男性(点線)それぞれの、10年間の脳卒中発症確率の加齢による変化を表したものです。たとえば、リスク因子のない理想的な男性が69歳になった時の10年間の脳卒中発症確率は5%です。そこで「脳卒中の発症確率が5%の時に血管年齢が69歳である」のように決めます。高血圧のある男性は58歳の時に10年間の脳卒中発症確率が5%となることが図からわかります。
したがって、この男性の血管年齢は69歳で、高血圧によって実際の年齢より10歳以上も高いことがわかります。同様に、高血圧と糖尿病のある50歳の男性の血管年齢は69歳で、実際の年齢より約20歳も高いことがわかります。
発症確率では、どんなに健診成績が悪くても、若年者の場合には低く見積もられてしまうために、行動変容に結び付きにくいという問題点があります。そこで、この研究では「血管年齢」も同時に推定し、血管が加齢している事実をわかりやすく示すことで、健康指導に活用しやすくしました。
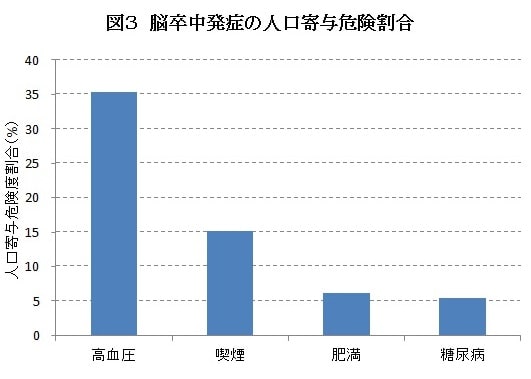
人口寄与危険度割合
人口寄与危険度割合とは、あるリスク因子を完全になくすことができた時に、防ぐことが可能となる脳卒中発症者の割合のことで、リスク因子ごとに推定します。どのリスク因子への対策をより重点的に行うと、脳卒中発症者数をより減らせるかという指標であるため、公衆衛生学的な施策立案において有用となります。本研究では、リスクスコアだけでなく、多変量解析結果に基づいた人口寄与危険度割合も推定しました(図3)。その結果、高血圧が35%と3分の1以上を占め、次いで喫煙が15%でした。このことから、日本人における脳卒中予防においては、第一に高血圧、次いで喫煙対策がより重要であると言えます。
今回の研究について
今回の研究では、多目的コホートという日本人集団においてアンケート調査や健診成績を総合的に評価し、向こう10年という近い将来の脳卒中発症確率を推定することが可能なリスクモデルを開発し、その妥当性を同じ集団のサブグループで評価しました。
しかし、その結果はあくまで約20年前に結成されたJPHC対象者の観察結果を統計的な計算式に基づいて、10年間の発症確率という形で表現したものに過ぎず、他の集団にこの予測モデルや血管年齢がどのくらい正確に当てはめることができるのかは確認できていません。
このような限界はありますが、予測モデルを用いれば、健診成績や生活習慣を総合的に評価することが可能です。生活習慣を見直し、健診成績を改善していくきっかけにしていただきたいと考えています。
|
