テレビでよく流れる、諸外国の都市で「街を消毒剤散布している図」。
以前からずっと疑問に思ってきました。
感染症対策は、
・強毒性病原体を扱う実験室
・感染症患者を診療する病院
のしていることが正しい、というか科学的根拠(エビデンス)のある方法です。
しかし、病院内に消毒剤を散布する姿を見たことありません。
物品や汚染させた医療器機などは、消毒剤をしみこませた布で清拭することはありますが。
消毒薬が効果を発揮するためには「濃度」と「消毒時間」が必要です。
空間散布では、この両者とも確保できませんから、有効と評価されるはずがないのです。
こちらの記事を読むと、やはり私の理解は間違っていないことがわかりました。
■ 新型コロナに消毒剤の空間散布はNG
PANDAID(Forbes JAPAN、2020.10.28)より抜粋(下線は私が引きました)
・・・テレビでは白い防護服を着た作業員が消毒薬を散布する映像が使われることもあり、散布があたかも効果的であるかのようなイメージを与えていますが、実際には病院ですら消毒液を撒くようなことはしていないのです。病院では、人が頻繁に触るところを、一日に1~2回程度、界面活性剤あるいはアルコールをしみこませたクロスで拭くだけです。
・・・新型コロナ対策としては、消毒薬の噴霧は必要ないと考えられます。吸入などによる人体への毒性が懸念されますし、そもそも消毒効果が得られにくい方法です。消毒に関しては、人がよく触る部分を界面活性剤かアルコールで1日1回程度拭いておけば十分です。感染者が少ない地域では環境の消毒は必要ないかもしれません。また壁や天井、床などを拭く必要はありません。
・・・アルコール(濃度60%以上)と界面活性剤は細菌や新型コロナウイルスのようにエンベロープがあるウイルスには有効です。次亜塩素酸ナトリウム(0.02~0.05%)はウイルス全般に有効です。・・・最近話題になっている次亜塩素酸水について言えば、精製してすぐに接触する面をひたすようにして使用するなら消毒効果が期待できます。しかし、時間の経過や有機物の存在で不活化されてしまうこともあり、使いづらいところがあります。
・・・陽性患者が発生した飲食店などから消毒作業のご相談を受ける場合など、「消毒証明書」の発行をお求めになられる方がかなりいらっしゃいます。そのような場合、証明はできかねるということを丁寧にお伝えし、ご理解を頂く努力をしているという状況なのですが。・・・仮に消毒作業をしたとしても、どなたかがマスク無しでくしゃみや咳をした瞬間、もしくは飛沫のついた手でどこかを触った瞬間に、またもや感染リスクは発生してしまいます。ですので、消毒作業を行なった後に「証明書」の発行などを行ったとしても、あまり意味がないと考えています。
・・・ウイルスを環境から完全に消滅させたという証拠は出せないですよね。また時々「感染者が発生した事務所や店舗を消毒のために数日閉めた」という報道を耳にしますが、消毒に不必要に長い時間をかける必要性はないと思います。実際には、人が頻繁に触れるような感染リスクの高い環境表面を消毒すればよいだけですので。
・・・ウイルスを環境から完全に消滅させたという証拠は出せないですよね。また時々「感染者が発生した事務所や店舗を消毒のために数日閉めた」という報道を耳にしますが、消毒に不必要に長い時間をかける必要性はないと思います。実際には、人が頻繁に触れるような感染リスクの高い環境表面を消毒すればよいだけですので。
・・・医療機関では、新型コロナウイルス感染症の診察を行ったあとでも、患者さんや医療従事者が触れた場所を前述の消毒薬で拭いているだけで、その所要時間は数分です。当然、ウイルスが床にいることもありますが、しかし、床の上を転がったり、床を手で触った後に顔に触れたりしない限り、床の上のウイルスが問題になることはありません。
・・・新型コロナウイルスは特定の感染経路からしか感染しません。環境表面からノミのように人間に飛び移ってくるわけではないのです。従って、感染者が利用した環境において、消毒を要するのは人が頻繁に触れる場所であり、そこをきちんと押さえていれば、接触感染するリスクは極めて低くなると考えてよいでしょう。
・・・冒頭で話題となった消毒薬の散布などは、人体への毒性もあることですし、効果も不確実です。
こちらも参考になります;
■ 「消毒剤噴霧」「空間除菌」の効果は証明されておらず、人体に有害な可能性あり
忽那賢志 | 感染症専門医
こちらの本でも「病院で医師が採用していない感染対策はエビデンスがないのでお勧めできない」と断言しています。
■ 感染症専門医が普段やっている 感染症自衛マニュアル
佐藤昭裕著(SBクリエイティブ、2020年発行)
具体的には、テレビで毎日のようにやっている「免疫力を上げる食事や生活習慣」はエビデンスがなく、正式に採用している病院は皆無なのでお勧めできない、というスタンスです。
■ 風邪をひきやすい人に朗報!免疫力を自分で高める近道とは?
これらのことを考えると、一般市民のみならず、医療関係者も不安に煽られてエビデンスがない感染対策に手を染めていることに気づきます。
開業クリニックでクラスターが発生すると、ダスキンなどの消毒専門業者に依頼して消毒してもらうそうです。
でも一方で、新型コロナウイルスは物品の表面に付着しても自然に感染力がなくなる事実があります。
■ 新型コロナ感染症:ウイルスはどれくらい長く物質上にいるのか
石田雅彦 | ライター、編集者

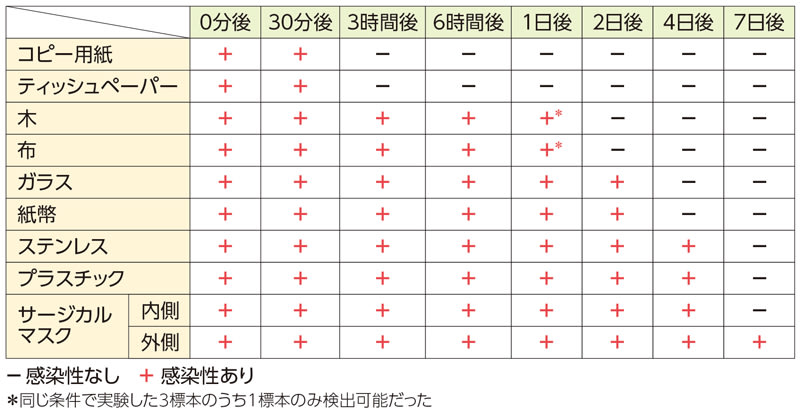
下記記事によると、最長は「サージカルマスクで7日間」という報告がありますから、1週間閉院すれば、消毒せずとも自然に新型コロナウイルスは居なくなるはずなんですが・・・。
■ 新型コロナ、サージカルマスクの表面で7日間感染力を示す
一般的な消毒方法はいずれも有効、香港大学の研究