私が小児科勤務医をしていた20年前、
冬になると病棟に「ロタ部屋」と「RS部屋」ができるのが年中行事でした。
ご存知のように、
ロタウイルスは嘔吐下痢(急性胃腸炎)で脱水になり入院、
RSウイルスは赤ちゃんがゼーゼー(気管支炎)して呼吸困難になり入院、
する感染症です。
しかし特効薬はなく、対症療法で回復を待つしかありませんでした。
その後、ロタウイルスワクチンが開発され、
ロタ胃腸炎が激減し、入院する赤ちゃんも激減、
外来でも点滴する患者さんも減りました。
ロタ胃腸炎の予防に成功したのです。
ワクチンの威力ってすごい!と実感。
そして残された問題はRSウイルス。
近年ようやく、RSウイルスに対抗できる体制が整いつつあります。
それを解説した記事を紹介します。
従来からハイリスク児(RSウイルス感染で重症化しやすい背景のある赤ちゃん)にはシナジス®という予防薬がありました。
ただ、一般の健康乳児には適応がなく、
しかし、一般乳児も入院例が後を絶たないというジレンマがありました。
そして2024年、一般乳児をターゲットとした予防薬が2つ認可・発売されました。
抗体製剤のベイフォータス(ニルセビマブ)と母子免疫ワクチンのアブリスボ(組換えRSウイルスワクチン)です。
ベイフォータスは非常に高価な薬剤なので一般使用には向きません。
現実的にはアブリスボの使用を検討することになりそうです。
現時点でのラインナップから考えられる方針は、
「基礎疾患のない正期産児のためのアブリスボ、
ハイリスク児のためのシナジスとベイフォータス」
と考えられます。
■ 登場相次ぐRSウイルス感染症の予防戦略、専門家に聞く位置付け
(2024/07/09:日経メディカル)より一部抜粋(下線は私が引きました);
RSウイルス(RSV)感染症の予防戦略が、母子免疫ワクチン、新生児および乳児に対する抗体製剤、高齢者向けワクチン──と次々登場している。・・・
2024年に入り、RSV感染症に対するワクチンや抗体製剤が相次いで発売された(表1)。これら以外にも、小児を対象とした経鼻ワクチンや、小児、妊婦を含む成人に対するmRNAワクチン、小児への新たな抗体製剤などの開発が進んでいる。現在60歳以上を対象としているアレックスビーは50~59歳への対象拡大について承認申請を行っているほか、60歳以上に対するmRNAワクチンも製造販売承認申請がなされている。
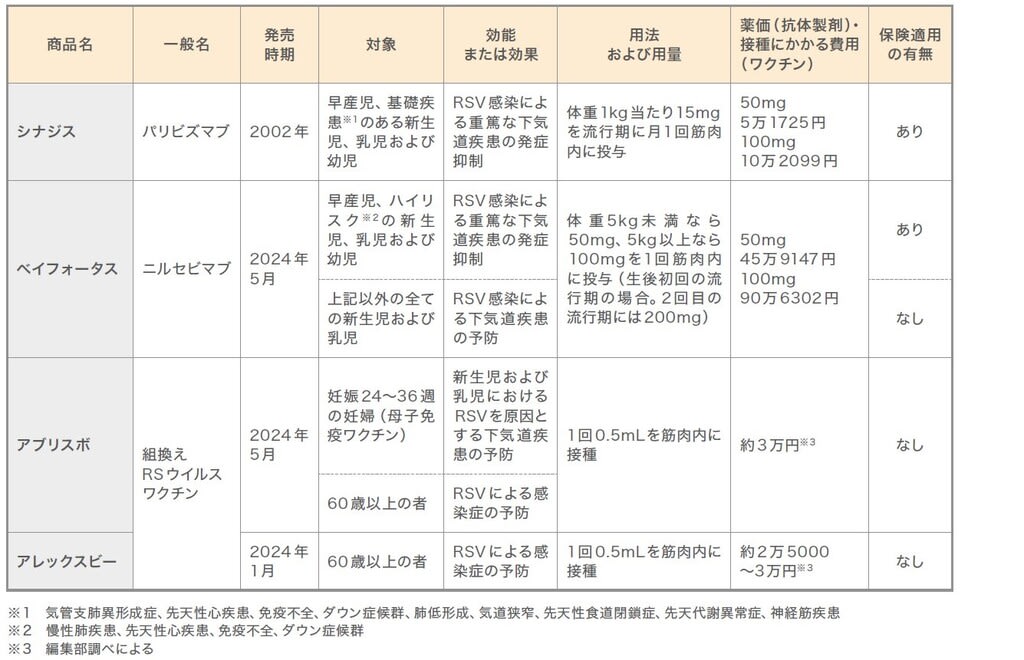
表1 RSV感染症に対するワクチン・抗体製剤(2024年7月時点)
乳児の細気管支炎や肺炎の主要原因の一つであるRSVには、ほぼ全ての乳幼児が2歳までに感染するといわれる。かぜ症状のみで回復することも多いが、一部の患児では重症化して入院や人工呼吸管理を要するケースもある。
そうしたRSV感染による重篤な下気道疾患の発症抑制に用いられてきたのが、抗体製剤のシナジス(一般名パリビズマブ)だ。2002年の登場時には対象が早産児と気管支肺異形成症の児に限られていたが、現在では先天性心疾患や免疫不全などを有するハイリスク児に適応を拡大している。
そうしたRSV感染による重篤な下気道疾患の発症抑制に用いられてきたのが、抗体製剤のシナジス(一般名パリビズマブ)だ。2002年の登場時には対象が早産児と気管支肺異形成症の児に限られていたが、現在では先天性心疾患や免疫不全などを有するハイリスク児に適応を拡大している。
▶ 母子免疫ワクチンの登場で健康な子も守れるように
シナジスによってハイリスク児が守られるようになった結果、課題となっているのが「基礎疾患のない正期産児の入院をどう防ぐか」だ。2018年に東京周辺の12医療機関でRSV感染症のために入院した3歳未満の患児900人のうち、878人(97.6%)がシナジスの適応がない児だったという報告もある(Seimiya A,et al. Pediatr Int.2021;63[2]:219-21.)。
こうした基礎疾患のない正期産児におけるRSV感染症予防の選択肢として2024年5月に登場したのが、抗体製剤のベイフォータス(ニルセビマブ)と母子免疫ワクチンのアブリスボ(組換えRSウイルスワクチン)だ。この2つのうち、費用面や現在の医療制度を考えると「今の日本で、健康な新生児や乳児を守る手段はアブリスボが選択肢になるだろう」と、日本大学医学部小児科学系小児科学分野主任教授の森岡一朗氏は語る。
こうした基礎疾患のない正期産児におけるRSV感染症予防の選択肢として2024年5月に登場したのが、抗体製剤のベイフォータス(ニルセビマブ)と母子免疫ワクチンのアブリスボ(組換えRSウイルスワクチン)だ。この2つのうち、費用面や現在の医療制度を考えると「今の日本で、健康な新生児や乳児を守る手段はアブリスボが選択肢になるだろう」と、日本大学医学部小児科学系小児科学分野主任教授の森岡一朗氏は語る。
ベイフォータスの薬価は、体重5kg未満の新生児および乳児の1回投与用量である50mgで約46万円と高価であり、早産児やハイリスク児への投与は保険が適用されるものの、基礎疾患のない児に対する予防のための投与は全額自己負担となるためだ。
アブリスボも接種にかかる費用は全額自己負担だが、約3万円とベイフォータスに比べると15分の1ほどになる。とはいえ、アブリスボの接種が広がるには時間がかかると森岡氏はみる。妊娠中のワクチン接種に抵抗感のある妊婦も少なくない上、母体自身の感染や重症化を抑制することが分かっているインフルエンザワクチンや新型コロナワクチンとは異なり、アブリスボの接種は、将来生まれてくる子どもへの予防効果を目的としたものになる。
「母子免疫ワクチンの接種に当たっては、抗体移行の媒体となる母体の安全が担保されないといけない」と森岡氏。アブリスボの第3相試験では副反応として注射部位疼痛(40.6%)、頭痛(31.0%)、筋肉痛(26.5%)などが接種した母親に出現し、大部分は軽度から中等度で、発現から2~3日で消失したと報告されているが、同氏は今後、日本や海外のリアルワールドでのデータ収集を行い、効果と安全性のさらなる検証も重要になるとの考えだ。
アブリスボも接種にかかる費用は全額自己負担だが、約3万円とベイフォータスに比べると15分の1ほどになる。とはいえ、アブリスボの接種が広がるには時間がかかると森岡氏はみる。妊娠中のワクチン接種に抵抗感のある妊婦も少なくない上、母体自身の感染や重症化を抑制することが分かっているインフルエンザワクチンや新型コロナワクチンとは異なり、アブリスボの接種は、将来生まれてくる子どもへの予防効果を目的としたものになる。
「母子免疫ワクチンの接種に当たっては、抗体移行の媒体となる母体の安全が担保されないといけない」と森岡氏。アブリスボの第3相試験では副反応として注射部位疼痛(40.6%)、頭痛(31.0%)、筋肉痛(26.5%)などが接種した母親に出現し、大部分は軽度から中等度で、発現から2~3日で消失したと報告されているが、同氏は今後、日本や海外のリアルワールドでのデータ収集を行い、効果と安全性のさらなる検証も重要になるとの考えだ。
▶ 適応や投与タイミングが異なる2つの抗体製剤は「共存」
「『基礎疾患のない正期産児のためのアブリスボ、ハイリスク児のためのシナジスとベイフォータス』と考えるべき」と話す、日本大の森岡一朗氏。
では、ベイフォータスの立ち位置はどうなるのか。森岡氏は「ハイリスク児への選択肢として、ベイフォータスはシナジスと共存していくだろう」と語る。RSVの流行期に毎月投与する必要があるシナジスに対し、ベイフォータスは1回の投与で済むというメリットがある。一方、2024年7月時点で肺低形成、気道狭窄、先天性食道閉鎖症、先天代謝異常症、神経筋疾患を有する新生児、乳児および幼児を対象としているのはシナジスだけだ。加えて、基礎疾患のない在胎期間28週以下の超早産児において、ベイフォータスは生後初回の流行期しか適応がなく、生後2シーズン目の選択肢はシナジスのみとなる。
選択肢が増えた結果、「生後初回の流行期にはベイフォータスを1回投与し、2シーズン目にはシナジスを毎月投与する」といった組み合わせも可能となり、複雑になっていることも事実だ。
選択肢が増えた結果、「生後初回の流行期にはベイフォータスを1回投与し、2シーズン目にはシナジスを毎月投与する」といった組み合わせも可能となり、複雑になっていることも事実だ。
こうした状況を受け、日本小児科学会は「日本におけるニルセビマブの使用に関するコンセンサスガイドライン」や「日本におけるニルセビマブの使用に関するコンセンサスガイドラインQ&A」を公開。シナジスやアブリスボとの使い分けについて解説している。「現場の医師からの問い合わせも多いが、現状の日本では、『基礎疾患のない正期産児のためのアブリスボ、ハイリスク児のためのシナジスとベイフォータス』と考えるべき。学会などによる情報も参考にしてほしい」(森岡氏)。
なお、RSVは従来、冬に小児感染者のピークが訪れていたが、この10年ほどは徐々に流行期が早まり、最近は夏にも流行のピークが訪れるなど、流行シーズンが読めない感染症となっている。流行の直前に投与することが求められるシナジスとベイフォータスの投与タイミングが取りにくくなっており、上記のコンセンサスガイドラインおよび「日本におけるパリビズマブの使用に関するコンセンサスガイドライン」には、「各都道府県内で周産期医療やパリビズマブ/ニルセビマブ投与に関わる小児科医などが中心となって審議し、投与開始月と投与終了月の検討を行うことが望ましい」と記載している。
なお、RSVは従来、冬に小児感染者のピークが訪れていたが、この10年ほどは徐々に流行期が早まり、最近は夏にも流行のピークが訪れるなど、流行シーズンが読めない感染症となっている。流行の直前に投与することが求められるシナジスとベイフォータスの投与タイミングが取りにくくなっており、上記のコンセンサスガイドラインおよび「日本におけるパリビズマブの使用に関するコンセンサスガイドライン」には、「各都道府県内で周産期医療やパリビズマブ/ニルセビマブ投与に関わる小児科医などが中心となって審議し、投与開始月と投与終了月の検討を行うことが望ましい」と記載している。
さらに、使用回数や組み合わせなどに応じてレセプトが査定を受けるかどうかのローカルルールも異なる可能性があるため、「社会保険診療報酬支払基金、国民健康保険連合会の審査員などとの情報共有が有益である」ともしている。
▶ 疾病負荷のデータが待たれる、高齢者のRSV感染症
子どもの病気と見なされることの多いRSV感染症だが、高齢者を対象とするワクチンも立て続けに2種類登場した。国内初のRSVワクチンとなったアレックスビー(2024年1月発売)と、先述の通り母子免疫ワクチンでもあるアブリスボ(2024年5月発売)だ。
高齢者のRSV感染症に関して、医師からよく聞かれるのが、「そもそも疾病負荷はどれほどなのか」という声だ。2019年の流行期に国内の65歳以上の高齢者1000人を対象とした研究では、24人(2.4%)がRSVによる急性呼吸器疾患を、8人(0.8%)が下気道疾患を発症し、1人が入院した(Kurai D,et al. Influenza Other Respir Viruses.2022;16[2]:298-307.)。同研究を取りまとめた杏林大学医学部臨床感染症学教室臨床教授の倉井大輔氏は、「日本での成人や高齢者におけるRSV感染症の疾病負荷に関するデータは極めて限られており、予防のメリットを定量化する上でも今後集めていく必要がある」と語る。
2024年4月には2700~5400人の組み入れを予定している長崎での疫学研究「Nagasaki ROAD study」が開始しているほか、日本感染症学会ではRSV感染症診療の手引き作成委員会が発足。国外の情報も含め、現時点でのデータを取りまとめて提示する予定だという。
高齢者のRSV感染症に関して、医師からよく聞かれるのが、「そもそも疾病負荷はどれほどなのか」という声だ。2019年の流行期に国内の65歳以上の高齢者1000人を対象とした研究では、24人(2.4%)がRSVによる急性呼吸器疾患を、8人(0.8%)が下気道疾患を発症し、1人が入院した(Kurai D,et al. Influenza Other Respir Viruses.2022;16[2]:298-307.)。同研究を取りまとめた杏林大学医学部臨床感染症学教室臨床教授の倉井大輔氏は、「日本での成人や高齢者におけるRSV感染症の疾病負荷に関するデータは極めて限られており、予防のメリットを定量化する上でも今後集めていく必要がある」と語る。
2024年4月には2700~5400人の組み入れを予定している長崎での疫学研究「Nagasaki ROAD study」が開始しているほか、日本感染症学会ではRSV感染症診療の手引き作成委員会が発足。国外の情報も含め、現時点でのデータを取りまとめて提示する予定だという。
杏林大の倉井大輔氏は「ワクチン接種のメリットが大きいのは、RSVの感染により増悪するおそれが高い基礎疾患を有する患者」と語る。
疾病負荷のデータが不足している状況にもかかわらずワクチンが相次いで登場していることから、「現場の医師から『かかりつけ患者に接種すべきだろうか』という質問を受けることも多い」と倉井氏。アレックスビーもアブリスボも、基礎疾患の有無によらず60歳以上であれば接種可能だが、同氏は「ワクチン接種のメリットが大きいのは、RSVの感染により増悪するおそれが高い基礎疾患を有する患者だ。60歳以上でも基礎疾患がなく、健康であればかぜ症状で済むことが多い」と話す。
基礎疾患の中でも、喘息や慢性閉塞性肺疾患(COPD)といった呼吸器疾患と、心不全や冠動脈疾患といった心疾患は「RSV感染症により、基礎疾患が悪化する頻度が明らかに高いと実感している」(倉井氏)。一方、糖尿病や慢性腎臓病(CKD)もRSV感染症による入院リスクが上昇するというデータはあるが、そうした患者に全員接種すべきなのかは「悩ましい」という。「呼吸器疾患や心疾患のある患者に加え、基礎疾患のコントロールが悪く『かぜをひいたら入院しそうな患者』『過去にかぜをひいて入院したことがある患者』には接種を検討する、というのが一つの線引きになる」と同氏。
外来での迅速検査がしにくいことなどから、高齢者は小児と異なりRSV感染症と診断されることが少なく、感染による影響が見えにくい。それでも「高齢者が増加し、相対的に若い医療・介護従事者の不足が想定される社会では、医療体制を維持するためにも予防できる疾患は予防していく必要があるだろう」と倉井氏は語る。
実際の疾病負荷や予防効果の持続期間など、不明瞭な部分も多い高齢者のRSV感染症予防。厚生労働省での定期接種化に向けた議論でも疾病負荷に関する情報不足が課題とされており、さらなるデータの蓄積が待たれる。
基礎疾患の中でも、喘息や慢性閉塞性肺疾患(COPD)といった呼吸器疾患と、心不全や冠動脈疾患といった心疾患は「RSV感染症により、基礎疾患が悪化する頻度が明らかに高いと実感している」(倉井氏)。一方、糖尿病や慢性腎臓病(CKD)もRSV感染症による入院リスクが上昇するというデータはあるが、そうした患者に全員接種すべきなのかは「悩ましい」という。「呼吸器疾患や心疾患のある患者に加え、基礎疾患のコントロールが悪く『かぜをひいたら入院しそうな患者』『過去にかぜをひいて入院したことがある患者』には接種を検討する、というのが一つの線引きになる」と同氏。
外来での迅速検査がしにくいことなどから、高齢者は小児と異なりRSV感染症と診断されることが少なく、感染による影響が見えにくい。それでも「高齢者が増加し、相対的に若い医療・介護従事者の不足が想定される社会では、医療体制を維持するためにも予防できる疾患は予防していく必要があるだろう」と倉井氏は語る。
実際の疾病負荷や予防効果の持続期間など、不明瞭な部分も多い高齢者のRSV感染症予防。厚生労働省での定期接種化に向けた議論でも疾病負荷に関する情報不足が課題とされており、さらなるデータの蓄積が待たれる。















