湿疹〜アトピー性皮膚炎で治療中の赤ちゃんのお母さんから、離乳食の進め方の相談をよく受けます。
アレルゲンになりやすい、卵、大豆、小麦などをいつからはじめたらよいのか?
実は、卵に関して言うと、推奨開始時期は結構変化してきました。
① 私が小児科医になった30年前は、卵の開始は5〜6ヶ月(だったらしい)。
② 食物アレルギーが社会問題化した頃から、少し遅れて7〜8ヶ月になり、
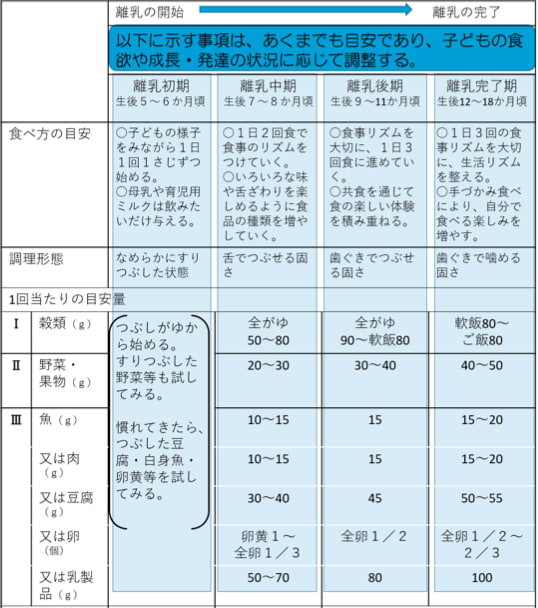
③ つい先日、5〜6ヶ月に戻りました(「授乳・離乳の支援ガイド2019改訂版」⇩)。
上のお子さんがアトピー性皮膚炎や食物アレルギーだった場合、次に生まれてくる子どものアレルギーが心配になります。
まず、「食べなければ予防できるのではないか」と考え、妊娠中/授乳中のお母さんの食事制限や、生まれた赤ちゃんの離乳食制限など、いろいろ検討されました。
この時期の世界各国のガイドライン(以下GL)はアレルゲンになりやすい食材は制限する傾向がありました。
しかしその結果、意外なことに「制限しても食物アレルギーは予防できない」ことが判明しました。
そして2008年、Lackにより二重抗原曝露仮説が登場し、「口から入ると栄養になるけど、皮膚から微量入ると食物アレルギー体質を作る」ことが判明しました。
つまり、「食べないことは食物アレルギー予防にならず、食べることが予防になる」「開始を遅らせると口より先に皮膚から入ってしまうと食物アレルギーのリスクが高くなる」「皮膚から入る前に口から入れてしまえ」ということ。
今までの常識が覆されたのです。
「時代は食物除去から乳児期早期摂取開始へ」
アレルギー学会に参加すると、この議論が白熱していることを肌で感じるのですが、アレルギー専門医でない小児科医やパラメディカルからは、今でも「卵はゆっくり開始しましょう」という指導が行われているのが現状です。
患者さんは「医者によって言うことが違う!」と混乱してしがちであり、申し訳なく思います。
では具体的にいつからどのようにはじめるのがベストなのか?
最新情報をまとめた論考を日本小児アレルギー学会誌に見つけたので、抜粋・メモしておきます。
★ 「乳児期早期摂取開始による食物アレルギーの発症予防」(日小ア誌 2019;33:12-19)
夏目統(浜松医科大学小児科)
結論から申し上げると、「加熱卵を生後6ヶ月頃に少量から開始するのがよい」ようですね。
注意事項として、「生卵ではなく加熱卵」であり、「遅く開始するのはよくないけど、早すぎるのもよくないらしい・・・現時点では生後6ヶ月が適切」がポイントです。
<メモ>
□ ポイント
・食物摂取は経腸管感作ではなく、おもに経口免疫寛容をもたらす。
・早期摂取を開始する上で、即時型アレルギー反応の誘発に配慮する必要がある。
・二重アレルゲン暴露仮説(Lack, 2008年)が「食物除去から乳児期早期摂取開始へ」とパラダイムシフトを起こした。
□ LEAP study(2015年)
乳児期早期からの摂取開始により食物アレルギーの発症が予防されることがRCTで証明された。
アトピー性皮膚炎もしくは卵アレルギーをもつ生後4〜10ヶ月の乳児を対象に、生後4〜10ヶ月から5歳までピーナッツたんぱく質を摂取する群と、5歳までピーナッツを除去する群の2群に割り付け、5歳時点のピーナッツアレルギーの発症率を比較したもの。結果:ピーナッツアレルギーの発症は早期摂取群3.2%、除去群17.2%と有意差を認めた。
※ LEAP:Learning Early about Peanut Allergy
□ 「鶏卵アレルギー発症予防に関する提言」(日本小児アレルギー学会、2017年6月)(解説)
アトピー性皮膚炎に罹患した乳児全例を対象に生後6ヶ月から微量の鶏卵摂取開始を推奨。
□ 制限から早期摂取へ
(2000年)米国小児科学会:乳製品は1歳まで、卵は2歳まで、魚・ナッツ類は3歳まで摂取を避けるよう推奨。
(2008年以降)各国GLでは食物除去は推奨しない、へ変化
(2015年以降)LEAP Study を元に「即時型アレルギー反応の誘発に注意する」という条件つきで、ピーナッツアレルギーの多い国ではピーナッツの早期摂取を推奨するコンセンサス・ステートメントが発表された。
□ 卵の乳児期早期摂取開始について
2013〜2017年に発表された6つのRCTのメタアナリシスから、負荷試験で診断された卵アレルギーの発症は早期摂取により risk ratio(RR)0.59と有意に減少することが示された。ただし、これらの研究は「誰」「何を」「いつから」開始するかがバラバラであった。
有害事象は「生卵」を用いた報告では有意に増え、加熱卵を用いた報告(EAT study, PETIT study)では増えなかった。LEAP study では摂取開始時に感作が強いほど予防効果は高いが、摂取開始時期だけで見ると生後6〜9ヶ月に摂取開始した児の予防効果が高かったと報告されている。
一方で、生後6ヶ月未満から開始した方がそれ以降に開始したのに比べてより食物アレルギーの発症を予防したとする研究成果は現時点で存在しない。
□ 2018年時点での各国GL
(米国、NIAID)湿疹の重症度で層別化し、重症の湿疹であれば生後4〜6ヶ月までにピーナッツの摂取を開始することを推奨(卵にはノーコメント)。
(ヨーロッパ、ESPGHAN)ピーナッツに関しては早期摂取開始が推奨されているが鶏卵についてはコメントされていない。小麦については1歳までに摂取開始することを推奨しているが、セリアック病を念頭にグルテンの大量摂取は推奨しない。
(オーストラリア、ASCIA)卵やピーナッツだけでなく、すべての食品を生後12ヶ月までに摂取開始することを全乳児に対して推奨。卵については生卵での摂取はすべきではないと言及し、一部で生後8ヶ月までに開始するという文章も含まれている。
(イギリス、SACN/COT)生後6ヶ月からのピーナッツと鶏卵の摂取開始を推奨。
(アジア、APAPARI)ピーナッツに関しては積極的な早期摂取の推奨は行わない。卵に関しては湿疹の重症度に合わせて早期摂取を推奨し、重症湿疹を伴う場合は生後5〜6ヶ月より加熱卵を摂取開始することを推奨。
□ 卵早期摂取開始はハイリスク児限定か、乳児全体か?
卵に関してはアトピー性皮膚炎乳児を対象とした研究でより有効性が高い結果が出ているが、リスクの低い字を対象とした研究だけでメタアナリシスを行ってもRR0.68と予防効果が示されている。
→ 乳児全体としてもよい。
□ 早期摂取開始の歳にスクリーニング検査は必要か?
オーストラリア、日本、イギリスではスクリーニングの必要性の記載がない。ただし、オーストラリアとイギリスでは受診してもよいかもしれないと記載。
欧米ではコスト面から検討されており、スクリーニングは推奨されないと結論づけている。
日本小児アレルギー学会の「鶏卵アレルギー発症予防に関する提言」では、ハイリスクの児はスクリーニング検査なしで少しずつ食べ始めることが推奨されている。
※ スクリーニング検査を行った場合、アトピー性皮膚炎乳児の65%が卵白特異的IgE抗体が陽性になるが、陽性例に対して、①除去とするか、②負荷試験を行い判断するかでコストも異なってくる。
□ 鶏卵摂取開始の量について
(日本、小児アレルギー学会の提言)PETIT study の「生後6ヶ月からゆで全卵0.2g、9ヶ月からはゆで全卵1.1g相当を摂取」することを紹介し、卵黄から開始するという受容しやすい方法も併記している。
(オーストラリア、ASCIA)ティースプーン1/4杯の固ゆで卵から摂取開始
※ 著者(夏目Dr.)の私見:
「ゆで卵白を米1粒(0.01〜0.03g程度)から開始して5〜10粒くらいに増やしてください。冷凍保存でもよいです。」
※ 私(ブログ管理人)の指導:
「はじめはゆで卵の卵黄をなめさせてみてください。無症状ならひとかけらを食べさせましょう。少しずつ増やしていき、10口くらい食べても大丈夫なら、次は卵白にトライ、やはりなめるところからはじめましょう」
□ 開始後の増量法
離乳食GLには導入後の明確な増量法の記載はない。
アレルゲンになりやすい、卵、大豆、小麦などをいつからはじめたらよいのか?
実は、卵に関して言うと、推奨開始時期は結構変化してきました。
① 私が小児科医になった30年前は、卵の開始は5〜6ヶ月(だったらしい)。
② 食物アレルギーが社会問題化した頃から、少し遅れて7〜8ヶ月になり、
③ つい先日、5〜6ヶ月に戻りました(「授乳・離乳の支援ガイド2019改訂版」⇩)。

上のお子さんがアトピー性皮膚炎や食物アレルギーだった場合、次に生まれてくる子どものアレルギーが心配になります。
まず、「食べなければ予防できるのではないか」と考え、妊娠中/授乳中のお母さんの食事制限や、生まれた赤ちゃんの離乳食制限など、いろいろ検討されました。
この時期の世界各国のガイドライン(以下GL)はアレルゲンになりやすい食材は制限する傾向がありました。
しかしその結果、意外なことに「制限しても食物アレルギーは予防できない」ことが判明しました。
そして2008年、Lackにより二重抗原曝露仮説が登場し、「口から入ると栄養になるけど、皮膚から微量入ると食物アレルギー体質を作る」ことが判明しました。
つまり、「食べないことは食物アレルギー予防にならず、食べることが予防になる」「開始を遅らせると口より先に皮膚から入ってしまうと食物アレルギーのリスクが高くなる」「皮膚から入る前に口から入れてしまえ」ということ。
今までの常識が覆されたのです。
「時代は食物除去から乳児期早期摂取開始へ」
アレルギー学会に参加すると、この議論が白熱していることを肌で感じるのですが、アレルギー専門医でない小児科医やパラメディカルからは、今でも「卵はゆっくり開始しましょう」という指導が行われているのが現状です。
患者さんは「医者によって言うことが違う!」と混乱してしがちであり、申し訳なく思います。
では具体的にいつからどのようにはじめるのがベストなのか?
最新情報をまとめた論考を日本小児アレルギー学会誌に見つけたので、抜粋・メモしておきます。
★ 「乳児期早期摂取開始による食物アレルギーの発症予防」(日小ア誌 2019;33:12-19)
夏目統(浜松医科大学小児科)
結論から申し上げると、「加熱卵を生後6ヶ月頃に少量から開始するのがよい」ようですね。
注意事項として、「生卵ではなく加熱卵」であり、「遅く開始するのはよくないけど、早すぎるのもよくないらしい・・・現時点では生後6ヶ月が適切」がポイントです。
<メモ>
□ ポイント
・食物摂取は経腸管感作ではなく、おもに経口免疫寛容をもたらす。
・早期摂取を開始する上で、即時型アレルギー反応の誘発に配慮する必要がある。
・二重アレルゲン暴露仮説(Lack, 2008年)が「食物除去から乳児期早期摂取開始へ」とパラダイムシフトを起こした。
□ LEAP study(2015年)
乳児期早期からの摂取開始により食物アレルギーの発症が予防されることがRCTで証明された。
アトピー性皮膚炎もしくは卵アレルギーをもつ生後4〜10ヶ月の乳児を対象に、生後4〜10ヶ月から5歳までピーナッツたんぱく質を摂取する群と、5歳までピーナッツを除去する群の2群に割り付け、5歳時点のピーナッツアレルギーの発症率を比較したもの。結果:ピーナッツアレルギーの発症は早期摂取群3.2%、除去群17.2%と有意差を認めた。
※ LEAP:Learning Early about Peanut Allergy
□ 「鶏卵アレルギー発症予防に関する提言」(日本小児アレルギー学会、2017年6月)(解説)
アトピー性皮膚炎に罹患した乳児全例を対象に生後6ヶ月から微量の鶏卵摂取開始を推奨。
□ 制限から早期摂取へ
(2000年)米国小児科学会:乳製品は1歳まで、卵は2歳まで、魚・ナッツ類は3歳まで摂取を避けるよう推奨。
(2008年以降)各国GLでは食物除去は推奨しない、へ変化
(2015年以降)LEAP Study を元に「即時型アレルギー反応の誘発に注意する」という条件つきで、ピーナッツアレルギーの多い国ではピーナッツの早期摂取を推奨するコンセンサス・ステートメントが発表された。
□ 卵の乳児期早期摂取開始について
2013〜2017年に発表された6つのRCTのメタアナリシスから、負荷試験で診断された卵アレルギーの発症は早期摂取により risk ratio(RR)0.59と有意に減少することが示された。ただし、これらの研究は「誰」「何を」「いつから」開始するかがバラバラであった。
有害事象は「生卵」を用いた報告では有意に増え、加熱卵を用いた報告(EAT study, PETIT study)では増えなかった。LEAP study では摂取開始時に感作が強いほど予防効果は高いが、摂取開始時期だけで見ると生後6〜9ヶ月に摂取開始した児の予防効果が高かったと報告されている。
一方で、生後6ヶ月未満から開始した方がそれ以降に開始したのに比べてより食物アレルギーの発症を予防したとする研究成果は現時点で存在しない。
□ 2018年時点での各国GL
(米国、NIAID)湿疹の重症度で層別化し、重症の湿疹であれば生後4〜6ヶ月までにピーナッツの摂取を開始することを推奨(卵にはノーコメント)。
(ヨーロッパ、ESPGHAN)ピーナッツに関しては早期摂取開始が推奨されているが鶏卵についてはコメントされていない。小麦については1歳までに摂取開始することを推奨しているが、セリアック病を念頭にグルテンの大量摂取は推奨しない。
(オーストラリア、ASCIA)卵やピーナッツだけでなく、すべての食品を生後12ヶ月までに摂取開始することを全乳児に対して推奨。卵については生卵での摂取はすべきではないと言及し、一部で生後8ヶ月までに開始するという文章も含まれている。
(イギリス、SACN/COT)生後6ヶ月からのピーナッツと鶏卵の摂取開始を推奨。
(アジア、APAPARI)ピーナッツに関しては積極的な早期摂取の推奨は行わない。卵に関しては湿疹の重症度に合わせて早期摂取を推奨し、重症湿疹を伴う場合は生後5〜6ヶ月より加熱卵を摂取開始することを推奨。
□ 卵早期摂取開始はハイリスク児限定か、乳児全体か?
卵に関してはアトピー性皮膚炎乳児を対象とした研究でより有効性が高い結果が出ているが、リスクの低い字を対象とした研究だけでメタアナリシスを行ってもRR0.68と予防効果が示されている。
→ 乳児全体としてもよい。
□ 早期摂取開始の歳にスクリーニング検査は必要か?
オーストラリア、日本、イギリスではスクリーニングの必要性の記載がない。ただし、オーストラリアとイギリスでは受診してもよいかもしれないと記載。
欧米ではコスト面から検討されており、スクリーニングは推奨されないと結論づけている。
日本小児アレルギー学会の「鶏卵アレルギー発症予防に関する提言」では、ハイリスクの児はスクリーニング検査なしで少しずつ食べ始めることが推奨されている。
※ スクリーニング検査を行った場合、アトピー性皮膚炎乳児の65%が卵白特異的IgE抗体が陽性になるが、陽性例に対して、①除去とするか、②負荷試験を行い判断するかでコストも異なってくる。
□ 鶏卵摂取開始の量について
(日本、小児アレルギー学会の提言)PETIT study の「生後6ヶ月からゆで全卵0.2g、9ヶ月からはゆで全卵1.1g相当を摂取」することを紹介し、卵黄から開始するという受容しやすい方法も併記している。
(オーストラリア、ASCIA)ティースプーン1/4杯の固ゆで卵から摂取開始
※ 著者(夏目Dr.)の私見:
「ゆで卵白を米1粒(0.01〜0.03g程度)から開始して5〜10粒くらいに増やしてください。冷凍保存でもよいです。」
※ 私(ブログ管理人)の指導:
「はじめはゆで卵の卵黄をなめさせてみてください。無症状ならひとかけらを食べさせましょう。少しずつ増やしていき、10口くらい食べても大丈夫なら、次は卵白にトライ、やはりなめるところからはじめましょう」
□ 開始後の増量法
離乳食GLには導入後の明確な増量法の記載はない。















