食物アレルギーの分野は日進月歩の勢いがあり、
アレルギー専門医といえどもアップデートを欠かせません。
2025.2.24に伊藤浩明Dr.の市民公開講座を視聴しました。
伊藤先生は小児食物アレルギーのリーダー&ご意見番の1人です。
今までに何回も講演を聴いたことがありますが、いつも新しい発見があります。
今回も講演メモを備忘録として残しておきます。
話題は、
・ナッツアレルギーが増えて、とくにクルミが激増
・全身症状を示す果物アレルギーのGRP
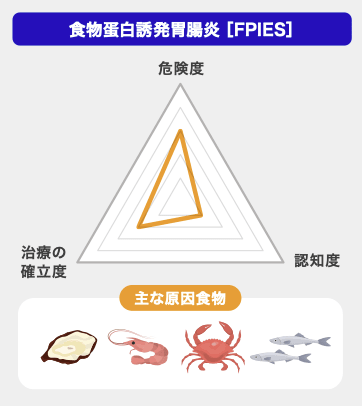
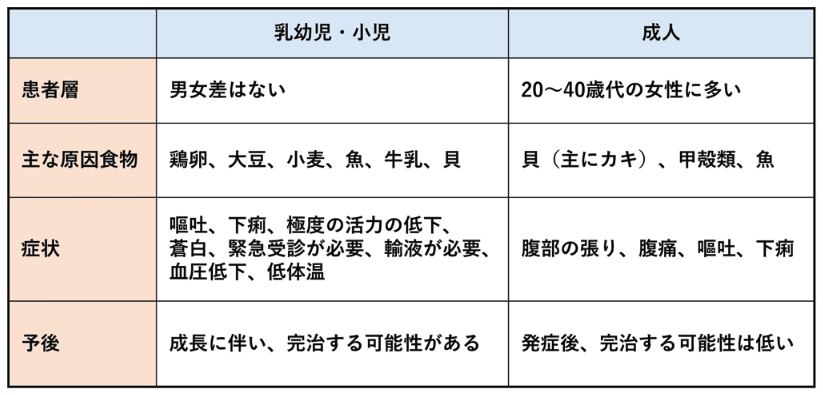
・FPIES
・乳児食物アレルギー発症の最重要因子は“本人の湿疹”
・各種アレルゲン粉末・風リーズドライ食品を利用した食物アレルギーへの介入
等々。
▢ IgE抗体が関与する食物アレルギーには4タイプ
1.食物アレルギーの関与する乳児アトピー性皮膚炎
・原因食物(鶏卵・牛乳・小麦など)を食べると湿疹が悪化する。
2.即時型症状
・原因食物を食べるとアレルギー症状(じんましん、咳、腹痛、アナフィラキシー)が出る。
3.口腔アレルギー症候群(OAS、oral allergy syndrome)
・果物や豆乳を摂取すると口の中がかゆくなる。
・花粉症が原因で発症する食物アレルギーという病態から花粉・食物アレルギー症候群(PFAS, pollen-food allergy syndrome)と呼ばれることもあるが、ほぼ同義。
4.食物依存性運動誘発アナフィラキシー(FDEIA, food-dependent exercise-induced anaphylaxis)
・原因食物(小麦や甲殻類など)を食べた後に運動 → じんましん、呼吸困難、アナフィラキシーが出現。
・食べただけでは症状が出ない、運動しただけでは症状は出ない。
▢ エピペン®が必要な症状
→ 下記の症状の一つでも当てはまったら使用&救急車を要請すべし。
1.消化器症状:嘔吐反復、ガマンできない腹痛
2.呼吸器症状:喉・胸がしめつけられる、息がしにくい、声がかすれる、犬が吠えるような咳/持続する強い咳込み、ゼーゼーする呼吸
3.全身の症状:唇や爪が青白い、尿や便を漏らす、意識朦朧、ぐったり、脈が触れにくい/不規則、
★ 皮膚症状は参考にしないところがポイント!
▢ 即時型アレルギーで病院を受診した原因食物(2024年)
→ 木の実(とくにクルミ)が増えてきた。
①鶏卵:26.7%、②木の実類(クルミ:15.2%):24.6%、③牛乳:13.4%、④小麦:8.1%、⑤落花生:7.0%
▢ 増えてきた木の実アレルギーの特徴
・症状が激しいことが多い、少量でもアナフィラキシーを起こす(とくにカシューナッツ)。
・幼児期(2-3歳)ではじめて食べたときにアナフィラキシーを起こすことがある。
・クルミに反応するヒトはペカンナッツ(ピーカンナッツ)にも反応しやすい(交差反応)。
・カシューナッツに反応するヒトはピスタチオにも反応しやすい(交差反応)。
・ピスタチオはスイーツ系に入っていることが増えてきた。
・マカダミアナッツ・アレルギーも増えてきた。
・アーモンドは強い症状が出ることは少ない。
▢ 果物アレルギーが増えてきた、タイプを見分けるべし
→ PFASの病態を取ることがほとんどだがアレルゲン・コンポーネントにより症状の強さが異なることに注意
1.口の中の症状のみ:口腔アレルギー症候群
・シラカンバ・ハンノキ(PR-10) → リンゴ、モモ、サクランボ
・カモガヤ・ハルガヤ(プロフィリン) → トマト、スイカ、メロン、オレンジ
2.全身症状
・ヒノキ・スギ(GRP) → モモ、リンゴ、オレンジ
★ モモのアレルゲン・コンポーネントにはPR-10とGRPがあるが、反応するコンポーネントにより症状の強さが異なる。GRPに反応するヒトは加熱加工品でも強い全身症状が出る(最近増えてきている)。
▢ 他の珍しい野菜類アレルギー
・稀ではあるが、ネギ・タマネギ、ジャガイモ、カボチャ、エノキダケなどのアレルギーも存在する。
・ペクチン(ジャムで使用される半固形の増粘多糖類)アレルギーも存在し、カシューナッツと交差反応することが多い。
▢ 消化管アレルギー(新生児・乳児食物蛋白誘発胃腸症)
・原因食物;
✓ ミルク:新生児・乳児期早期(※)
✓ 卵黄(固形):離乳食期
・病型;
1.FPIAP(food protein-induced allergic protocolitis)血便のみ・・・軽症で早めに改善
2.FPE(food protein-induced enteropathy)持続する消化吸収不良(体重増加不良±嘔吐)・・・頻度は稀
3.FPIES(food protein-induced enterocolitis syndrome)嘔吐(±下痢、血便)・・・最も多い
・検査;特異的IgE抗体陰性、末梢血好酸球増多、ALST(アレルゲンリンパ球刺激試験)陽性
・治療;原因食物除去 → 多くは3歳までに寛解
※ 血便が出た乳児に対して除去解除する際に(1歳前後)、一度ミルク特異的IgE抗体をチェックすべし、約2割ほど陽性者が出る印象、それでも負荷試験で即時型反応が出ないことがあるが・・・(伊藤Dr.)
▢ 食物アレルギー発症の予測スコア
・リスク因子を点数化(合計20点)
8点:本人の湿疹
4点:兄姉の食物アレルギー
3点:母の食物アレルギー
2点:8-12月生まれ(秋冬生まれの赤ちゃんはアレルギーが多い)
1点:第1子、父アトピー性皮膚炎、母アトピー性皮膚炎
・14点以上で発症率30%以上(乳幼児健診受診者の3%)
▢ 妊娠中のアレルゲン制限はマイナスに働く
・母乳中に鶏卵が検出された母親の子どもは鶏卵アレルギーが少ない。
▢ 生後すぐにスキンケアを始めるとアトピー性皮膚炎を予防できる
・湿疹/アトピー性皮膚炎の発症は1/3減少した → アトピー性皮膚炎発症は予防できる。
・鶏卵への感作は減らせなかった → 食物アレルギー発症は予防できない。
▢ 乳児アトピー性皮膚炎を早期に積極的に治療して食物アレルギーを予防
・卵アレルギーが減少した(41.9% → 31.4%)が圧倒的に有効というほどではない(PACI study)。
▢ アレルゲン食物早期摂取によるアレルギー発症予防は可能
・ピーナッツアレルギー減少:17.2% → 3.2%(5歳時)(LEAP study:アトピー性皮膚炎または卵アレルギー患者に生後4-10ヶ月よりピーナッツ蛋白6g/週以上)
・鶏卵アレルギー減少(12ヶ月時)40%弱 → 10%弱(PETIT study:アトピー性皮膚炎に生後6ヶ月から微量、生後10ヶ月から増量)
・牛乳アレルギー減少(6ヶ月時)約7% → 約1%(SPADE study:普通児に生後1-2ヶ月間ミルク10ml/日以上)
▢ 食物アレルギーの診断NOW
・誘発症状の確認+特異的IgE抗体の証明で診断する
・引き続き重症度診断と指導
✓ 安全摂取可能量を決定 ・・・少量でも食べられる量を続けることで早く治る
✓ 除去解除に向けた食事指導(経口免疫療法)
▢ (医療機関用)粉末・フリーズドライ食品を利用した負荷試験・経口免疫療法のメリット
1.医師にとって
・プロトコールの標準化が可能
・誤差の少ない微量摂取
・細かい指導の手間を削減する
・医師の責任の下で摂取する
2.養育者にとって
・調理・計量の手間を省略できる
・マスキングが容易
・自分が食べさせたもので、という自責の念が減る
3.患児にとって
・「食べ物」に対する負の感情を抱きにくい
・「食べること」を強要されない
▢ 粉末・フリーズドライ食品例:微量のアレルゲンをマスキングながら除去解除が可能
(株)たまこな:たまこな25、たまこな250、たまこな750
ピーナッツ・ナッツ 0.2g/個
えび・かに 0.5g/個
(株)ビー・ケース:チャイルカップたまご 2.5mg加熱全卵タンパク
ミルステップegg 1・2・3
▢ 重症食物アレルギーの到達目標は完全寛解でなくても・・・
・ゼロとイチでは大違い:
✓ コンタミネーションを気にしなくてよい。
✓ 表示に書かれていなければ食べてよいと判断できる。
・1/4量(卵1/4個、牛乳50ml、パン1/4枚)食べられたら人生困らない
✓ 見た目で「食べたい」と思うものは何でも食べられる